Бронхиальная астма
Утратил силу — Архив
Версия: Клинические рекомендации РФ 2018-2020 (Россия)
Категории МКБ:
Астма (J45), Астматический статус [status asthmaticus] (J46)
Разделы медицины:
Пульмонология
Общая информация
Краткое описание
Российское респираторное общество
Одобрен Научным советом Министерства Здравоохранения Российской Федерации
Клинические рекомендации
Бронхиальная астма
МКБ 10:
J.45, J.46
Год утверждения (частота пересмотра): 2019 (пересмотр каждые 3 года)
Бронхиальная астма (БА) является гетерогенным заболеванием, характеризующимся хроническим воспалением дыхательных путей, наличием респираторных симптомов, таких как свистящие хрипы, одышка, заложенность в груди и кашель, которые варьируют по времени и интенсивности, и проявляются вместе с вариабельной обструкцией дыхательных путей [1].
Гетерогенность БА проявляется различными фенотипами заболевания, многие из которых возможно выделить в обычной клинической практике (см. раздел «Классификация»).
Кодирование по МКБ 10
Бронхиальная астма (J45):
J45.0 – Бронхиальная астма с преобладанием аллергического компонента
J45.1 – Неаллергическая бронхиальная астма
J45.8 – Смешанная бронхиальная астма
J45.9 – Бронхиальная астма неуточненная
Облачная МИС «МедЭлемент»
Облачная МИС «МедЭлемент»

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
Классификация
Классификация БА по степени тяжести
У пациентов с впервые выявленной БА классификация по степени тяжести проводится на основании клинической картины (Табл. 2).
Таблица 2. Классификация впервые выявленной БА по степени тяжести.
*Примечание: Достаточно наличия одного из перечисленных критериев тяжести соответствующей группы, чтобы отнести больного к более тяжелой степени тяжести.
Тяжесть БА у пациентов, получающих лечение, оценивается ретроспективно, исходя из необходимого для контроля симптомов и обострений объема терапии (Табл. 3).
Таблица 3. Классификация БА по степени тяжести у пациентов, уже получающих лечение.
Примечание. *Подробнее описание ступенчатой терапии БА представлено на Рис. 1. ИГКС – ингаляционные глюкокортикостероиды; АЛТР – антилейкотриеновые препараты; БДБА –быстро действуюшие β2-агонисты (сальбутамол и формотерол); ДДБА – длительнодействующие β2-агонисты; СГКС – системные глюкокортикостероиды
Оценку можно проводить после нескольких месяцев терапии, направленной на контроль заболевания, и, по возможности, после попытки снизить интенсивность терапии для определения ее минимального уровня, эффективного у данного пациента. Поскольку течение БА крайне вариабельно, степень тяжести заболевания может меняться на протяжении месяцев и лет.
Классификация БА по уровню контроля
Оценка контроля симптомов БА проводится на основании клинических признаков за последние 4 недели, указанных в Табл. 4.
Таблица 4. Определение уровня контроля симптомов БА.
Классификация обострений БА по степени тяжести
Больные с любой степенью тяжести БА могут иметь легкие, среднетяжелые или тяжелые обострения. У ряда больных с интермиттирующей БА наблюдаются тяжелые и угрожающие жизни обострения на фоне длительных бессимптомных периодов с нормальной легочной функцией.
Степень тяжести обострений БА устанавливается по клиническим критериям, указанным в Табл. 5. Для того, чтобы отнести пациента к более тяжелой категории достаточно наличие хотя бы одного из соответствующих критериев.
Таблица 5. Определение степени тяжести обострений БА
Примечание. ПСВ – пиковая скорость выдоха, SрO2 – насыщение гемоглобина крови кислородом, PaO2 – парциальное напряжение кислорода в артериальной крови, РаСО2 – парциальное напряжение углекислого газа в артериальной крови
Под астматическим статусом понимают эпизод острой дыхательной недостаточности (ОДН) вследствие обострения БА. В современных классификациях астматический статус эквивалентен понятиям «жизнеугрожающая астма» и «астма, близкая к фатальной».
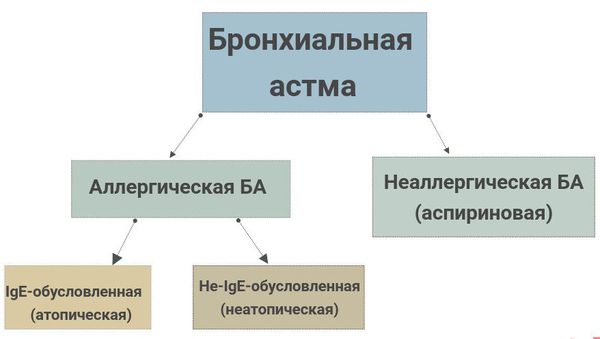
Классификация БА по фенотипам
Определение фенотипических особенностей заболевания является требованием времени, так как персонализированная медицина на основании отбора пациентов (выделение субпопуляций/кластеров/фенотипов БА) предусматривает использование ряда диагностических тестов и при подтверждении предполагаемого фенотипа — таргетную терапию, и персонифицированные методы профилактики [9-11].
Аллергическая БА: наиболее легко распознаваемый фенотип, при котором БА обычно начинается в детстве, связана с наличием других аллергических заболеваний (атопический дерматит, аллергический ринит, пищевая аллергия) у пациента или родственников. Для этого фенотипа характерно эозинофильное воспаление дыхательных путей. Пациенты с аллергической БА обычно хорошо отвечают на терапию ингаляционными глюкокортикостероидами ИГКС.
Неаллергическая БА: встречается у взрослых, не связана с аллергией. Профиль воспаления дыхательных путей у больных с данным фенотипом может быть эозинофильным, нейтрофильным, смешанным или малогранулоцитарным. В зависимости от характера воспаления пациенты с неаллергической астмой могут не отвечать на терапию ИГКС.
БА с поздним дебютом: у некоторых пациентов, особенно женщин, астма развивается впервые уже во взрослом возрасте. Эти больные чаще не имеют аллергии и, как правило, являются относительно рефрактерными к терапии стероидами или им требуются более высокие дозы ИГКС.
БА с фиксированной обструкцией дыхательных путей: у некоторых пациентов с длительным анамнезом БА, по-видимому, вследствие ремоделирования бронхиальной стенки развивается фиксированная обструкция дыхательных путей.
БА у больных с ожирением: пациенты с ожирением и БА часто имеют выраженные респираторные симптомы, не связанные с эозинофильным воспалением.
Трудная для лечения БА это астма, которая не контролируется, несмотря на лечение на ступени 4 или 5 по GINA (например, ИГКС в средней или высокой дозе со вторым контроллером (ДДБА или АЛТР); поддерживающая терапия ОКС)), или для которой требуется такое лечение для поддержания хорошего контроля симптомов и уменьшения риска обострений. Во многих случаях БА может быть трудной для лечения из-за модифицируемых факторов, таких как: неправильная техника ингаляции, плохая приверженность лечению, курение или сопутствующие заболевания, или из-за неправильного диагноза (подробнее см. раздел Информация — Дополнительная информация, влияющая на исход заболевания).
Тяжелая астма является подгруппой трудно поддающейся лечению астмы и означает астму, которая остается неконтролируемой, несмотря на приверженность максимально оптимизированной терапии и лечению сопутствующих заболеваний, или ухудшается когда высокие дозы ГКС уменьшаются. Большая часть больных тяжелой БА относится к T2-эндотипу БА и имеет эозинофильное воспаление в слизистой нижних дыхательных путей в формировании которого участвуют Th2-лимфоциты и врожденные лимфоидные клетки 2 типа (ILC2), генерирующие цитокины Т2-профиля: ИЛ-4, ИЛ-5, ИЛ-13.
Формулировка диагноза
В диагнозе должны быть указаны:
этиология (если установлена);
степень тяжести;
уровень контроля;
сопутствующие заболевания, которые могут оказать влияние на течение БА;
при наличии – обострение с указанием его степени тяжести.
Примеры формулировок диагноза:
Бронхиальная астма алллергическая форма, средней степени тяжести контролируемое течение. Аллергический ринит круглогодичный, легкое течение. Сенсибилизация к аллергенам клещей домашней пыли.
Бронхиальная астма неаллергическая, эозинофильная, средней степени тяжести частично контролируемое течение. Риносинусит полипозный рецидивирующий. Непереносимость нестероидных противовоспалительных препаратов («аспириновая триада»).
Бронхиальная астма аллергическая форма, средней степени тяжести, обострение средней степени тяжести. Аллергический ринит, сезонный, тяжелое течение. Сенсибилизация к пыльцевым аллергенам (деревья).
Бронхиальная астма неаллергическая форма, тяжелое течение; обострение, тяжелое; астматический статус, компенсированная стадия. Ожирение II ст.
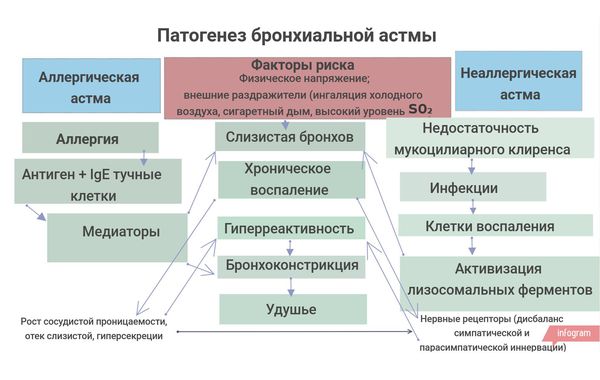
Этиология и патогенез
Этиология и патогенез
Факторы, влияющие на развитие и проявления БА, приведены в табл. 1.
Таблица 1. Факторы, влияющие на развитие и проявления БА
| Факторы | Описание |
| Внутренние факторы |
Генетическая предрасположенность к атопии
Генетическая предрасположенность к бронхиальной гиперреактивности Пол (в детском возрасте БА чаще развивается у мальчиков; в подростковом и взрослом – у женщин) Ожирение |
| Факторы окружающей среды |
Аллергены: клещи домашней пыли, аллергены домашних животных, аллергены тараканов, грибковые аллергены, пыльца растений, грибковые аллергены Инфекционные агенты (преимущественно вирусные) Профессиональные факторы Аэрополлютанты: озон, диоксиды серы и азота, продукты сгорания дизельного топлива, табачный дым (активное и пассивное курение) Диета: повышенное потребление продуктов высокой степени обработки, увеличенное поступление омега-6 полиненасыщенной жирной кислоты и сниженное – антиоксидантов (в виде фруктов и овощей) и омега-3 полиненасыщенной жирной кислоты (в составе жирных сортов рыбы) |
Эпидемиология
Эпидемиология
По крайней мере, 300 млн. пациентов во всем мире страдают БА [1]. В РФ, по данным недавно проведенного эпидемиологического исследования, распространенность БА среди взрослых составляет 6,9% [2], а среди детей и подростков – около 10% [3].
Большинство пациентов, страдающих БА, хорошо отвечают на традиционную терапию, достигая контроля заболевания. Однако существенная часть больных (20–30%) имеет трудные для терапии фенотипы БА (тяжелая атопическая БА, БА при ожирении, БА курильщика, БА с поздним дебютом, БА с фиксированной бронхиальной обструкцией) и может быть рефрактерна к традиционной терапии. У них отмечается высокая частота обострений и обращений за неотложной медицинской помощью [1].
В приемных отделениях и отделениях неотложной помощи стационаров развитых стран на долю пациентов с обострением БА приходится до 12% всех обращений, из них 20–30% нуждаются в госпитализации в специализированные отделения, и около 4-7% – в отделения реанимации и интенсивной терапии (ОРИТ) [4-7]. Около 5% всех пациентов с обострением БА требуют проведения интубации трахеи и искусственной вентиляции легких (ИВЛ), при этом в случае проведения ИВЛ летальность среди больных БА достигает почти 7% [8].
Клиническая картина
Cимптомы, течение
Клиническая картина
Характерными симптомами БА являются свистящие хрипы, одышка, чувство заложенности в груди и кашель.
Симптомы вариабельны по времени и интенсивности и часто ухудшаются ночью или рано утром. Клинические проявления БА могут провоцировать респираторные вирусные инфекции, физические упражнения, воздействие аллергенов, изменения погоды, контакт с неспецифическими ирритантми [1].
Типичными клиническими симптомами БА у детей являются свистящие хрипы, кашель, одышка, часто усиливающиеся в ночное время или при пробуждении. При развитии обострения БА у детей появляется навязчивый сухой или малопродуктивный кашель (иногда до рвоты), экспираторная одышка, шумное свистящее дыхание.
Диагностика
Диагностика
• Диагноз БА рекомендуется устанавливать на основании жалоб и анамнестических данных пациента, результатов функциональных методов обследования, специфического аллергологического обследования и исключения других заболеваний [1].
Уровень убедительности рекомендаций А (уровень достоверности доказательств — 1)
Ниже рассмотрена диагностика БА у взрослых (диагностика БА у детей и подростков рассматривается в разделе Диагностика БА у детей).
Жалобы, анамнез
• При сборе анамнеза у пациента с БА рекомендуется выяснять причины возникновения, продолжительность клинических проявлений и разрешения симптомов, наличие аллергических реакций у пациента и его кровных родственников, причинно-следственные особенности возникновения признаков болезни и ее обострений (Табл. 6) [1].
Таблица 6. Клинические признаки, увеличивающие и уменьшающие вероятность наличия БА
| Клинические признаки, повышающие вероятность наличия БА | Клинические признаки, уменьшающие вероятность наличия БА |
|
Наличие более одного из следующих симптомов — хрипы, удушье, чувство заложенности в грудной клетке и кашель, особенно в случаях:
— ухудшения симптомов ночью и рано утром; — возникновения симптомов при физической нагрузке, воздействии аллергенов и холодного воздуха; — возникновения симптомов после приема аспирина или бета-блокаторов. Наличие атопических заболеваний в анамнезе; Наличие БА и/или атопических заболеваний у родственников; Распространенные сухие свистящие хрипы при выслушивании (аускультации) грудной клетки; Низкие показатели ПСВ или ОФВ1 (ретроспективно или в серии исследований), необъяснимые другими причинами; Эозинофилия периферической крови, необъяснимая другими причинами |
Выраженные головокружения, потемнение в глазах, парестезии; Хронический продуктивный кашель при отсутствии свистящих хрипов или удушья; Постоянно нормальные результаты обследования грудной клетки при наличии симптоматики; Изменение голоса; Возникновение симптомов исключительно на фоне простудных заболеваний; Наличие большого стажа курения (более 20 пачек/лет); Заболевания сердца; Нормальные показатели ПСВ или спирометрии при наличии клинических проявлений |
Примечание. ПСВ – пиковая скорость выдоха; ОФВ1 – объем форсированного выдоха за 1 сек
• Для оценки контроля БА рекомендуется использовать вопросник по контролю над астмой (ACQ-5) и тест по контродю над астмой (АСТ) (Приложение Г1-Г2) [12-14].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: АСТ используется у взрослых и детей старше 12 лет, с-АСТ – у детей с 4 до 11 лет (Приложение Г3).
Физикальное обследование
Наиболее часто при БА выявляют свистящие хрипы, которые у ряда пациентов выслушиваются только во время форсированного выдоха.
В связи с вариабельностью проявлений БА изменения со стороны дыхательной системы при физикальном обследовании могут отсутствовать.
Инструментальная диагностика
• У всех пациентов с подозрением на БА рекомендуется использовать спирометрию в качестве начального исследования для выявления и оценки степени тяжести обструкции дыхательных путей [1,15].
Уровень убедительности рекомендаций А (уровень достоверности доказательств — 3)
Комментарии: Повторные исследования функции легких часто более информативны, чем единичное обследование. Нормальные показатели спирометрии (или пикфлоуметрии) не исключают диагноза БА.
• Всем пациентам с БА рекомендуется выполнять бронходилатационный тест для определения степени обратимости обструкции под влиянием бронхорасширяющих препаратов [16,17].
Уровень убедительности рекомендаций В (уровень достоверности доказательств — 3)
Комментарии: Бронходилатационный тест считается положительным, если после ингаляции бронходилататора коэффициент бронходилатации по объему форсированного выдоха за 1 сек (ОФВ1) составляет не менее 12%, и при этом абсолютный прирост составляет 200 мл и более.
Исследование бронхиальной гиперреактивности
• У пациентов с нормальными показателями спирометрии и отрицательным бронходилатационным тестом для подтверждения диагноза БА рекомендуется использовать тесты на выявление бронхиальной гиперреактивности (БГР) – бронхоконстрикторные тесты [18,19].
Уровень убедительности рекомендаций В (уровень достоверности доказательств — 3)
Комментарии: Обычно выявление БГР основано на измерении ответа показателя ОФВ1 на ингаляцию повышающихся концентраций метахолина. Ответ рассчитывается в виде концентрации (или дозы) провокационного агента, вызывающего 20% падение показателя ОФВ1.
• Пациентам с подозрением на т.н. «астму физического усилия», особенно у детей и пациентов младшего возраста, рекомендуется проведение бронхоконстрикторного теста с физической нагрузкой для исключения бронхоспазма, вызванного охлаждением и высушиванием слизистой дыхательных путей при физической нагрузке [20].
Уровень убедительности рекомендаций В (уровень достоверности доказательств — 3)
Комментарии: Положительный ответ на нагрузку (падение ОФВ1 более чем на 10%) – специфический индикатор БА. Этот тест более специфичен, но менее чувствительный чем исследования с метахолином, для диагностики бронхиальной астмы.
Мониторирование пиковой скорости выдоха
• У пациентов с клиническими симптомами БА, у которых нет возможности провести спирометрию или дополнительные диагностичекие тесты рекомендуется использовать множественные измерения пиковой скорости выдоха (ПСВ), выполняемые в течение по меньшей мере 2-х недель для подтверждения вариабельности скорости воздушного потока (Приложение Г4) [15,21,22].
Уровень убедительности рекомендаций С (уровень достоверности доказательств — 4)
Комментарии: У пациентов с типичными респираторными симптомами выявление повышенной средней суточной вариабельности ПСВ (>10% у взрослых и >13% у детей) подтверждает диагноз БА.
Результаты мониторинга ПСВ должны интерпретироваться с учетом клинической ситуации, поскольку вариабельность ПСВ может быть повышена при заболеваниях, с которыми чаще всего проводится дифференциальная диагностика БА.
Другие методы диагностики
• В качестве маркеров аллергического воспаления при БА рекомендуется исследовать фракцию оксида азота в выдыхаемом воздухе (FENO) и уровень эозинофилов в мокроте (Табл. 5) [23,24,25].
Уровень убедительности рекомендаций С (уровень достоверности доказательств — 4)
Комментарии: Повышение эозинофилов в индуцированной мокроте ≥3% наиболее часто рассматривается как критерий эозинофильного воспаления дыхательных путей. Эозинофилия крови и мокроты является фактором риска развития обострений и необратимой бронхиальной обструкции при БА.
Показатель FENO повышен при эозинофильной БА и ассоциируется с хорошим краткосрочным ответом на ИГКС. Уровень FENO также повышен при эозинофильном бронхите, атопии и аллергическом рините, снижен у курильщиков, во время бронхоспазма и ранней фазы аллергической реакции. Нормальные значения FENO, особенно в момент, когда симптоматика отсутствует, не исключают диагноз БА.
Таблица 7. Методы оценки воспаления дыхательных путей
Примечание. ПК20 – провокационная концентрация метахолина, вызывающая 20% падение ОФВ1;
# у нелеченных пациентов;
**при двукратном измерении в течении суток;
***при более чем четырехкратных измерениях
Диагностика БА у детей
• Диагностику БА у детей рекомендуется основывать на оценке клинических симптомов, наличии факторов риска развития БА при исключении других причин бронхиальной обструкции [1].
Уровень GPP
Комментарии: При сборе анамнеза следует обсудить весь набор симптомов за последние 3-4 месяца, обратив особое внимание на те, которые беспокоили в течение 2-х предшествующих недель. Свистящее дыхание должно быть подтверждено врачом, поскольку родители могут неправильно интерпретировать звуки, издаваемые их ребенком при дыхании [30]. При постановке диагноза также следует учитывать ответ на терапию, направленную на контроль заболевания.
Особенности диагностики БА в разные возрастные периоды
Дети первых двух лет жизни
Для детей от 0 до 2 лет с БА характерна наследственная отягощенность по аллергическим заболеваниям (особенно по материнской линии), высокая распространенность аллергических проявлений со стороны кожных покровов и аллергических реакций на пищевые продукты и медикаменты, отчетливый эффект бронхолитической терапии.
Во время острой респираторной вирусной инфекции у таких детей в ранние сроки развивается выраженный бронхообструктивный синдром. Однако на практике ни один из указанных признаков в отдельности, а также уровень общего иммуноглобулина Е (IgE) не может служить достоверным дифференциально-диагностическим критерием острого бронхита с бронхообструктивным синдромом и БА [28,29].
Дети 2–5 лет
Ключевым критерием диагностики БА в этом возрасте является персистирование симптомов на протяжении последнего года, за исключением случаев только пыльцевой сенсибилизации (Прил. Г7).
Наиболее частые триггеры – респираторные вирусы, аллергены (клещи домашней пыли, эпидермальные аллергены, пыльца аллергенных растений, пищевые), а также физическая нагрузка.
Дети 6–12 лет
В данной возрастной группе вирусиндуцированная астма остается частой формой заболевания.
БА может дебютировать в подростковом возрасте. При этом частым проявлением у них является бронхоспазм, вызванный физической нагрузкой.
Следует также учитывать, что пациенты нередко курят, а страх удушья формирует тревожность, чувство отверженности, подкрепляемые переживаниями своего отличия от сверстников.
Пикфлоуметрия
• В качестве метода диагностики и контроля за течением БА у пациентов старше 5 лет рекомендуется пикфлоуметрия (мониторинг ПСВ) [31].
Уровень убедительности рекомендаций С (уровень достоверности доказательств -3)
Комментарии: Измеряются утренние и вечерние показатели ПСВ, суточная вариабельность ПСВ (Прил. Г2).
Спирометрия
• Оценку функции внешнего дыхания в условиях форсированного выдоха рекомендуется осуществлять у детей с подозрением на БА в возрасте старше 5-6 лет [15].
Уровень убедительности рекомендаций С (уровень достоверности доказательств — 3)
Комментарии: У детей с контролируемым течением БА показатели функции легких могут быть снижены незначительно или соответствовать нормальным параметрам.
• Обратимость бронхиальной обструкции у детей с БА старше 5-6 лет рекомендуется оценивать в тесте с бронхолитиком (200 мкг сальбутамола**) по приросту ОФВ1 более 12% [16].
Уровень убедительности рекомендаций С (уровень достоверности доказательств — 3)
• У детей с подозрением на астму физического усилия для выявления посленагрузочного бронхоспазма рекомендуется использовать 6-минутный протокол нагрузки бегом [20].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
Комментарии: Данный тест имеет диагностическое значение в некоторых сомнительных случаях у пациентов с подозрением на астму физического усилия.
Аллергологическое обследование
• Кожные скарификационные тесты рекомендуется проводить у детей любого возраста кроме пациентов с выраженным атопическим дерматитом/экземой, или при невозможности отмены антигистаминных препаратов, или существовании реальной угрозы развития анафилактической реакции на введение аллергена [32].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: Кожные пробы у детей раннего возраста менее чувствительны. Ведущую роль в постановке диагноза БА у этих пациентов играет тщательно собранный анамнез.
• Определение аллерген-специфических IgE рекомендуется у детей для уточнения этиологии заболевания, в том числе, когда выполнение кожных проб не представляется возможным [1,33].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
Прочие методы исследования
• Пациентам детского возраста с БА рекомендуется проведение рентгенографии органов грудной клетки в прямой проекции для исключения альтернативного диагноза [1].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
В анализах крови при БА характерных изменений нет. Часто выявляется эозинофилия, однако ее нельзя считать патогномоничным симптомом. В мокроте у детей с БА могут выявляться эозинофилы, спирали Куршмана, кристаллы Шарко-Лейдена.
У детей младше 5 лет может быть использована компьютерная бронхофонография.
• Детей в возрасте 5 лет и младше рекомендуется направлять на дополнительные исследования при наличии следующих признаков [34]:
— Отсутствие прибавки массы тела;
— Проявление симптомов в первые месяцы жизни или в очень раннем возрасте (особенно в сочетании с отсутствием прибавки массы тела);
— Рвота, связанная с респираторными симптомами;
— Постоянные свистящие хрипы;
— Отсутствие ответа на лекарственные средства для контроля БА;
— Отсутствие связи симптомов со стандартными провоцирующими факторами, такими как вирусные инфекции верхних дыхательных путей;
— Очаговые легочные или сердечно-сосудистые симптомы или синдром «барабанных палочек»;
— Гипоксемия вне связи с вирусным заболеванием
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: Любой из перечисленых признаков указывает на наличие альтернативного диагноза и на необходимость проведения дальнейшего обследования. При проведении дифференциальной диагностики в зависимости от клинической ситуации можно использовать бронхоскопию, компьютерную томографию органов грудной клетки, а также направлять на консультации специалистов (оториноларинголога, гастроэнтеролога, дерматолога).
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Обострения БА
Обострения БА представляют собой эпизоды нарастающей одышки, кашля, свистящих хрипов, или заложенности в грудной клетке, требующие изменений обычного режима терапии. Для обострения БА характерно снижение ПСВ и ОФВ1.
Обострения могут развиваться как у пациентов с уже известным диагнозом БА, так и быть первым проявлением БА. Обострения БА могут развиться у любого пациента, независимо от тяжести заболевания, но чаще возникают при трудно контролируемой БА. Скорость развития обострения БА может значительно варьировать у разных пациентов – от нескольких минут или часов до 10-14 дней, равно как и время разрешения обострения – от 5 до 14 дней.
• Пациентов с высоким риском смерти, связанной с БА, рекомендуется обучать обращению за медицинской помощью в самом начале обострения [35-37].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: К этой группе относятся пациенты с наличием таких факторов риска как:
— Наличие в анамнезе жизнеугрожающего обострения БА;
— Наличие в анамнезе эпизодов искусственной вентиляции легких ИВЛ по поводу обострения БА;
— Наличие в анамнезе пневмоторакса или пневмомедиастинума;
— Госпитализация по поводу обострения БА в течение последнего года;
— Психологические проблемы (отрицание заболевания);
— Социоэкономические факторы (низкий доход, недоступность медикаментов);
— Недавнее уменьшение дозы или полное прекращение приема глюкокортикостероидов (ГКС);
— Низкий комплайнс к терапии;
— Снижение перцепции (восприятия) одышки.
Причины обострения БА
К обострению БА могут привести различные триггеры, индуцирующие воспаление дыхательных путей или провоцирующие острый бронхоспазм. Данные триггеры могут существенно различаться у разных больных. К основным триггерам относятся инфекции респираторного тракта (в основном, вирусы, чаще всего – риновирусы), аллергены, аэрополлютанты, физическая нагрузка, метеорологические факторы, прием некоторых лекарственных препаратов (бета-блокаторы, у пациентов с «аспириновой БА» — нестероидные противовоспалительные препараты (НПВП)), эмоциональные реакции и др. Другими факторами, которые способны привести к обострению БА, являются обострение риносинусита, гастроэзофагеальный рефлюкс, беременность, и недостаточная терапия.
К факторам риска развития обострений относятся [1]:
— симптомы неконтролируемой БА;
— ИГКС не назначены, плохая приверженность терапии;
— чрезмерное использование короткодействующих β2-агонистов (КДБА);
— низкий ОФВ1, особенно <60 % от должного;
— значительные психологические или социально-экономические проблемы;
— внешние воздействия: курение, воздействие аллергена;
— сопутствующие заболевания: риносинусит, гастроэзофагеальная рефлюксная болезнь (ГЭРБ), подтвержденная пищевая аллергия, ожирение;
— эозинофилия мокроты или крови;
— беременность;
— наличие одного и более тяжелых обострений за последние 12 месяцев.
Клиническая оценка пациента при обострении БА
• При осмотре пациента с обострением БА рекомендуется исследовать историю заболевания, определять степень его тяжести и потенциальные провоцирующие факторы, оценивать наличие осложнений и ответ на терапию [1,38].
Уровень GPP
Комментарии: Клиническая оценка больного с обострением БА, нарастающей одышкой и ухудшением газообмена должна быть проведена очень быстро, при этом сохраняя достаточную тщательность.
• При лечении обострения у всех пациентов с БА рекомендуется регулярно оценивать критерии тяжести обострения, в частности частоту дыхания, частоту сердечных сокращений, ПСВ и показатели пульсоксиметрии (Табл.5) [1,39,40].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: Клиническими признаками тяжелого обострения являются дыхательный дистресс (включая нехватку воздуха для завершения предложения на одном дыхании), тахипноэ, отсутствие дыхательных шумов («немое легкое»), цианоз или снижение уровня сознания. При этом ни один из данных признаков по отдельности или вместе не является специфическим, и их отсутствие не исключает наличия обострения БА.
• Пациентам со снижением сатурации крови кислородом (SpO₂)≤92% и/или другими признаками угрожающей жизни БА, рекомендуется проводить исследование газов артериальной крови [41].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
Комментарии: К признакам угрожающей жизни БА помимо снижения уровня SpO₂ относятся изменение сферы сознания (спутанность сознания, сонливость, оглушение, кома), утомление, цианоз, слабое дыхательное усилие, брадикардия, гипотензия, отсутствие дыхательных шумов («немое легкое»), снижение ПСВ<33%.
• Рентгенографию органов грудной клетки в прямой проекции рекомендуется проводить пациентам с обострением БА для исключения медиастинальной эмфиземы или пневмоторакса, при подозрении на пневмонию, клинических признаках угрожающего жизни обострения, необходимости механической вентиляции легких [42].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Дифференциальный диагноз
Дифференциальная диагностика БА
Спектр заболеваний и состояний, с которыми следует проводить дфференциальную диагностику, зависит от наличия или отсутствия бронхиальной обструкции, определяемой как ОФВ1/ФЖЕЛ <0,7 (ФЖЕЛ – форсированная жизненная емкость легких) до применения бронхолитика (Прил. Г5).
У пациентов с БА могут иметь место другие заболевания, являющиеся причинами бронхиальной обструкции, что усложняет интерпретацию проведенных исследований. Особенно часто могут сочетаться БА и хроническая обструктивная болезнь легких (ХОБЛ).
• Пациентам с бронхиальной обструкцией и возможной БА рекомендуется проведение бронходилатационного теста и/или пробной терапии в течение определенного периода (Прил. Г6) [17,26].
Уровень убедительности рекомендаций С (уровень достоверности доказательств — 4)
Комментарии: У пациентов с высокой вероятностью БА рекомендуется сразу приступать к пробному лечению. При положительном бронходилатационном тесте и достижении положительного эффекта при проведении терапевтической пробы в дальнейшем следует лечить пациента как больного БА.
При отсутствии обратимости бронхиальной обструкции и отсутствии положительного ответа при проведении пробного курса терапии следует продолжить дальнейшее обследование для уточнения диагноза (Прил. Б).
• У пациентов с нормальными показателями спирометрии для подтверждения диагноза БА рекомендуется повторить обследование в период наличия симптомов, или, если позволяет состояние пациента, после отмены бронхолитиков [27].
Уровень убедительности рекомендаций С (уровень достоверности доказательств — 4)
• Пациентам с клиническими симптомами БА и нормальными показателями спирометрии рекомендуется дополнительное обследование для выявления БГР и/или воспаления дыхательных путей [18,19,24].
Уровень убедительности рекомендаций С (уровень достоверности доказательств — 4)
Комментарии: Эти тесты достаточно чувствительны, поэтому полученные при их проведении результаты в пределах нормы (Табл. 7) могут служить подтверждением отсутствия БА.
Лечение
Лечение стабильной БА
Современные цели терапии БА [1]:
1. Достижение и поддержание контроля симптомов БА в течение длительного времени.
2. Минимизация рисков будущих обострений БА, фиксированной обструкции дыхательных путей и нежелательных побочных эффектов терапии.
• У каждого пациента с БА рекомендуется оценивать контроль симптомов, риск развития обострений, необратимой бронхиальной обструкции и побочных эффектов лекарств (Прил. Г8) [1,38,43].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: Наличие у пациента одного или более из указанных в Прил. Г8 факторов повышает риск обострений, даже если симптомы хорошо контролируются.
Ступенчатая терапия БА у детей, подростков и взрослых
При лечении БА рекомендуется использовать ступенчатый подход, корректируя объем терапии в зависимости от уровня контроля и наличия факторов риска обострений БА [1, 43]. Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: Каждая ступень включает варианты терапии, которые могут служить альтернативами при выборе поддерживающей терапии БА, хотя и не являются одинаковыми по эффективности (рис. 1). Первоначальный выбор ступени терапии зависит от выраженности клинических проявлений БА.
Увеличение объема терапии (переход на ступень вверх) показано при отсутствии контроля и/или наличии факторов риска обострений. Снижение объема терапии показано при достижении и сохранении стабильного контроля ≥ 3 месяцев и отсутствии факторов риска с целью установления минимального объема терапии и наименьших доз препаратов, достаточных для поддержания контроля.
• При принятии решения, какой препарат снижать первым и с какой скоростью, должны быть приняты во внимание тяжесть БА, побочные эффекты лечения, продолжительность приема текущей дозы, достигнутый положительный эффект и предпочтения пациента [1].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: Снижение дозы ИГКС должно быть медленным в связи с возможностью развития обострения. При достаточном контроле возможно снижение дозы каждые три месяца, примерно на 25-50%.
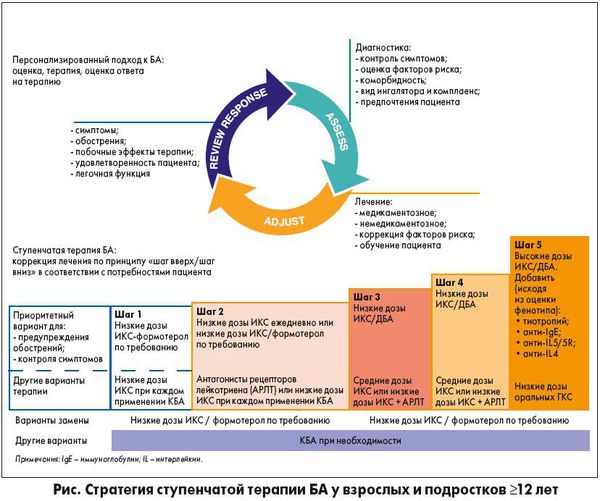
Рис. 1 Ступенчатая терапия БА
*Фиксированная комбинация будесонид-формотерол Турбухалер® 160/4,5 мкг/доза зарегистрирована в РФ в режиме «по потребности» для купирования приступов и симптомов у взрослых и подростков 12 лет и старше; фиксированная комбинация сальбутамола и беклометазона зарегистрирована в РФ для купирования симптомов и поддерживающей терапии БА у пациентов с 18 летнего возраста
**Тиотропий в ингаляторе, содержащем раствор , зарегистрирован в РФ для лечения пациентов с 6 лет с сохраняющимися симптомами на фоне приема ИГКС или ИГКС/ДДБА
‡Если пациент получает терапию фиксированными комбинациями будесонид-формотерол или беклометазон-формотерол в низких дозах, возможно применение тех же препаратов для купирования симптомов, т.е. в режиме единого ингалятора для пациентов с 18 летнего возраста (для препарата будесонид/формотерол в ингаляторе Турбухалер® – с 12 лет);
***Для детей 6-11 лет теофиллин не рекомендован. Предпочтительная терапия на ступени 3 – средние дозы ИГКС
# — Генно-инженерные биологические препараты (ГИБП)Ступень 1
• У взрослых пациентов (≥18 лет) с легкой БА в качестве предпочтительной терапии БА рекомендуются низкие дозы фиксированной комбинации ингаляционного глюкокортикостероида и быстродействующего бета 2-агониста (ИГКС-БДБА) «по потребности»:
— будесонид-формотерол 160/4,5 мкг Турбухалер® для купирования приступов и симптомов в режиме «по потребности» (у взрослых и подростков 12 лет и старше) [ [44, 45].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
• У взрослых пациентов (≥18 лет) с легкой БА рекомендуется фиксированная комбинация сальбутамол/беклометазона дипропионат (БДП), для купирования симптомов и поддерживающей терапии БА [46, 47].
Уровень убедительности рекомендаций А (уровень достоверности доказательств -2)
• Пациентам с БА с наличием факторов риска обострений (Прил. Г8) рекомендуется назначать регулярную терапию низкими дозами ИГКС (Прил. Г9) в дополнение к КДБА по потребности [48, 49].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
Комментарии: В настоящее время всем взрослым и подросткам с БА рекомендуется применять противовоспалительную терапию (низкие дозы ИГКС) симптоматически или регулярно для снижения риска тяжелых обострений БА. Монотерапия КДБА более не рекомендуется [1]. Чрезмерное использование КДБА является небезопасным: выдача ≥3 ингаляторов КДБА в год увеличивает риск обострений БА [170], применение ≥12 ингаляторов КДБА в год связано с повышенным риском смерти по причине БА [171].
Комментарии: У детей до 5 лет регулярная терапия может начинаться с низких доз ИГКС, с 2 лет – монотерапия антилейкотриеновыми препаратами (АЛР), кромонами. Предпочтение в доставке ИГКС отдается небулайзерной терапии у детей (с 6 мес – будесонид суспензия, с 6 лет – также БДП), с 1 года – флутиказона пропионат со спейсером.
Ступень 2
• На ступени 2 рекомендуется регулярное применение низких доз ИГКС в качестве базисной терапии и КДБАдля купирования симптомов [48-50].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: Начальная доза ИГКС выбирается согласно тяжести заболевания. У взрослых стартовая доза, как правило, эквипотентна дозе БДП 400 мкг в день, у детей — БДП 200 мкг в день (Прил Г10). У детей в возрасте до пяти лет могут быть необходимы более высокие дозы, если есть проблемы с доставкой лекарственных средств.
Первоначально ИГКС назначаются два раза в день, за исключением циклесонида, мометазона фуроата, будесонида, назначаемых однократно в день. После достижения хорошего контроля ИГКС можно применять один раз в день в той же суточной дозе.
Лечение низкими дозами ИГКС редуцирует симптомы БА, повышает функцию легких, улучшает качество жизни, уменьшает риск обострений, госпитализаций и смертельных исходов из-за БА. ИГКС более эффективны чем АЛР.
• В качестве предпочтительной базисной терапии на ступени 2 также рекомендуются низкие дозы фиксированной комбинации ингаляционного глюкокортикостероида и быстродействующего бета 2-агониста (ИГКС-БДБА) «по потребности»:
• будесонид-формотерол 160/4,5 мкг Турбухалер® для купирования приступов и симптомов в режиме «по потребности» (у взрослых и подростков 12 лет и старше) [44,45]
• АЛТР рекомендуются для терапии БА в сочетании с аллергическим ринитом, при вирусиндуцированной БА, астме физического усилия [51-55].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
• У взрослых пациентов с легкой БА, у которых сохраняется контроль на фоне постоянной терапии ИГКС, рекомендуется рассмотреть перевод на использование фиксированной комбинации ИГКС-БДБА только по потребности [44,45,47].
Уровень убедительности рекомендаций А (уровень достоверности доказательств –3)
Комментарии: Указанный режим терапии позволит избежать типичного для больных легкой астмой отказа от ИГКС, сохранив минимальный объем противовоспалительной терапии в период появления симптомов.
• Детям с БА, получающим ≥ 400 мкг в день БДП или его эквивалента (Прил Г10), рекомендуется постоянное наблюдение педиатра и специалиста аллерголога/пульмонолога [1].
Уровень GРP
Комментарии: В плане самоведения у таких пациентв должны быть конкретные письменные рекомендации в случае присоединения интеркуррентного заболевания.
Ступень 3
• Взрослым пациентам с БА на 3-й ступени терапии рекомендуется комбинация низких доз ИГКС (Прил 9) и длительнодействующих β2-агонистов (ДДБА) как поддерживающая терапия и КДБА по потребности (Рис 1) [55].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: Ингаляторы, содержащие фиксированные комбинации, гарантируют применение ДДБА только вместе с ИГКС и могут улучшать комплайнс.
При уменьшении объема терапии, включающей комбинацию ИГКС/ДДБА, вероятность сохранения контроля выше при уменьшении дозы ИГКС в составе комбинации и отмене ДДБА после перехода на низкие дозы ИГКС.
Добавление ДДБА к той же самой дозе ИГКС обеспечивает дополнительное улучшение симптомов и легочной функции с редукцией риска обострений, по сравнению с увеличением дозы ИГКС.
• Пациентам с БА старше 18 лет из группы риска по развитию обострений рекомендуется комбинация низких доз ИГКС/формотерол (будесонид или беклометазон) в качестве поддерживающей терапии и для купирования симптомов – т.н. режим единого ингалятора [56-59].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: Режим единого ингалятора зарегистрирован для препаратов будесонид/формотерол** (фиксированные комбинации) в виде дозированного порошкового ингалятора (ДПИ) и беклометазон/формотерол** в виде дозированного аэрозольного ингалятора (ДАИ).
Для препарата будесонид/формотерол** в ингаляторе Турбухалер режим единого ингалятора зарегистрирован с 12 лет.
У пациентов групп риска ИГКС/формотерол в качестве единого ингалятора значительно редуцирует обострения и обеспечивает такой же уровень контроля БА на относительно низких дозах ИГКС, по сравнению с фиксированными дозами ИГКС/ДДБА в качестве поддерживающей терапии + КДБА по потребности или по сравнению с высокими дозами ИГКС + КДБА по потребности.
• У детей старше 5 лет на ступени 3 лечения БА в качестве базисной терапии рекомендуются низкие/средние дозы ИГКС (Прил Г10) или в комбинации с ДДБА или в комбинации с АЛТР [55,60,61].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
• У детей младше 5 лет в качестве дополнения к терапии ИГКС рекомендуются АЛТР [1,53].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 3)
• При наличии у пациента с БА, получающего терапию ИГКС, ограничений по применению ДДБА (нежелательных эффектов, противопоказаний или индивидуальной непереносимости) в качестве альтернативы ДДБА рекомендуется использовать тиотропия бромид в жидкостном ингаляторе [62].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
Комментарии: Тиотропия бромид в ингаляторе, содержащем раствор, зарегистрирован в РФ для лечения больных БА с 6 лет. Препарат назначают при сохранении симптомов на фоне приема ИГКС или ИГКС/ДДБА.
• Назначение тиотропия бромида в жидкостном ингаляторе рекомендуется в дополнение к терапии ИГКС/ДДБА у пациентов с частыми и/или тяжелыми обострениями БА [63-66].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 3)
Комментарии: Показанием к назначению тиотропия бромида служит наличие 2-х и более обострений в год или наличие хотя бы 1 обострения, потребовавшего назначения СГКС или госпитализации.
Ступень 4
• На 4-й ступени лечения взрослым пациентам с БА рекомендуется назначение комбинации низких доз ИГКС (будесонид или беклометазон)/формотерол в режиме единого ингалятора или комбинации средних доз ИГКС/ДДБА и КДБА по потребности (Прил Г9) [59,67].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
• Взрослым и подросткам с БА, имеющим ≥ 1 обострения за предшествующий год, для снижения частоты обострений рекомендуется назначение комбинации низких доз ИГКС (будесонид или беклометазон)/формотерол в качестве поддерживающей терапии и для купирования симптомов [59].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
• Пациентам ≥ 6 лет, получающим терапию ступеней 3–4 (Рис. 1), у которых не был достигнут контроль БА или имели место частые и/или тяжелые обострения заболевания рекомендуется назначение тиотропия бромида в жидкостном ингаляторе [63,65].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
• У пациентов с БА старше 12 лет при недостаточном контроле БА на фоне использования 800 мкг БДП или его эквивалнента в день в комбинации с ДДБА рекомендуется повышение дозы ИГКС до максимальной в сочетании с ДДБА или добавление АЛТР или добавление теофиллина замедленного высвобождения [68-71].
Комментарии: Высокие дозы ИГКС могут применяться с помощью ДАИ со спейсером или через небулайзер.
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
• У детей 5-12 лет с неконтролируемым течением БА на фоне терапии 400 мкг БДП или его эквивалнента в день в комбинации с ДДБА рекомендуется увеличение дозы ИГКС до максимальной в сочетании с ДДБА или добавление АЛТР [71-73].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
Комментарии: У детей всех возрастов, которые получают специализированную медицинскую помощь, можно назначить более высокие дозы ИГКС (> 800 мкг/сутки) прежде чем перейти к ступени 5.
Ступень 5
• Всех пациентов, особенно детей, с персистирующими симптомами или обострениями БА, несмотря на правильную технику ингаляции и хорошую приверженность лечению, соответствующему 4-й ступени лечения БА, рекомендуется направлять к специалисту, занимающемуся экспертизой и лечением тяжелой БА [74].
Уровень GPP
• В качестве дополнительной терапии к максимальной дозе ИГКС ≥ 1000 мкг в эквиваленте БДП рекомендуются тиотропия бромид**[65-67]. В случае Т2-астмы: омализумаб**, меполизумаб, реслизумаб, бенрализумаб, дупилумаб [75-78,161-169]. Менее желательным вариантом терапии является минимально возможная доза пероральных ГКС.
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
• Взрослым пациентам, получающим терапию 4-й ступени лечения БА (Рис 1), у которых не был достигнут контроль БА или сохраняются частые (≥2 в год) и/или тяжелые обострения БА (хотя бы 1 обострение в течение года, потребовавшее назначения системных глюкокортикостероидов (СГКС) или госпитализации) рекомендуется назначение тиотропия бромида в жидкостном ингаляторе [63,65].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
• Терапия омализумабом** рекомендуется взрослым, подросткам и детям старше 6 лет с тяжелой аллергической БА, которая не контролируется лечением, соответствующим ступени 4 [75,76].
Комментарии: Для назначения терапии омализумабом у пациентов должно быть наличие клинически значимой атопии с подтвержденной связью между экспозицией аллергенов и развитием симптомов/обострений БА; уровень общего IgЕ крови до начала биологической терапии 30-1500 МЕ/мл; умеренная эозинофилия крови.
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
• Терапия меполизумабом (анти-ИЛ-5, 100 мг подкожно 1 раз в 4 недели) рекомендуется взрослым пациентами с тяжелой эозинофильной БА (число эозинофилов в периферической крови ≥150 клеток/мкл на момент начала терапии или ≥300 клеток/мкл наблюдавшееся в течение предыдущих 12 месяцев) и обострениями в анамнезе [161-163].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
• Терапия реслизумабом (анти-ИЛ-5) рекомендуется взрослым пациентам (≥18 лет) с тяжелой БА и эозинофильным типом воспаления (персистирующая эозинофилия крови ≥400 клеток/мкл) [78].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
• Терапия бенрализумабом (моноклональное антитело против рецептора ИЛ-5, анти-ИЛ-5Ральфа) рекомендуется взрослым пациентам ≥18 лет с тяжелой бронхиальной астмой с эозинофильным фенотипом (уровень эозинофилов крови ≥300 клеток/мкл). Препарат вводится в дозе 30 мг подкожно 1 раз в 4 недели первые 3 инъекции, далее один раз в 8 недель [164,165].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
• Терапия дупилумабом (человеческое рекомбинантное моноклональное антитело к ИЛ-4Рα, ингибирующее передачу сигналов как от ИЛ-4, так и от ИЛ-13; 200 или 300 мг подкожно 1 раз в 2 недели) рекомендуется пациентам в возрасте 12 лет и старше с эозинофильным фенотипом бронхиальной астмы (число эозинофилов в периферической крови ≥150 клеток/мкл) или у пациентов с гормональнозависимой бронхиальной астмой, получающих пероральные глюкокортикостероиды (независимо от числа эозинофилов в периферической крови) [166-169].
Комментарии: дупилумаб значительно снижает частоту обострений, улучшает легочную функцию, контроль бронхиальной астмы и качество жизни, даже у пациентов с гормонозависимой бронхиальной астмой при одновременном снижение дозы пероральных глюкокортикостероидов. Дупилумаб также может рассматриваться как терапевтическая опция для пациентов с сочетанием тяжелой бронхиальной астмы и среднетяжелого, и тяжелого атопического дерматита [169]. Доза препарата не зависит от веса пациента и каких-либо биомаркеров бронхиальной астмы.
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: Для пациентов с тяжелой эозинофильной астмой, как правило, характерно позднее начало БА, наличие патологии верхних дыхательных путей (хронические риносинуситы часто в сочетании с назальными полипами), наличие фиксированной бронхиальной обструкции, воздушных ловушек и слизистых пробок, обтурирующих мелкие бронхи.
• Взрослым пациентам с БА на пероральных ГКС, которые ранее не получали ингаляционной терапии, рекомендуется постепенная отмена или уменьшения дозы СГКС при применении ИГКС в дозах до 2000 мкг/сутки, если потребуется [79].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
• У детей в возрасте от 5 до 12 лет при превышении дозы ИГКС >800 мкг/сутки рекомендуется пробное лечение ДДБА, тиотропия бромидом** в жидкостном ингаляторе (с 6 лет), АЛТР и теофиллинами в течение шести недель [55,70,72,79,80].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
Комментарии: Данные препараты должны быть отменены, если не удастся достичь уменьшения дозы стероидов, улучшения симптомов или функции легких.
Ингаляционные устройства
• Рекомендуется назначать ингаляторы только после того, как пациенты прошли обучение по использованию устройства и показали удовлетворительную технику ингаляции [81-83].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 3)
• Выбор ингаляционного устройства для терапии стабильной БА рекомендуется основывать на предпочтении пациента и оценке правильности использования ингалятора [83,84].
Уровень убедительности рекомендаций D (уровень достоверности доказательств – 3)
Комментарии: У взрослых и подростков со стабильным течением заболевания ДАИ + спейсер столь же эффективен, как любой другой ручной ингалятор, хотя пациенты могут предпочесть некоторые виды ДПИ. Многие пациенты не готовы использовать спейсер, предпочитая небулайзер.
• При назначении пациентам с БА тиотропия бромида** в качестве средства доставки рекомендуется использовать жидкостной ингалятор [63].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 3)
Комментарии: Несмотря на то, что тиотропия бромид** доступен в виде разных ингаляционных устройств, данные по использованию препарата при БА получены только для жидкостного ингалятора и не могут быть экстраполированы на тиотропия бромид** в виде ДПИ. Для лечения БА из длительнодействующих антихолинергических препаратов зарегистрирован только тиотропия бромид**.
• У детей от 0 до 5 лет в качестве предпочтительного способа доставки бронхолитиков или ИГКС рекомендуется ДАИ + спейсер [85].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
Комментарии: Лицевая маска необходима, если ребенок не может дышать из спейсера с использованием мундштука. При неэффективности используется небулайзер. ДПИ обычно проще использовать, однако они требуют определенного усилия вдоха (достижения оптимальной скорости вдоха).
Другие виды терапии
Аллерген-специфическая иммунотерапия
Аллерген-специфическая иммунотерапия (АСИТ) используется у детей старше 5 лет, подростков и взрослых, если аллергия играет ведущую роль в патогенезе БА.
В результате АСИТ ожидается умеренный клинический эффект в отношении симптомов БА, стероид-спаринговый эффект, улучшение качества жизни, уменьшение специфической БГР.
В настоящее время существует два метода АСИТ: подкожная АСИТ (ПКИТ) и сублингвальная АСИТ (СЛИТ).
• АСИТ рекомендуются к применению у пациентов с БА легкой и средней степени тяжести, ассоциированной с аллергическим риноконъюнктивитом, при условии, что БА контролируется фармакотерапией [87].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 3)
• СЛИТ аллергеном клеща домашей пыли рекомендуется в качестве дополнительного варианта терапии на ступени лечения БА 3 и 4 (Рис. 1) у взрослых пациентов с БА и аллергическим ринитом, сенсибилизированных к клещу домашней пыли в случае, если они имеют обострения, несмотря на лечение ИГКС и ОФВ1>70% должного [88-90].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 3)
Методы нетрадиционной и альтернативной медицины
• В связи с отсутствием доказательств положительного клинического влияния на течение БА и улучшение функции легких у пациентов с БА не рекомендуется применение таких методов как иглоукалывание, китайская медицина, гомеопатия, гипноз, техники релаксации, применение ионизаторов воздуха [91,92].
Уровень убедительности рекомендаций C (уровень достоверности доказательств – 4)
• Дыхание по методу Бутейко (дыхательная техника, направленная на контроль гипервентиляции) рекомендуется как вспомогательное средство снижения уровня восприятия симптомов преимущественно у пациентов с сочетанием БА и гипервентиляционным синдромом и пациентов, необоснованно часто использующих КДБА [93].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: В одном исследовании [93] показана возможность некоторого уменьшения симптомов и потребности в КДБА при выполнении дыхательной гимнастики по Бутейко, но без влияния на функцию лёгких и воспаление. Обучение дыхательной гимнастике следует проводить под контролем специалиста.
Лечение обострений БА
Лечение обострений БА у взрослых
Целями лечения обострений БА является как можно более быстрое устранение бронхиальной обструкции и гипоксемии и предотвращение дальнейших рецидивов.
Ведение пациентов с обострением БА на догоспитальном этапе
Алгоритм лечения обострения БА на амбулаторном этапе у взрослых, подростков и детей в возрасте от 6 до 11 лет приведен в приложении Б.
• Нетяжелые обострения, для которых характерно снижение ПСВ на 25-50%, ночные пробуждения из-за БА и повышенная потребность в КДБА, рекомендуется лечить в амбулаторных условиях [1].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3).
Комментарии: Если пациент отвечает на увеличение дозы бронхолитика уже после первых нескольких ингаляций, необходимость обращения в отделение интенсивной терапии отсутствует, однако дальнейшее лечение следует проводить под наблюдением врача первичного звена.
• При легком и среднетяжелом обострении БА всем пациентам рекомендуется многократное применение ингаляционных КДБА или комбинаций КДБА и ипратропия бромида [94,95].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: После первого часа необходимая доза КДБА будет зависеть от степени тяжести обострения. Легкие обострения купируются 2–4 дозами КДБА с помощью ДАИ каждые 3–4 ч; обострения средней тяжести требуют назначения 6–10 доз КДБА каждые 1–2 ч. Дозы препаратов подбирают в зависимости от ответа конкретного пациента.
Использование комбинации β2-агониста и ипратропия бромида сопровождается снижением частоты госпитализаций и более выраженным улучшением ПСВ и ОФВ1.
• У детей и взрослых с легким и умеренным обострением БА рекомендуется в качестве устройства доставки для короткодействующих бронхолитиков ДАИ + спейсер или небулайзер с подбором дозы в соответствии с эффектом терапии [96].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
• В случае отсутствия ответа или наличия сомнений в ответе на лечение рекомендуется направить пациента в учреждение, где может быть проведена интенсивная терапия [1,97].
Уровень GPP
• СГКС рекомендуется использовать для лечения всех обострений БА, кроме самых легких [98,99].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: Назначение СГКС особенно показано, если начальная терапия ингаляционными β2-агонистами не обеспечила длительного улучшения; обострение развилось у пациента, уже получающего пероральные ГКС; предшествующие обострения требовали назначения пероральных ГКС.
Пероральные ГКС обычно не уступают по эффективности внутривенным ГКС и являются предпочтительными средствами.
• Рекомендуется назначение преднизолона (или его эквивалента) в дозе 40-50 мг/сут 1 раз в сутки сроком на 5-7 дней [98,99].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 3).
Комментарии: Постепенное снижение дозы СГКС в течение нескольких дней не рекомендуется за исключением случаев, когда пациент получал СГКС на постоянной основе до обострения.
Ведение пациентов с обострением БА на госпитальном этапе
Тяжелые обострения БА относятся к опасным для жизни экстренным ситуациям.
• Лечение тяжелых обострений БА рекомендуется проводить в стационарах с с наличием ОРИТ [1,97].
Уровень GPP
Алгоритм ведения пациентов с обострением БА на госпитальном этапе приведен в приложении Б.
• Пациентам с обострением БА и SрО2<90% рекомендуется назначение небольших доз кислорода (1-4 литра в минуту через носовые канюли) [99-101].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 3).
Комментарии: Задачей кислородотерапии при обострении БА является поддержание SрО2 в пределах 93-95%.
Невозможность достичь РаО2 выше 60 мм рт.ст. при использовании таких доз кислорода может свидетельствовать о наличии истинного шунта, и, следовательно, предполагает другие причины гипоксемии (чаще всего ателектаз доли или всего легкого вследствие полной закупорки бронхов густой вязкой мокротой, возможно также наличие пневмоторакса, пневмонии, легочной эмболии).
Ингаляционные β2-агонисты являются наиболее эффективными препаратами терапии обострения БА за счет быстроты и выраженности бронхорасширяющего эффекта.
• Всем пациентам с тяжелым обострением БА в качестве препаратов первой линии рекомендуется использовать ингаляционных КДБА или комбинацию КДБА и ипратропия бромида [93,94].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: При использовании небулайзера обычно используют однократные дозы сальбутамола** 2.5 мг на 1 ингаляцию. При тяжелом обострении БА рекомендуется использовать следующую схему терапии: в 1-й час терапии проводится 3 ингаляции сальбутамола** по 2.5 мг каждые 20 минут, затем ингаляции проводят каждый час до значимого улучшения состояния, после чего возможно назначение препарата каждые 4-5 часов.
Однократная доза сальбутамола** при использовании ДАИ со спейсером обычно составляет 400 мкг, кратность введения может значительно варьировать, но, как правило, такая же, как при использовании небулайзера.
Небулайзерная терапия комбинацией β2-агониста и ипратропия бромида может обеспечивать более выраженный бронхорасширяющий эффект, чем применение препаратов по отдельности. Использование комбинации β2-агониста и антихолинергического препарата сопровождается снижением частоты госпитализаций и более выраженным улучшением ПСВ и ОФВ1. При обострении БА рекомендовано использование ипратропия бромида** при помощи небулайзера в дозе 500 мкг каждые 4-6 часов, возможно и более частое использование (каждые 2-4 часа).
• Пациентам с тяжелым обострением БА рекомендуется назначение преднизолона (или его эквивалента) в дозе 40-50 мг/сут 1 раз в сутки сроком на 5-7 дней [97,98].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2).
Комментарии: Постепенное снижение дозы СГКС в течение нескольких дней не рекомендуется за исключением случаев, когда больной получал СГКС на постоянной основе до обострения.
• У пациентов с тяжелым обострением БА, неспособных принимать препараты per os вследствие выраженной одышки или проведения респираторной поддержки, рекомендуется парентеральное введение ГКС [1,96].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 3).
• Отмену назначенных СГКС рекомендуется проводить только на фоне назначения ИГКС [102].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 3).
Комментарии: Если пациент получал ИГКС до обострения, прием ИГКС должен быть продолжен в повышенной дозе.
• Назначение теофиллина при лечении тяжелых обострений БА у взрослых пациентов не рекомендуется [103].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
Комментарии: С учетом эффективности и сравнительной безопасности КДБА теофиллин играет минимальную роль в лечении обострений БА. Его применение может сопровождаться тяжелыми и потенциально фатальными побочными эффектами, кроме того, теофиллин уступает β2-агонистам по выраженности бронхорасширяющего действия.
• Подкожное или внутримышечное введение адреналина рекомендуется при неотложном лечении анафилаксии или ангионевротического отека [104,105].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3).
Комментарии: Адреналин не является стандартным средством для лечения обострения БА.
• Пациентам с тяжелым обострением БА, рефрактерным к назначению КДБА, рекомендуется назначение магния сульфата [106-108].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3).
Комментарии: На фоне терапии магния сульфатом (2 г внутривенно в течение 20 мин однократно) показано уменьшение продолжительности госпитализации у некоторых пациентов с БА, включая взрослых с ОФВ1 <25-30% от должного на момент поступления, взрослых и детей, у которых нет ответа на начальное лечение и имеется стойкая гипоксемия, а также детей, у которых ОФВ1 не достигает 60% от должного через 1 час после начала лечения. Следует соблюдать осторожность при назначении магния пациентам со снижением функции почек.
• Терапию гелиоксом рекомендуется рассматривать в качестве дополнения к медикаментозной терапии у пациентов с тяжелым обострением БА, не ответивших на стандартное лечение [109].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4).
Комментарии: Проведенные исследования показали, что терапия гелиоксом у больных с тяжелым обострением БА приводит к уменьшению одышки, парадоксального пульса, гиперкапнии, повышению пиковых инспираторного и экспираторного потоков и уменьшению гиперинфляции легких. Терапия гелиоксом может рассматриваться как метод, имеющий точку приложения в начальном периоде лечения, когда в полной мере еще не проявились свойства медикаментозной терапии.
Гелиокс является смесью гелия и кислорода с содержанием гелия от 60 до 80%. Достоинством гелиокса является его более низкая плотность по сравнению с воздухом или кислородом. Дыхание гелиоксом позволяет снизить сопротивление потоку в дыхательных путях, что ведет к снижению работы дыхания и уменьшению риска развития утомления дыхательной мускулатуры.
Данных о пользе применения АЛТР при обострении БА крайне мало. В небольших исследованиях показано улучшение ПСВ, но оценка клинической значимости требует дополнительных исследований [110,111].
• Проведение неинвазивной вентиляции легких (НВЛ) рекомендуется больным с обострением БА при наличии тяжелой одышки, гиперкапнии, клинических признаков повышенной работы дыхательной мускулатуры, но без признаков утомления мышц и без нарушения уровня сознания (оглушение или кома) [112].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3).
Комментарии: Возможность успешного применения НВЛ у больных с обострением БА была продемонстрирована в нескольких проспективных исследованиях [113,114]. В большинстве случаев больные, получавшие НВЛ в этих исследованиях не требовали немедленного проведения интубации трахеи и ИВЛ, и характеризировались меньшей тяжестью ОДН, по сравнению с больными, которым проводилась традиционная ИВЛ.
Проведение ИВЛ требуется больным с обострением БА в тех случаях, когда все другие виды консервативной терапии оказались неэффективными.
• ИВЛ рекомендуется при обострении БА в следующих случаях [115,116]:
— Остановка дыхания;
— Нарушение сознания (сопор, кома);
— Нестабильная гемодинамика (систолическое артериальное давление (АД) <70 мм рт.ст., частота сердечных сокращений (ЧСС) < 50 мин в мин или > 160 мин в мин);
— Общее утомление, «истощение» больного;
— Утомление дыхательных мышц;
— Рефрактерная гипоксемия (парциальное напряжение кислорода в артериальной крови (РаО2) < 60 мм рт.ст. при фракция кислорода во вдыхаемой газовой смеси (FiO2) > 60%).
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 3)
Комментарии: Ценными ориентирами при назначении ИВЛ являются следующие клинические признаки: признаки чрезмерной работы дыхания и утомления дыхательной мускулатуры, тахипноэ, общее истощение, усталость, сонливость больного (маркеры гипоксии головного мозга), так как в данной ситуации существует высокий риск быстрого и неожиданного развития остановки дыхания.
• У больных с обострением БА не рекомендуется применение следующих препаратов и методов: муколитики; тиопентал, кинезиотерапия, введение больших объемов жидкости, антибиотики, бронхоальвеолярный лаваж, плазмаферез [1,117,118].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 3)
Комментарии: Введение больших объемов жидкости может быть необходимо у детей первых лет жизни. Антибиотики показаны только в случаях бактериальной инфекции – пневмонии, синусита.
Рекомендации по выписке пациентов из стационара
• Пациентов, у которых достигнут контроль симптомов заболевания (Прил. Г5) и достигнуто повышение ПСВ>80% от лучшего или расчетного результата рекомендуется выписать [118,119].
Уровень GРP
• Пациентов с БА, у которых показатели функции легких (ПСВ и др.) после лечения не достигли нормы, рекомендуется выписать при условии, что им будет обеспечено адекватное медицинское наблюдение в амбулаторных условиях и есть уверенность, что они будут выполнять врачебные рекомендации [118-120].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
• Рекомендуется назначение короткодействующих бронхолитиков по потребности с постепенным переходом на режим терапии β2-агонистами, который был назначен пациентам до начала обострения [118].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: Потребность в КДБА определяется выраженностью симптомов и объективными признаками улучшения состояния.
По завершении острой фазы заболевания применение ипратропия бромида** вряд ли даст дополнительный эффект, поэтому можно быстро отменить данный препарат.
• После перенесенного обострения БА рекомендуется назначение или продолжение терапии ИГКС [121,122].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
• Перед выпиской из стационара рекомендуется провести обучение больного и составить индивидуальный план самоведения [123].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 3)
Комментарии: Следует проверить, правильно ли пациент пользуется ингаляторами и пикфлоуметром для мониторирования терапии в домашних условиях.
У пациентов, которых выписывают из отделения неотложной помощи с пикфлоуметром и планом действий, результаты лечения в последующем лучше, чем у пациентов, не имеющих этих инструментов. Необходимо установить, какие факторы вызвали обострение, и принять меры по избеганию воздействия этих факторов в будущем.
• Рекомендуется обеспечить пациента СГКС для короткого курса терапии на случай следующего обострения [118].
Уровень GPP
Комментарии: Необходимо оценить применение противовоспалительной терапии (препаратами, контролирующими течение БА) во время обострения; важно установить, насколько быстро был увеличен объем терапии, до каких доз и почему (если это было необходимо) не был начат прием пероральных ГКС.
• Пациенту рекомендуется обратиться к врачу первичного звена или специалисту по лечению БА в течение 24 ч после выписки [123].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
Комментарии: Цель этого визита — обеспечить продолжение терапии до достижения основных показателей контроля заболевания, в том числе наилучших индивидуальных показателей функции легких. У пациентов, пребывавших в отделениях неотложной помощи с обострением БА, предпочтительнее наблюдение у специалиста.
Лечение обострений БА у детей и подростков
Лечение обострения БА у детей старше 2 лет
• В качестве первой линии терапии рекомендуются возрастные дозы сальбутамола** или комбинации КДБА/ипратропия бромида через ДАИ со спейсером или небулайзер [1,95].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
Комментарии: Если симптомы не поддаются лечению β2-агонистами, следует добавить ипратропия бромид** (250 мкг/доза смешивается с раствором через небулайзер). Комбинация β2-агонист+ипратропия бромид обеспечивает большее улучшение функции легких и способствует уменьшению риска госпитализации. Повторные дозы ипратропия бромида** используют для лечения детей, которые плохо отвечают на β2-агонисты.
Если ингаляции КДБА требуются чаще чем каждые 4 часа, то следует отменить ДДБА.
• При неэффективности бронходилататоров у детей с 6 мес. возраста рекомендуется назначении суспензиии будесонида** через небулайзер [124-126].
Уровень убедительности рекомендаций B (уровень достоверности доказательств – 2)
• Детям с обострением БА, находящимся дома с симптомами, не контролируемыми ингаляциями β2-агониста или его комбинации с ипратропия бромидом через ДАИ со спейсером до 6-8 доз/сутки или от 2,5 до 5 мг β2-агониста или его комбинации с ипратропия бромидом через небулайзер более 3 раз в сутки, рекомендуется госпитализация в стационар по экстренным показаниям [1].
Уровень GPP
Комментарии: Дополнительные дозы бронходилататоров даются по мере необходимости во время ожидания врача при выраженных симптомах.
Во время доставки ребенка с тяжелым приступом БА в отделение неотложной помощи назначается бронхолитик + суспензия будесонида** через небулайзер с кислородом в качестве рабочего газа. Необходимо индивидуализировать дозу препарата в зависимости от тяжести и ответной реакции пациента.
• Детям с угрожающей жизни БА и SрO2 <94% рекомендуется назначение кислорода через плотно прилегающую маску или носовые канюли для достижения нормальной сатурации [1,100].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
• Всем детям старше 2 лет с тяжелым обострением БА показано назначение СГКС [127].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
Комментарии: Преднизолон используется в дозе 20 мг для детей в возрасте от 2 до 5 лет и в дозе от 30 до 40 мг для детей старше 5 лет. У детей, уже получающих стероиды перорально, преднизолон назначается из расчета 2 мг/кг до максимальной дозы 60 мг.
Если у ребенка наблюдалась рвота, преднизолон назначается повторно. Возможно внутривенное введение ГКС в случаях, когда пероральный прием препарата затруднен или невозможен. Обычно достаточно лечения пероральным преднизолоном в течение трех дней, но длительность его приема может быть увеличена до 14 дней для полного купирования симптомов.
• Внутривенное введение аминофиллина** рекомендуется детям старше 2 лет только с тяжелой или угрожающей жизни астмой, не отвечающим на максимальные дозы ингаляционных бронхолитиков и стероидов, находящихся на лечении в отделении интенсивной терапии [128].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: Аминофиллин** не рекомендуется для лечения детей с легким и среднетяжелым обострением БА.
• Антибиотики детям с обострением БА рекомендуются только по строгим показаниям (пневмония, синусит и др.) [118].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
Лечение обострений БА у детей в возрасте младше 2 лет
• Ингаляционный ипратропия бромид в комбинации с ингаляционным β2-агонистом рекомендуются у детей младше 2-х лет с обострением средней и тяжелой степени тяжести и при неудовлектворительном ответе на начальное лечение КДБА [129].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
• Для лечения легкого и среднетяжелого обострения БА оптимальным устройством доставки лекарственного средства у детей младше 2-х лет является небулайзер или ДАИ + спейсер [85,130].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
• Оральные β2-агонисты не рекомендуются для купирования обострения БА у детей младше 2-х лет [131].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
• Для купирования среднетяжелых и тяжелых приступов БА в условиях стационара у детей до двух лет рекомендуется ингаляционный будесонид** через небулайзер в средних и высоких дозах, СГКС внутрь (преднизолон – 10 мг) продолжитльностью до трех дней [127,132].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
Дополнительная информация, влияющая на исход заболевания
Трудная для контроля БА
Перед рассмотрением диагноза тяжелая БА необходимо исключить наиболее часто встречающиеся проблемы [74,81,133]:
— Плохая техника ингаляции (до 80% больных);
— Низкая приверженность лечению (до 50% больных);
— Ошибочный диагноз БА;
— Наличие сопутствующих заболеваний, влияющих на течение БА;
— Продолжающийся контакт с триггером (аллерген при подтвержденной сенсибилизации, профессиональный триггер).
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
Комментарии: У пациентов с БА крайне важно отслеживать соблюдение предписанной терапии, поскольку низкая приверженность лечению может быть одной из причин тяжелого течения заболевания.
Различные сопутствующие заболевания могут определять невозможность достижения контроля БА.
• У пациентов с трудноконтролируемой БА рекомендуется проводить терапию, соответствующую 4–5 ступеням лечения БА [74,134].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
Комментарии: Такой объем терапии обусловлен постоянным наличием симптомов и/или частыми обострениями БА
• У пациентов с трудноконтролируемой астмой рекомендуется исследовать эозинофилы в анализе мокроты для коррекции объема стероидной терапии [135].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
Работники здравоохранения должны осознавать, что плохо контролируемая астма обычно ассоциируется с большими психологическими проблемами. Психологические проблемы должны рассматриваться как часть трудно-контролируемой БА, у детей это может включать психологические проблемы в семье.
Астма физического усилия
• У пациентов, с астмой физического усилия, занятых физическим трудом/выполняющих физические нагрузки, рекомендуется пересмотреть объем терапии, включая ИГКС [20].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: У большинства пациентов астма, индуцированная физической нагрузкой, обусловлена плохим контролем заболевания,
• Пациентам с контролируемым течением БА, принимающих ИГКС, при возникновении симптомов заболевания, индуцированных физической нагрузкой, рекомендуется добавить к терапии один из следующих препаратов — АЛТР, ИГКС-БДБА (в том числе непосредственно перед физической нагрузкой), оральные β2— агонисты, теофиллины [20].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3).
БА у беременных и у кормящих грудью женщин
Лечение БА во время беременности
Физиологические изменения, происходящие при беременности, могут вызвать как ухудшение, так и улучшение течения БА. Беременность может влиять на течение БА, а сама астма может влиять на беременность.
• Беременным женщинам со среднетяжелой и тяжелой астмой рекомендуется тщательное наблюдение для сохранения хорошего контроля [136].
Уровень GPP
Комментарии: Контроль БА важен во время беременности как для матери, так и для ребенка, уменьшая риск возможных осложнений.
• Беременным женщинам с БА, которые курят, рекомендуется отказ от курения [137].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
Комментарии: Важно чтобы женщины, которые курят, знали, что это опасно как для самой женщины, так и для ее ребенка.
• КДБА или их комбинацию с ипратропия бромидом у беременных женщин с БА рекомендуется использовать по обычным показаниям [138,139].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
• ДДБА, ИГКС, теофиллины (оральные и внутривенные) и пероральные ГКС у беременных женщин с БА рекомендуется использовать по обычным показаниям [138,139].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
Комментарии: Пероральные ГКС не должны быть исключены из-за беременности.
• Прием АЛТР рекомендуется продолжить у беременных женщин, которые достигли значительного улучшения контроля на этих препаратах до беременности и не могут достичь его на других лекарствах [138].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Лечение обострений БА во время беременности
• Беременным женщинам с обострением БА рекомендуется назначать ту же терапию, как и у небеременных, включая КДБА, СГКС и сульфат магния [140].
Комментарии: Для предотвращения гипоксии плода необходимо как можно быстрее купировать возникающие обострения во время беременности с применением КДБА, кислорода и СГКС на ранних этапах.
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
• Тяжелое обострение БА у беременных рекомендуется лечить в стационаре [139].
Комментарии: При тяжелом обострении БА рекомендуется наблюдение за состоянием плода. Для женщин с плохим контролем БА необходим контакт между пульмонологом и акушером для раннего перевода женщины с тяжелым обострением БА в реанимационное отделение.
• При наличии у беременной пациентки с БА гипоксемии рекомендуется немедленное назначение высоких доз кислорода для поддержания сатурации 94-98% [139].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Лечение БА во время родов
Информируйте женщин о следующем:
— приступ БА редко развивается в родах
— необходимо продолжать прием противоастматических препаратов во время родов
• В отсутствие обострения БА кесарево сечение проводится по обычным акушерским показаниям [141].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: Если беременной женщине с БА показана анестезия, то региональная блокада более предпочтительна, чем общий наркоз.
• Простагландины F2α рекомендуется использовать с осторожностью из-за риска вызвать бронхоспазм [142].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
• Женщины, которые получали пероральные ГКС в дозе, превышающей 7,5 мг преднизолона больше 2-х недель перед родами, рекомендуется перевод на гидрокортизон 100 мг парентерально каждые 6-8 часов во время родов [142].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Терапия БА у кормящих грудью женщин
• Пациенткам с БА рекомендуется грудное вскармливание [139].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
• Женщинам, кормящим грудью, рекомендуется использовать базисную противоастматическую терапию как обычно [139].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
БА у подростков
• Врачам, осматривающих подростков (12-18 лет) с любыми кардиореспираторными жалобами, рекомендуется задавать вопросы о симптомах БА с целью ее исключения [143].
Уровень GPP
• Врачу рекомендуется обсудить будущий выбор профессии с подростками, страдающими астмой и указать на профессии, которые увеличивают риск ухудшения симптомов БА [143].
Уровень GPP
• Подросткам с астмой (их родителям и опекунам) рекомендуется избегать воздействия табачного дыма [143].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: Подростков с БА следует спросить, курят ли они. Необходимо нформировать о рисках табака дать совет о прекращении курения или рекомендовать не начинать курить.
• Рекомендуется принимать во внимание предпочтения подростков в выборе ингалятора как фактор повышения приверженности к лечению [1].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: Кроме проверки техники ингаляции, необходимо узнать о факторах, которые могут повлиять на использование ингалятора в реальных условиях, таких, как школа. Необходимо рассмотреть возможность более портативного устройства (в качестве альтернативы ДАИ со спейсером) для доставки бронхолитиков вне дома.
Подростки часто используют методы вспомогательной и альтернативной медицины, что может быть маркером низкого комплайнса. Необходимо активно расспрашивать подростков о применении этих методик.
Профессиональная астма
Определение, классификация, основные понятия и ответы на ключевые вопросы, касающиеся рекомендаций по диагностике профессиональной БА, приведенные в данном разделе, сформулированы рабочей группой на основании существующих рекомендаций Британского фонда исследований по медицине труда (British Occupational Health Research Foundation), обзора Американского колледжа пульмонологов (American College of Chest Physicians), руководства Aгентства исследований по здравоохранению и качеству (Agency for Healthcare Research and Quality).
Профессиональная астма – заболевание, характеризующееся наличием обратимой обструкции и/или гиперреактивности воздухоносных путей, которые обусловлены воспалением, вызванным исключительно факторами производственной среды и никак не связанным с раздражителями вне рабочего места. От 5 до 20% случаев вновь возникшей БА у взрослых возможно обусловлены воздействием факторов производственной среды
Классификация профессиональной БА:
1) IgЕ-обусловленная;
2) ирритантная астма, в том числе синдром реактивной дисфункции дыхательных путей, развившийся вследствие контакта с экстремально высокими концентрациями токсических веществ (паров, газов, дыма);
3) астма, обусловленная неизвестными патогенетическими механизмами.
Существует несколько сотен веществ, которые могут вызывать развитие профессиональной БА. При вдыхании в высоких дозах некоторые иммунологически активные сенсибилизаторы ведут себя как ирританты.
Наиболее частыми причинами профессиональной БА являются изоцианаты, мучная и зерновая пыль, канифоль и флюсы, латекс, аллергены животных, альдегиды, металлы, клеи, смолы и древесная пыль. Риск развития сенсибилизации и профессиональной БА увеличивается с повышением концентрации веществ на рабочем месте. Профессиональная астма наиболее часто развивается у животноводов, пекарей, кондитеров, работников химической и пищевой промышленности, парикмахеров, маляров, работающих с краскопультами, медицинских сестер и других медицинских работников, работников деревообрабатывающих производств и сварщиков.
Риск профессиональной БА наиболее высок в первые годы работы с веществами высокой молекулярной массы, преимущественно животного происхождения, а также с агентами с низкой молекулярной массой, как например ангидриды кислот, изоцианаты и другие химические вещества). Наличие в анамнезе атопии является абсолютным фактором риска только для профессиональной БА, обусловленной воздействием аллергенов с высокой молекулярной массой. Наличие аллергического ринита повышает риск развития профессиональной БА в 4,8 раза, преимущественно в первые годы работы.
Диагностика профессиональной БА
• Предварительный (при приеме на работу) и периодические медицинские осмотры рекомендуется проводить всем работникам для предупреждения развития профессиональной БА, своевременного выявления и профилактики потери трудоспособности пациентов [144].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
Методы диагностики профессиональной БА аналогичны таковым при непрофессиональной астме. Алгоритм диагностики профессиональной БА приведен в приложении Б.
• С целью диагностики профессиональной БА рекомендуется проводить мониторинг ПСВ не менее 4-х раз в течение рабочей смены на протяжении 3-4-х рабочих недель с последующим сравнением показателей в выходные дни и/или отпускной период [145].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
Комментарии: Мониторинг ПСВ обладает высокой степенью чувствительности и специфичности.
• Метахолиновый тест на выявление БГР рекомендуется проводить в периоды экспозиции и элиминации производственных агентов [146].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
Комментарии: Результаты теста, как правило, коррелирует с дозой ингалированных веществ и ухудшением течения БА на рабочем месте. Отсутствие БГР не позволяет исключить диагноз профессиональной БА.
• Кожные прик-тесты с производственным антигенами и определение уровня специфического IgE рекомендуется проводить при подозрении на профессиональную астму для выявления сенсибилизации к аллергенам с высокой молекулярной массой [147,148].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
• Специфический бронхопровокационный тест (СБПТ) рекомендуется проводить только в специализированных центрах с использованием экспозиционных камер при отсутствии возможности подтвердить диагноз профессиональной астмы другими методами [149,150].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 2)
Комментарии: СБПТ – «золотой стандарт» определения причинных факторов (индукторов и триггеров) профессиональной БА.
Факторами риска неблагоприятного исхода профессиональной БА являются низкие показатели легочных объемов, высокая степень БГР либо астматический статус при проведении СПБТ.
Тактика ведения больных и профилактика профессиональной БА
• Пациентам с профессиональной астмой рекомендуется перевод на работу вне контакта с причинным фактором [148,149].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: Своевременный перевод на другую работу обеспечивает купирование симптомов профессиональной астмы. Медикаментозное лечение профессиональной астмы не способно предотвратить ее прогрессирование в случаях продолжения работы в контакте с причинным фактором. Снижение концентрации агентов в воздухе рабочей зоны, применение средств индивидуальной защиты может привести к улучшению течения БА, однако данные подходы менее эффективны.
Медицинская реабилитация
Реабилитация
• У всех пациентов с БА рекомендуется включать в программу реабилитации обучение пациентов и методы физической реабилитации [151].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
Комментарии: Программа обучения пациентов с БА должна включать предоставление информации о заболевании, составление индивидуального плана лечения для пациента, и обучение технике управляемого самоведения.
Физическая реабилитация улучшает сердечно-легочную функцию. В результате проведения тренировки при физической нагрузке увеличивается максимальное потребление кислорода и увеличивается максимальная вентиляция легких. По имеющимся наблюдениям применение тренировки с аэробной нагрузкой, плавание, тренировка инспираторной мускулатуры с пороговой дозированной нагрузкой улучшают течение БА.
Профилактика
Профилактика
• Всем пациентам с БА рекомендуется осуществлять контроль над факторами окружающей среды, выступающими в роли триггеров БА [152,153].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 3)
Комментарии: У значительной части пациентов существует представление о том, что многочисленные экологические, диетические и иные факторы могут быть триггерами БА и исключение этих факторов может улучшить течение заболевания и уменьшить объем медикаментозной терапии.
Обострение БА могут быть вызваны многими факторами, которые иногда называются триггерами; к их числу относятся аллергены, вирусные инфекции, поллютанты и лекарственные препараты.
В настоящее время существуют лишь небольшое количество мероприятий, которые можно рекомендовать для профилактики БА, так как в развитии этого заболевания участвуют сложные и до конца не выясненные механизмы. Доказательств того, что нефармакологическими методами возможно влиять на течение БА недостаточно и требуется проведение широкомасштабных клинических исследований.
• С целью предотвращения развития БА, симптомов БА или обострения БА всем пациентам с БА рекомендуется отказ от курения, выполнение элиминационных мероприятий в отношении причиннозначимых аллергенов, а также снижение массы тела при ожирении [1,154,155].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 4)
Комментарии: Уменьшение воздействия на пациентов некоторых категорий факторов/триггеров позволяет улучшить контроль над БА и снизить потребность в лекарствах.
Результаты исследований и рекомендации по профилактике БА приведены в Прил 11-13.
Вакцинация
Респираторные вирусные инфекции, в частности, грипп может приводить к острым тяжелым обострениям БА. Кроме этого, пациенты с БА, особенно дети и пожилые, имеют высокий риск пневмококковых заболеваний.
• Всем пациентам с БА средней и тяжелой степенью тяжести рекомендовано проводить противогриппозную вакцинацию каждый год [156].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
Комментарии: Вакцинацию проводят ежегодно в осенний период с применением инактивированных субъединичных и сплит-вакцин. При угрозе возникновения пандемии или ожидания циркуляции новых штаммов вируса гриппа, ранее не входивших в состав вакцины, больным БА целесообразно вводить две дозы вакцины с интервалом 21–28 дней между ними.
Вакцинация против пневмококковой инфекции (ПИ) проводится круглогодично по представленным ниже схемам, возможно совмещение с вакцинацией против гриппа.
• Пациентам с БА, особенно с сопутствующим хроническим бронхитом, эмфиземой легких, частых рецидивах респираторной инфекции, длительным приемом СГКС, рекомендуется проведение вакцинации против ПИ [157,158].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
Комментарии: Однако пациенты должны быть предупреждены, что вакцинация не уменьшает частоту и тяжесть обострений БА.
Вакцинацию больных БА против ПИ и гриппа проводят в период ремиссии основного заболевания на фоне базисной терапии БА. В случае обострения БА вакцинацию против ПИ проводят через 2–4 нед. после купирования обострения, на фоне базисной терапии БА.
• Пациентам с БА, не привитым ранее против ПИ, рекомендуется начинать вакцинацию с пневмококковой конъюгированной вакцины (ПКВ-13) [157-159].
Комментарии: Пневмококковую полисахаридную 23-валентную вакцину (ППВ-23) вводят в качестве бустерной дозы для расширения охвата серотипов с интервалом более 2 месяцев после конъюгированной вакцины. Таким образом, не привитым ранее против ПИ пациентам с БА в любом возрасте сначала вводится ПКВ13, через 2 месяца – ППВ23, затем каждые 5 лет ППВ23.
• Пациентам с БА, получившим ранее ППВ23, не ранее чем через 1 год после этого рекомендуется однократное введение ПКВ13 [157-159].
Комментарии: Интервал между вакцинациями ППВ23 должен составлять не менее 5 лет.
Информация
Источники и литература
-
Клинические рекомендации Российского респираторного общества
- 1. Global Initiative for Asthma. GINA 2019. [Электронный ресурс], 05.07.2019. URL: https://ginasthma.org.
2. Chuchalin A.G., Khaltaev N., Аntonov N. Chronic respiratory diseases and risk factors in 12 regions of the Russian Federation // International Journal of COPD 2014:9 963–974
3. Национальная программа «Бронхиальная астма у детей. Стратегия лечения и профилактика», IV издание. — М., 2012. — 182 с.
4. Krahn MD Berka C, Langlois P et al direct and indirect costs of asthma in Canada, 1990. Can Med Assoc J 1996; 154:821-831.
5. Weber EJ, Silverman RA, Callaham ML et al A prospective multicenter study factors associated with hospital admission among adults with acute asthma. Am J Med 2002; 113 :371-378
6. Braman SS, Kaermmerhen JT Intensive care of status asthmaticus: a 10-year experience. JAMA 1990; 264: 366-368.
7. Salmeron S, Liard R, Elkharrat D et al. Asthma severity adequacy of management in accident and emergency departments in France: a prospective study. Lancet 2001; 358:629-635.
8. Krishnan V, Diette GB, Rand CS et al Mortality in patients hospitalized for asthma exacerbations in the United States. Am J Respir Crit Care Med 2006 15;174(6):633-8.
9. Ненашева Н.М. Клинические фенотипы атопической бронхиальной астмы: диагностика и лечение. Palmarium Academic Publishing, 2012, 319 p.
10. Moore W, Meyers D., Wenzel S., Teague G., Li H., et al. Identification of Asthma Phenotypes Using Cluster Analysis in the Severe Asthma Research Program. Am J Respir Crit Care Med. 2010 Feb 15; 181(4): 315–323
11. Pearce N., Pekkanen J., Beasley R. How much asthma is really attributable to atopy? Thorax 1999; 54: 268-272
12. O’Byrne PM, Reddel HK, Eriksson G, et al. Measuring asthma control: a comparison of three classification systems. Eur Respir J 2010; 36: 269-76.
13. Thomas M, Kay S, Pike J, et al. The Asthma Control Test (ACT) as a predictor of GINA guideline-defined asthma control: analysis of a multinational cross-sectional survey. Prim Care Respir J 2009; 18: 41-9.
14. Juniper EF, Svensson K, Mork AC, Stahl E. Measurement properties and interpretation of three shortened versions of the asthma control questionnaire. Respir Med 2005; 99: 553-8.
15. Miller MR, Hankinson J, Brusasco V, et al. Standardisation of spirometry. Eur Respir J 2005; 26: 319-38
16. Pellegrino R, Viegi G, Brusasco V, et al. Interpretative strategies for lung function tests. Eur Respir J 2005; 26: 948-68.
17. Tan WC, Vollmer WM, Lamprecht B, et al. Worldwide patterns of bronchodilator responsiveness: results from the Burden of Obstructive Lung Disease study. Thorax 2012; 67: 718-26.
18. Crapo RO, Casaburi R, Coates AL, et al. Guidelines for methacholine and exercise challenge testing-1999. Am J Respir Crit Care Med 2000; 161: 309-29.
19. Joos GF, O’Connor B, Anderson SD, et al. Indirect airway challenges. Eur Respir J 2003; 21: 1050-68.
20. Parsons JP, Hallstrand TS, Mastronarde JG, et al. An official American Thoracic Society clinical practice guideline: exerciseinduced bronchoconstriction. Am J Respir Crit Care Med 2013; 187: 1016-27
21. Reddel HK, Taylor DR, Bateman ED, et al. An official American Thoracic Society/European Respiratory Society statement: asthma control and exacerbations: standardizing endpoints for clinical asthma trials and clinical practice. Am J Respir Crit Care Med 2009;180:59-99.
22. Brouwer AF, Brand PL. Asthma education and monitoring: what has been shown to work. Paediatr Respir Rev 2008;9:193-9.
23. Schleich FN, Manise M, Sele J, Henket M, Seidel L, Louis R. Distribution of sputum cellular phenotype in a large asthma cohort: predicting factors for eosinophilic vs neutrophilic inflammation. BMC Pulm Med. 2013 Feb 26;13:11. doi: 10.1186/1471-2466-13-11.
24. American Thoracic Society, European Respiratory Society. ATS/ERS Recommendations for Standardized Procedures for the Online and Offline Measurement of Exhaled Lower Respiratory Nitric Oxide and Nasal Nitric Oxide, 2005. Am J Respir Crit Care Med 2005;171:912-30.
25. Dweik RA, Boggs PB, Erzurum SC, et al. An official ATS clinical practice guideline: interpretation of exhaled nitric oxide levels (FENO) for clinical applications. Am J Respir Crit Care Med 2011;184:602-15. 2
26. Ait-Khaled N, Enarson DA, Chiang C-Y, Marks G, Bissell K. Management of asthma: a guide to the essentials of good clinical practice. Paris, France: International Union Against Tuberculosis and Lung Disease; 2008. 4
27. Levy ML, Quanjer PH, Booker R, et al. Diagnostic spirometry in primary care: Proposed standards for general practice compliant with American Thoracic Society and European Respiratory Society recommendations: a General Practice Airways Group (GPIAG) document, in association with the Association for Respiratory Technology & Physiology (ARTP) and Education for Health. Prim Care Respir J 2009;18:130-47.
28. Cano Garcinuno A, Mora Gandarillas I, Group SS. Early patterns of wheezing in asthmatic and nonasthmatic children. Eur Respir J 2013;42:1020-8. 404.
29. Just J, Saint-Pierre P, Gouvis-Echraghi R, et al. Wheeze phenotypes in young children have different courses during the preschool period. Ann Allergy Asthma Immunol 2013;111:256-61.e1.
30. Mellis C. Respiratory noises: how useful are they clinically? Pediatr Clin North Am 2009;56:1-17, ix.
31. Brouwer AF, Brand PL. Asthma education and monitoring: what has been shown to work. Paediatr Respir Rev 2008;9:193-9.
32. Bousquet J, Heinzerling L, Bachert C, Papadopoulos NG, Bousquet PJ, Burney PG, et al. Practical guide to skin prick tests in allergy to aeroallergens. Allergy 2012; 67: 18–24.
33. Ahlstedt S, Murray CS. In vitro diagnosis of allergy: how to interpret IgE antibody results in clinical practice. Prim Care Respir J 2006;15:228-36.
34. Doherty G, Bush A. Diagnosing respiratory problems in young children. Practitioner 2007;251:20, 2-5.
35. Gibson PG, Powell H, Coughlan J, et al. Self-management education and regular practitioner review for adults with asthma. Cochrane Database Syst Rev 2003:CD001117.
36. Fishwick D, D’Souza W, Beasley R. The asthma self-management plan system of care: what does it mean, how is it done, does it work, what models are available, what do patients want and who needs it? Patient Educ Couns 1997;32:S21-33.
37. Ramnath VR, Clark S, Camargo CA, Jr. Multicenter study of clinical features of sudden-onset versus slower-onset asthma exacerbations requiring hospitalization. Respir Care 2007;52:1013-20.
38. Reddel HK, Taylor DR, Bateman ED, et al. An official American Thoracic Society/European Respiratory Society statement: asthma control and exacerbations: standardizing endpoints for clinical asthma trials and clinical practice. Am J Respir Crit Care Med 2009;180:59-99.
39. Geelhoed GC, Landau LI, Le Souef PN. Evaluation of SaO2 as a predictor of outcome in 280 children presenting with acute asthma. Ann Emerg Med 1994;23:1236-41
40. Atta JA, Nunes MP, Fonseca-Guedes CH, et al. Patient and physician evaluation of the severity of acute asthma exacerbations. Braz J Med Biol Res 2004;37:1321-30.
41. Nowak RM, Tomlanovich MC, Sarkar DD, Kvale PA, Anderson JA. Arterial blood gases and pulmonary function testing in acute bronchial asthma. Predicting patient outcomes. JAMA 1983;249:2043-6.
42. White CS, Cole RP, Lubetsky HW, Austin JH. Acute asthma. Admission chest radiography in hospitalized adult patients. Chest 1991;100:14-6.
43. Taylor DR, Bateman ED, Boulet LP, et al. A new perspective on concepts of asthma severity and control. Eur Respir J 2008;32:545-54. Anonymous. Using beta 2-stimulants in asthma. Drug Ther Bull 1997;35:1-4.
44. O’Byrne PM, FitzGerald M, Bateman ED, et al. Inhaled combined budesonide-formoterol as needed in mild asthma [article and supplementary appendix]. N Engl J Med. 2018;378:1865-1876. https://dx.doi.org/doi10.1056/NEJMoa1715274. Accessed May 16, 2018.
45. Bateman ED, Reddel HK, O’Byrne PM, et al. As-needed budesonide-formoterol versus maintenance budesonide in mild asthma [article and supplementary appendix]. N Engl J Med. 2018;378:1877-1887.
46. Papi A., Canonica G.W., Maestrelli P., Paggiaro P., Olivieri D., Pozzi E., Crimi N., Vignola A.M., Morelli P., Nicolini G., Fabbri L.M.; BEST Study Group. Rescue use of beclomethasone and albuterol in a single inhaler for mild asthma. N Engl J Med 2007; 356(20): 2040–2052.
47. С.Н. Авдеев, З.Р. Айсанов, В.В. Архипов, А.С. Белевский, А.А. Визель,И.В. Демко, А.В. Емельянов, Н.И. Ильина, О.М. Курбачева, И.В. Лещенко, Н.М. Ненашева, С.И. Овчаренко, Р.С. Фассахов от лица экспертной группы. Принципы выбора терапии для больных легкой бронхиальной астмой. Согласованные рекомендации РААКИ и РРО. Практическая пульмонология.2017;1:44-54
48. Pauwels RA, Pedersen S, Busse WW, et al. Early intervention with budesonide in mild persistent asthma: a randomised, double-blind trial. Lancet 2003;361:1071-6.
49. O’Byrne PM, Barnes PJ, Rodriguez-Roisin R, et al. Low dose inhaled budesonide and formoterol in mild persistent asthma: the OPTIMA randomized trial. Am J Respir Crit Care Med 2001;164(8 Pt 1):1392-7.
50. Adams NP, Bestall JB, Malouf R, Lasserson TJ, Jones PW. Inhaled beclomethasone versus placebo for chronic asthma. Cochrane Database Syst Rev 2005:CD002738.
51. Philip G, Nayak AS, Berger WE, et al. The effect of montelukast on rhinitis symptoms in patients with asthma and seasonal allergic rhinitis. Curr Med Res Opin 2004;20:1549-58.
52. Wilson AM, Dempsey OJ, Sims EJ, Lipworth BJ. A comparison of topical budesonide and oral montelukast in seasonal allergic rhinitis and asthma. Clin Exp Allergy 2001;31:616-24.
53. Guevara JP, Ducharme FM, Keren R, Nihtianova S, Zorc J. Inhaled corticosteroids versus sodium cromoglycate in children and adults with asthma. Cochrane Database Syst Rev 2006:CD003558.
54. Bisgaard H., Zielen S., Garcia-Garcia M.L. et al. Montelukast reduces asthma exacerbations in 2- to 5-year-old children with intermittent asthma // Am. J. Respir. Crit. Care Med. 2005. Vol. 171. № 4. P. 315–322.
55. Matsuse H., Tsuchida T., Fukahori S. et al. Retrospective cohort study of leukotriene receptor antagonist therapy for preventing upper respiratory infection-induced acute asthma exacerbations // Allergy Rhinol. (Providence). 2013. Vol. 4. № 3. P. e127–131.
56. Ducharme FM, Ni Chroinin M, Greenstone I, Lasserson TJ. Addition of long-acting beta2-agonists to inhaled corticosteroids versus same dose inhaled corticosteroids for chronic asthma in adults and children. Cochrane Database Syst Rev 2010:CD005535.
57. Cates CJ, Karner C. Combination formoterol and budesonide as maintenance and reliever therapy versus current best practice (including inhaled steroid maintenance), for chronic asthma in adults and children. Cochrane Database Syst Rev 2013;4:CD007313.
58. Papi A, Corradi M, Pigeon-Francisco C, et al. Beclometasone–formoterol as maintenance and reliever treatment in patients with asthma: a double-blind, randomised controlled trial. Lancet Respir Med 2013;1:23-31.
59. Patel M, Pilcher J, Pritchard A, et al. Efficacy and safety of maintenance and reliever combination budesonide/formoterol inhaler in patients with asthma at risk of severe exacerbations: a randomised controlled trial. Lancet Respir Med 2013;1:32-42.
60. Bateman ED, Harrison TW, Quirce S, et al. Overall asthma control achieved with budesonide/formoterol maintenance and reliever therapy for patients on different treatment steps. Respir Res 2011;12:38.
61. Ni Chroinin M, Lasserson TJ, Greenstone I, Ducharme FM. Addition of long-acting beta-agonists to inhaled corticosteroids for chronic asthma in children. Cochrane Database Syst Rev 2009:CD007949.
62. Vaessen-Verberne AA, van den Berg NJ, van Nierop JC, et al. Combination therapy salmeterol/fluticasone versus doubling dose of fluticasone in children with asthma. Am J Respir Crit Care Med 2010;182:1221-7.
63. Peters S.P., Kunselman S.J., Icitovic N. et al. Tiotropium bromide step-up therapy for adults with uncontrolled asthma // N. Engl. J. Med. 2010. Vol. 363. № 18. P. 1715–1726.
64. Rodrigo GJ, Castro-Rodriguez JA. What is the role of tiotropium in asthma?; a systematic review with meta-analysis. Chest 2015;147:388-96.
65. Kerstjens HA, Disse B, Schröder-Babo W, et al. Tiotropium improves lung function in patients with severe uncontrolled asthma: A randomized controlled trial J Allergy Clin Immunol 2011;128:308–314.
66. Kerstjens HA, Engel M, Dahl R. et al. Tiotropium in asthma poorly controlled with standard combination therapy. N Engl J Med 2012; 367:1198-1207.
67. FitzGerald M, Moroni-Zentgraf P, Engel M. et al. Once-daily tiotropium Respimat® add-on therapy improves symptom control across severtiies of symptomatic asthma, independent of allergic status. Poster 64426 presented at the ATS Conference, 2015, Denver, USA
68. O’Byrne PM, Naya IP, Kallen A, Postma DS, Barnes PJ. Increasing doses of inhaled corticosteroids compared to adding long-acting inhaled beta2-agonists in achieving asthma control. Chest 2008;134:1192-9. 1
69. Virchow JC, Prasse A, Naya I, Summerton L, Harris A. Zafirlukast improves asthma control in patients receiving high-dose inhaled corticosteroids. Am J Respir Crit Care Med 2000;162:578-85.
70. Powell H, Gibson PG. Inhaled corticosteroid doses in asthma: an evidence-based approach. Med J Aust 2003;178:223-5.
71. Rivington RN, Boulet LP, Cote J, et al. Efficacy of Uniphyl, salbutamol, and their combination in asthmatic patients on highdose inhaled steroids. Am J Respir Crit Care Med 1995;151:325-32.
72. Price DB, Hernandez D, Magyar P, et al. Randomised controlled trial of montelukast plus inhaled budesonide versus double dose inhaled budesonide in adult patients with asthma. Thorax 2003;58:211-6.
73. Vaquerizo MJ, Casan P, Castillo J, et al. Effect of montelukast added to inhaled budesonide on control of mild to moderate asthma. Thorax 2003;58:204-10.
74. Tamaoki J, Kondo M, Sakai N, et al. Leukotriene antagonist prevents exacerbation of asthma during reduction of high-dose inhaled corticosteroid. The Tokyo Joshi-Idai Asthma Research Group. Am J Respir Crit Care Med 1997;155:1235-40.
75. Chung KF, Wenzel SE, Brozek JL, et al. International ERS/ATS Guidelines on Definition, Evaluation and Treatment of Severe Asthma. Eur Respir J 2014;43:343-73.
76. Rodrigo GJ, Neffen H, Castro-Rodriguez JA. Efficacy and safety of subcutaneous omalizumab vs placebo as addon therapy to corticosteroids for children and adults with asthma: a systematic review. Chest 2011;139:28-35.
77. Normansell R, Walker S, Milan SJ, Walters EH, Nair P. Omalizumab for asthma in adults and children. Cochrane Database Syst Rev 2014;1:CD003559.
78. Castro M, Zangrilli J, Wechsler ME et al. Reslizumab for inadequately controlledasthma with elevatedblood eosinophil counts: results from multicenter, parallel, double-blind, randomized, placebo-controlled, phase 3 trials. Lancet Respir Med 2015;3:355-66.
79. Oborne J, Mortimer K, Hubbard RB, Tattersfield AE, Harrison TW. Quadrupling the dose of inhaled corticosteroid to prevent asthma exacerbations: a randomized, double-blind, placebo-controlled, parallel-group clinical trial. Am J Respir Crit Care Med 2009;180:598-602.
80. Vogelberg C, Moroni-Zentgraf P., Lronaviciute-Klimantaviciene M, Sigmund R, Hamelmann E. et al. A randomized dose-ranging study of tiotropium Respimat in children with symptomatic asthma despite inhaled corticosteroids. Repir Res. 2015; 16(1):20.
- 1. Global Initiative for Asthma. GINA 2019. [Электронный ресурс], 05.07.2019. URL: https://ginasthma.org.
Информация
Ключевые слова
o бронхиальная астма
o бронхиальная астма у взрослых
o бронхиальная астма у детей и подростков
o диагностика
o лечение
o обострение БА
o пульмонология
Список сокращений
АСТ – тест по контролю над астмой
сАСТ – тест по контролю астмы у детей
ACQ-5 – вопросник по оценке контроля астмы
FiO2 – фракция кислорода во вдыхаемой газовой смеси
IgE – иммуноглобулины класса Е
PaO2 – парциальное напряжение кислорода в артериальной крови
PaСO2 – парциальное напряжение углекислого газа в артериальной крови
SрO2 – насыщение гемоглобина кислородом
АД – артериальное давление
АЛТР – антагонисты лейкотриеновых рецепторов
БА – бронхиальная астма
БГР – бронхиальная гиперреактивность
БДП – беклометазона дипропионат
БДБА – быстро действующие бета2-агонисты (= сальбутамол и формотерол)
ГКС – глюкокортикостероиды
ДАИ – дозированный аэрозольный ингалятор
ДДБА – длительнодействующие β2–агонисты
ДПИ – дозированный порошковый ингалятор
ИВЛ – искусственная вентиляция легких
ИГКС – ингаляционные глюкокортикостероиды
ИЛ-4 – интерлейкин 4
ИЛ-4Рα – альфа-субъединица рецептора ИЛ-4
ИЛ-5 – интерлейкин 5
ИЛ-5Р – рецептор интерлейкина 5
ИЛ-13 – интерлейкин 13
КДБА – короткодействующие β2–агонисты
КТ – компьютерная томография
НВЛ – неинвазивная вентиляция легких
НПВП – нестероидные противовоспалительные препараты
НЯ – нежелательные явления
ОДН – острая дыхательная недостаточность
ОРИТ – отделение реанимации и интенсивной терапии
ОФВ1 – объем форсированного выдоха за 1–ю секунду
ПИ – пневмококковая инфекция
ПКВ – пневмококковая конъюгированная вакцина
ПКИТ – подкожная иммунотерапия
ППВ-23 — пневмококковая полисахаридная 23-валентная вакцина
ПСВ – пиковая скорость выдоха
СБПТ – специфический бронхопровокационный тест
СЛИТ – сублингвальная иммунотерапия
СГКС – системные глюкокортикостероиды
Тh2 – Т лимфоциты хелперы 2 типа
ФЖЕЛ – форсированная жизненная емкость легких
ЧСС – частота сердечных сокращений
ХОБЛ – хроническая обструктивная болезнь легких
Термины и определения
Бронхиальная гиперреактивность – функциональное нарушение, проявляющееся эпизодами бронхиальной обструкции под воздействием стимулов, безопасных для здорового человека.
Фенотип – совокупность характеристик организма, развивающаяся в результате взаимодействия генетических факторов и окружающей среды.
Эндотип — субтип болезни, определяемый отличительным патобиологическим механизмом.
Обострение бронхиальной астмы – эпизоды нарастающей одышки, кашля, свистящих хрипов, или заложенности в грудной клетке, требующие изменений обычного режима терапии.
Астматический статус — эпизод острой дыхательной недостаточности вследствие обострения БА.
Профессиональная астма – заболевание, характеризующееся наличием обратимой обструкции и/или гиперреактивности воздухоносных путей, которые обусловлены воспалением, вызванным исключительно факторами производственной среды и никак не связанным с раздражителями вне рабочего места.
Критерии оценки качества медицинской помощи
Приложение А1. Состав Рабочей группы
Приложение А2. Методология разработки клинических рекомендаций
Методы, использованные для сбора/селекции доказательств:
поиск в электронных базах данных.
Описание методов, использованных для сбора/селекции доказательств:
доказательной базой для рекомендаций являются публикации, вошедшие в Кокрановскую библиотеку, базы данных EMBASE и MEDLINE. Глубина поиска составляла 5 лет.
Методы, использованные для оценки качества и силы доказательств:
• Консенсус экспертов;
• Оценка значимости в соответствии с рейтинговой схемой.
1. Шкала оценки уровней достоверности доказательств (УДД) для методов диагностики (диагностических вмешательств)
2. Шкала оценки уровней достоверности доказательств (УДД) для методов профилактики, лечения и реабилитации (профилактических, лечебных, реабилитационных вмешательств)
| УДД | Расшифровка |
| 1 | Систематический обзор рандомизированных клинических исследований с применением мета-анализа |
| 2 | Отдельные рандомизированные клинические исследования и систематические обзоры исследований любого дизайна, за исключением рандомизированных клинических исследований, с применением мета-анализа |
| 3 | Нерандомизированные сравнительные исследования, в том числе когортные исследования |
| 4 | Несравнительные исследования, описание клинического случая или серии случаев, исследование «случай-контроль» |
| 5 | Имеется лишь обоснование механизма действия вмешательства (доклинические исследования) или мнение экспертов |
Методы, использованные для анализа доказательств:
• Обзоры опубликованных мета-анализов;
• Систематические обзоры с таблицами доказательств.
Описание методов, использованных для анализа доказательств:
При отборе публикаций как потенциальных источников доказательств использованная в каждом исследовании методология изучается для того, чтобы убедиться в ее валидности. Результат изучения влияет на уровень доказательств, присваиваемый публикации, что, в свою очередь, влияет на силу вытекающих из нее рекомендаций.
На процессе оценки, несомненно, может сказываться и субъективный фактор. Для минимизации потенциальных ошибок каждое исследование оценивалось независимо, т.е. по меньшей мере двумя независимыми членами рабочей группы. Какие-либо различия в оценках обсуждались уже всей группой в полном составе. При невозможности достижения консенсуса привлекался независимый эксперт.
Таблицы доказательств заполнялись членами рабочей группы.
Методы, использованные для формулирования рекомендаций:
Консенсус экспертов.
Шкала оценки уровней убедительности рекомендаций (УУР) для методов профилактики, диагностики, лечения и реабилитации (профилактических, диагностических, лечебных, реабилитационных вмешательств)
Индикаторы доброкачественной практики (Good Practice Points – GPPs):
Рекомендуемая доброкачественная практика базируется на клиническом опыте членов рабочей группы по разработке рекомендаций.
Анализ стоимости не проводился и публикации по фармакоэкономике не анализировались.
Метод валидизации рекомендаций:
• Внешняя экспертная оценка;
• Внутренняя экспертная оценка.
Описание метода валидизации рекомендаций:
Настоящие рекомендации в предварительной версии были рецензированы независимыми экспертами, которых попросили прокомментировать прежде всего то, насколько интерпретация доказательств, лежащих в основе рекомендаций, доступна для понимания.
Получены комментарии со стороны врачей первичного звена и участковых терапевтов в отношении доходчивости изложения рекомендаций и их оценки важности рекомендаций как рабочего инструмента повседневной практики.
Предварительная версия была также направлена рецензенту, не имеющему медицинского образования, для получения комментариев с точки зрения перспектив пациентов.
Комментарии, полученные от экспертов, тщательно систематизировались и обсуждались председателем и членами рабочей группы. Каждый пункт обсуждался, и вносимые в результате этого изменения в рекомендации регистрировались. Если же изменения не вносились, то регистрировались причины отказа от внесения изменений.
Консультация и экспертная оценка:
Предварительная версия была выставлена для широкого обсуждения на сайте РРО для того, чтобы лица, не участвующие в конгрессе, имели возможность принять участие в обсуждении и совершенствовании рекомендаций.
Проект рекомендаций был рецензирован также независимыми экспертами, которых попросили прокомментировать, прежде всего, доходчивость и точность интерпретации доказательной базы, лежащей в основе рекомендаций.
Для окончательной редакции и контроля качества рекомендации были повторно проанализированы членами рабочей группы, которые пришли к заключению, что все замечания и комментарии экспертов приняты во внимание, риск систематических ошибок при разработке рекомендаций сведен к минимуму.
Сила рекомендаций (A–D) и уровни доказательств (1++, 1+, 1-, 2++, 2+, 2-, 3, 4) приводятся при изложении текста рекомендаций.
Приложение Б. Алгоритмы ведения пациента
Рис. Б1. Алгоритм обследования пациента с подозрением на БА.
Рис. Б2. Алгоритм лечения обострения БА на амбулаторном этапе у взрослых, подростков и детей от 6 до 11 лет.
Рис. Б3. Алгоритм ведения пациентов с обострением БА на госпитальном этапе.
Рис. Б4. Алгоритм диагностики профессиональной БА.
Приложение В. Информация для пациента
Бронхиальная астма (БА) – заболевание, при котором в бронхах происходит воспаление, чаще всего аллергической природы. Это воспаление не вызвано микробами, а возникает в результате контакта человека с аллергенами, раздражающими веществами, профессиональными факторами, а также в результате некоторых иных обстоятельств.
В результате такого воспаления выделаются различные вещества, которые приводит к спазму бронхов, их отеку, накоплению слизи, в результате чего у человека, болеющего астмой, возникает ощущение затруднения дыхания, чувства тяжести в груди, появляются свисты и хрипы в грудной клетке, кашель, иногда даже удушье. Эти симптомы могут усиливаться ночью и/или ранним утром.
Аллергены, которые могут вызывать БА, разнообразны – шерсть, перхоть и слюна животных, пыльца растений, домашняя пыль, грибки, профессиональные аллергены, пищевые продукты и пищевые добавки… Нередко при этом бронхиальной астме сопутствует аллергический насморк (ринит), который возникает также как следствие аллергического воспаление в слизистой оболочке носа.
БА развивается чаще в детстве или у подростков, однако может начаться также в любом возрасте.
Врач диагностирует бронхиальную астму по рассказам пациента о своих ощущениях, на основании осмотра, а также ряда исследований. Важнейшим из них является проведении исследования функции легких (спирометрии), которая выявляет сужение бронхов и часто – их расширение после применения бронх расширяющих препаратов. Также врач может направить пациента к аллергологу, который проведет аллергологическое тестирование – то есть выявит аллерген, на который человек реагирует, и возможно, предложит особый метод лечения (об этом — ниже). Кроме того, анализ крови может показать повышение клеток под названием эозинофилы, что подтвердить аллергический характер процесса. Иногда в крови определяют особый белок — иммуноглобулин Е, который повышается при аллергических заболеваниях. Возможно определение также специфического иммуноглобулина Е – белка, специальным образом настроенного на взаимодействие с аллергеном.
После установления диагноза врач назначает лечение. Оно начинается с ограничения контактов с виновным аллергеном. Рекомендуется избавляться от домашних животных, сухого корма для рыбок, постельные принадлежности рекомендуется использовать только синтетические (пух, перо, шерсть, вата должны быть исключены), не держать цветы в горшках с открытой землей, убирать ковры, книги держать под стеклом, а пылесос использовать только с фильтром HEPA. Во время уборки человеку, страдающему аллергией к домашней пыли, следует уходить из помещения или надевать маску. Болеющему бронхиальной астмой следует обсудить со специалистом возможность профессиональной вредности на рабочем месте.
Важны также общие мероприятия по укреплению здоровья – борьба с курением, избыточным весом, заболеваниями носа, физические тренировки, противогриппозная вакцинация.
Лекарственное лечение бронхиальной астмы состоит из назначения бронх расширяющих препаратов и средств, борющихся с аллергическим воспалением. В качестве препаратов скорой помощи, применяющихся по потребности, применяют аэрозоли, содержащие быстродействующие бронхорасширяющие лекарства. В качестве лечебных, противовоспалительных препаратов применяют ингаляционные кортикостероиды (ингаляционные «гормоны»). Они являются базисными, основными средствами для лечения бронхиальной астмы, которые эффективно подавляют аллергическое воспаление в бронхах. Ингаляционные гормоны безопасны и не вызывают каких-либо значимых осложнений. Основными неприятностями при их применение являются осиплость голоса и молочница во рту. Для профилактики рекомендуется полоскание рта и голоса каждый раз после ингаляции таких лекарств. Ингаляционные гормоны применяются ежедневно и очень долго. Они выпускаются в виде аэрозоля и в виде порошков, упакованных в капсулы или в ингалятор. Как дополнение к ним, для усиления их действия применяются также бронхорасширяющие препараты 12-ти или 24-х часового действия. Комбинации ингаляционных гормонов и таких препаратов помогают более эффективно справляться с болезнью Существуют ингаляторы, которые содержать сразу два таких лекарства. Врач может посоветовать некоторые из таких ингаляторов применять как базисное лечение, а также как препарат скорой помощи по потребности, так называемая терапия единым ингалятором. Такое лечение позволяет справляться с болезнью, которая плохо поддается лечению при применении традиционных схем дозирования. В некоторых случаях применяются дополнительные противовоспалительные препараты, а особо тяжелых – добавляют иные бронхорасширяющие средства, которые в основном применяются при другом заболевании – хронической обструктивной болезни легких. При особо упорных случаях болезни врач может назначить консультацию специалиста, занимающимся особым видом лечения, позволяющим бороться с иммуноглобулином Е путем введения моноклональных антител.
Аллерголог, выявив аллергию, может назначить особый вил лечения – аллергенспецифическую иммунотерапию, когда под кожу вводится в очень малых дозах аллерген, виновный в аллергической реакции.
Обострение БА – грозная ситуация, недооценивать которую нельзя. Если бронхорасшияющие препараты быстрого действия становятся неэффективными, интервал между их приемом начинает сокращаться – необходимо незамедлительно обратиться к врачу или вызвать скорую помощь. Промедление в этом случае чревато серьезными осложнениями.
Залогом успеха лечения бронхиальной астмы является дисциплинированное соблюдение рекомендаций и назначений врача в полном объеме.
Приложение Г1-Г10 Шкалы оценки, опросники и другие дополнительные материалы
Приложение Г1. Тест по контролю над астмой (АСТ)
25 баллов – полный контроль БА; 20-24 балла – частично контролируемая БА; Менее 20 баллов – отсутствие контроля.
Приложение Г2. Тест по контролю над астмой у детей (с-АСТ).
20 баллов или больше – наличие контроля БА, 19 баллов или меньше – отсутствие контроля БА.
Приложение Г3. Опросник по контролю симптомов астмы (ACQ-5).
После ответа пациентом на все вопросы следует сложить все баллы и разделить полученную сумму на 5.
- 1,5 баллов – отсутствие контроля БА;
- 0,75-1,5 балла – частично контролируемая БА;
- < 0,5 баллов – контролируемая БА
Приложение Г4 Методология мониторирования ПСВ (пикфлоуметрии)
• Регистрируется лучший показатель ПСВ после 3 попыток выполнения форсированного маневра с паузой, не превышающей 2 сек после вдоха. Маневр выполняется сидя или стоя. Большее количество измерений выполняется в том случае, если разница между двумя максимальными показателями ПСВ превышает 40 л/мин.
• Повышенная вариабельность может регистрироваться при двукратных измерениях в течение суток. Более частые измерения улучшают оценку. Повышение точности измерений в этом случае достигается в особенности у пациентов со сниженным комплайнсом.
• Регистрация ПСВ на рабочем месте и вне работы важна при подозрении на профессиональную БА.
• Вариабельность ПСВ лучше всего рассчитывается как разница между максимальным и минимальным показателем в процентах по отношению к среднему или максимальному суточному показателю ПСВ.
Приложение Г5. Заболевания, с которыми необходимо дифференцировать БА
Приложение Г6 Методология и интерпретация терапевтических проб и тестов на обратимость бронхиальной обструкции
• Для исследования обратимости обструкции проводится проба с КДБА (сальбутамолом**) в разовой дозе 400 мкг. Дозированные аэрозольные ингаляторы должны использоваться со спейсером. Повторное спирометрическое исследование необходимо провести через 15–30 мин после ингаляции КДБА.
• Бронходилатационный тест считается положительным, если после ингаляции бронходилататора коэффициент бронходилатации (КБД) по ОФВ1 составляет не менее 12%, и при этом абсолютный прирост составляет 200 мл и более.
Формула для расчета КБД:
ККБД = ОФВ1 после (мл) — ОФВ1 исх (мл) / ОФВ1 исх (мл) × 100%
Абсолютный прирост (мл) = ОФВ1 после(мл) — ОФВ1 исх(мл),
где ОФВ1 исх — значение спирометрического показателя до ингаляции бронходилататора, ОФВ1 после — значение показателя после ингаляции бронходилататора.
• В качестве пробной терапии у взрослых чаще всего используется 6-8 недельный курс приема ИГКC в дозе, эквипотентной 200 мкг БДП два раза в день. У больных с выраженной бронхиальной обструкцией может иметь место частичная резистентность к ИГКС. В этом случае более предпочтительно использование терапевтической пробы с пероральным преднизолоном в дозе 30 мг в сутки в течение 2 недель.
• Тесты на обратимость с применением бронходилататоров или терапевтические пробы с применением ИГКС у диагностически неясных пациентов должны проводиться с применением одного и более объективных методов оценки.
• Использование ОФВ1 или ПСВ как основных методов оценки обратимости или ответа на терапию находит более широкое использование у пациентов с исходной бронхиальной обструкцией. Использование данных параметров у пациентов с исходно нормальными показателями легочной функции ограничено в применении, т.к. в этом случае отсутствует резерв улучшения этих параметров.
• Прирост ОФВ1 ≥ 200 мл или 12% в ответ на пробу с β2-агонистом или терапевтический курс кортикостероида может служить подтверждением диагноза БА. Пробное прекращение терапии может оказывать помощь в случае сомнений.
Приложение Г7. Характеристики, позволяющие заподозрить БА у детей в возрасте 5 лет и младше
Приложение Г8. Оценка контроля БА
Приложение Г9 Сравнительные эквипотентные суточные дозы (мкг) ИГКС для базисной терапии БА у взрослых и подростков старше 12 лет (по GINA 2016 г.)
Примечание: эти лекарственные эквиваленты являются приблизительными и зависят от ряда факторов, в том числе ингаляционной техники.
* Флутиказона фуроат зарегистрирован в РФ в виде фиксированной комбинации флутиказона фуроат/вилантерол, ДПИ
Приложение Г10. Сравнительные эквипотентные суточные дозы (мкг) ИГКС для базисной терапии БА у детей в возрасте 6–11 лет (по GINA 2016 г.)
Примечание: эти лекарственные эквиваленты являются приблизительными и зависят от ряда факторов, в том числе от ингаляционной техники.
Приложение Г11 Первичная профилактика БА
Приложение Г12. Диетические рекомендации при БА
| Результаты исследований | Рекомендации | |
| Пищевые продукты и добавки | Сульфиты (консерванты, которые часто входят в состав лекарств и таких пищевых продуктов как картофельные чипсы, креветки, сухофрукты, пиво и вино) нередко причастны к развитию тяжелых обострений БА | В случае доказанной аллергии на пищевой продукт или пищевую добавку исключение этого продукта может привести к снижению частоты обострений БА. |
| Ожирение | Исследования показывают взаимосвязь между увеличением массы тела и симптомами БА | Пациентам с избыточной массой тела рекомендуется снижение веса для улучшения состояния здоровья и течения БА. |
Приложение Г13. Вторичная профилактика БА
Прикреплённые файлы
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники. Стандарты лечения
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Внимание!
Если вы не являетесь медицинским специалистом:
-
Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
-
Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
-
Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
-
Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
-
Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
-
Global Initiative for Asthma. GINA 2019. [Электронный ресурс], 05.07.2019.URL: https://ginasthma.org.
-
Chuchalin A.G., Khaltaev N., Аntonov N. Chronic respiratory diseases and risk
factors in 12 regions of the Russian Federation // International Journal of COPD 2014:9 963–974 -
Национальная программа «Бронхиальная астма у детей. Стратегия лечения и
профилактика», IV издание. — М., 2012. — 182 с. -
Krahn MD Berka C, Langlois P et al direct and indirect costs of asthma in Canada, 1990. Can Med Assoc J 1996; 154:821-831.
-
Weber EJ, Silverman RA, Callaham ML et al A prospective multicenter study factors
associated with hospital admission among adults with acute asthma. Am J Med 2002;
113 :371-378 -
Braman SS, Kaermmerhen JT Intensive care of status asthmaticus: a 10-year
experience. JAMA 1990; 264: 366-368. -
Salmeron S, Liard R, Elkharrat D et al. Asthma severity adequacy of management in
accident and emergency departments in France: a prospective study. Lancet 2001;
358:629-635. -
Krishnan V, Diette GB, Rand CS et al Mortality in patients hospitalized for asthma
exacerbations in the United States. Am J Respir Crit Care Med 2006 15;174(6):633-8. -
Ненашева Н.М. Клинические фенотипы атопической бронхиальной астмы:
диагностика и лечение. Palmarium Academic Publishing, 2012, 319 p. -
Moore W, Meyers D., Wenzel S., Teague G., Li H., et al. Identification of Asthma
Phenotypes Using Cluster Analysis in the Severe Asthma Research Program. Am J
Respir Crit Care Med. 2010 Feb 15; 181(4): 315–323 -
Pearce N., Pekkanen J., Beasley R. How much asthma is really attributable to atopy?
Thorax 1999; 54: 268-272 -
O’Byrne PM, Reddel HK, Eriksson G, et al. Measuring asthma control: a comparison
of three classification systems. Eur Respir J 2010; 36: 269-76. -
Thomas M, Kay S, Pike J, et al. The Asthma Control Test (ACT) as a predictor of
GINA guideline-defined asthma control: analysis of a multinational cross-sectional
survey. Prim Care Respir J 2009; 18: 41-9. -
Juniper EF, Svensson K, Mork AC, Stahl E. Measurement properties and
interpretation of three shortened versions of the asthma control questionnaire. Respir
Med 2005; 99: 553-8. -
Miller MR, Hankinson J, Brusasco V, et al. Standardisation of spirometry. Eur Respir
J 2005; 26: 319-38 -
Pellegrino R, Viegi G, Brusasco V, et al. Interpretative strategies for lung function
tests. Eur Respir J 2005; 26: 948-68. -
Tan WC, Vollmer WM, Lamprecht B, et al. Worldwide patterns of bronchodilator
responsiveness: results from the Burden of Obstructive Lung Disease study. Thorax
2012; 67: 718-26. -
Crapo RO, Casaburi R, Coates AL, et al. Guidelines for methacholine and exercise
challenge testing-1999. Am J Respir Crit Care Med 2000; 161: 309-29. -
Joos GF, O’Connor B, Anderson SD, et al. Indirect airway challenges. Eur Respir J
2003; 21: 1050-68. -
Parsons JP, Hallstrand TS, Mastronarde JG, et al. An official American Thoracic
Society clinical practice guideline: exerciseinduced bronchoconstriction. Am J Respir
Crit Care Med 2013; 187: 1016-27 -
Reddel HK, Taylor DR, Bateman ED, et al. An official American Thoracic
Society/European Respiratory Society statement: asthma control and exacerbations:
standardizing endpoints for clinical asthma trials and clinical practice. Am J Respir
Crit Care Med 2009;180:59-99. -
Brouwer AF, Brand PL. Asthma education and monitoring: what has been shown to
work. Paediatr Respir Rev 2008;9:193-9. -
Schleich FN, Manise M, Sele J, Henket M, Seidel L, Louis R. Distribution of sputum
cellular phenotype in a large asthma cohort: predicting factors for eosinophilic vs
neutrophilic inflammation. BMC Pulm Med. 2013 Feb 26;13:11. doi: 10.1186/1471-
2466-13-11. -
American Thoracic Society, European Respiratory Society. ATS/ERS
Recommendations for Standardized Procedures for the Online and Offline
Measurement of Exhaled Lower Respiratory Nitric Oxide and Nasal Nitric Oxide, 2005. Am J Respir Crit Care Med 2005;171:912-30. -
Dweik RA, Boggs PB, Erzurum SC, et al. An official ATS clinical practice guideline:
interpretation of exhaled nitric oxide levels (FENO) for clinical applications. Am J
Respir Crit Care Med 2011;184:602-15. 2 -
Ait-Khaled N, Enarson DA, Chiang C-Y, Marks G, Bissell K. Management of asthma:
a guide to the essentials of good clinical practice. Paris, France: International Union
Against Tuberculosis and Lung Disease; 2008. 4 -
Levy ML, Quanjer PH, Booker R, et al. Diagnostic spirometry in primary care:
Proposed standards for general practice compliant with American Thoracic Society
and European Respiratory Society recommendations: a General Practice Airways
Group (GPIAG) document, in association with the Association for Respiratory
Technology & Physiology (ARTP) and Education for Health. Prim Care Respir J
2009;18:130-47. -
Cano Garcinuno A, Mora Gandarillas I, Group SS. Early patterns of wheezing in
asthmatic and nonasthmatic children. Eur Respir J 2013;42:1020-8. 404. -
Just J, Saint-Pierre P, Gouvis-Echraghi R, et al. Wheeze phenotypes in young children
have different courses during the preschool period. Ann Allergy Asthma Immunol
2013;111:256-61.e1. -
Mellis C. Respiratory noises: how useful are they clinically? Pediatr Clin North Am
2009;56:1-17, ix. -
Brouwer AF, Brand PL. Asthma education and monitoring: what has been shown to
work. Paediatr Respir Rev 2008;9:193-9. -
Bousquet J, Heinzerling L, Bachert C, Papadopoulos NG, Bousquet PJ, Burney PG,
et al. Practical guide to skin prick tests in allergy to aeroallergens. Allergy 2012; 67:
18–24. -
Ahlstedt S, Murray CS. In vitro diagnosis of allergy: how to interpret IgE antibody
results in clinical practice. Prim Care Respir J 2006;15:228-36. -
Doherty G, Bush A. Diagnosing respiratory problems in young children. Practitioner
2007;251:20, 2-5. -
Gibson PG, Powell H, Coughlan J, et al. Self-management education and regular
practitioner review for adults with asthma. Cochrane Database Syst Rev
2003:CD001117. -
Fishwick D, D’Souza W, Beasley R. The asthma self-management plan system of
care: what does it mean, how is it done, does it work, what models are available, what
do patients want and who needs it? Patient Educ Couns 1997;32:S21-33. -
Ramnath VR, Clark S, Camargo CA, Jr. Multicenter study of clinical features of
sudden-onset versus slower-onset asthma exacerbations requiring hospitalization.
Respir Care 2007;52:1013-20. -
Reddel HK, Taylor DR, Bateman ED, et al. An official American Thoracic
Society/European Respiratory Society statement: asthma control and exacerbations: standardizing endpoints for clinical asthma trials and clinical practice. Am J Respir
Crit Care Med 2009;180:59-99. -
Geelhoed GC, Landau LI, Le Souef PN. Evaluation of SaO2 as a predictor of outcome
in 280 children presenting with acute asthma. Ann Emerg Med 1994;23:1236-41 -
Atta JA, Nunes MP, Fonseca-Guedes CH, et al. Patient and physician evaluation of
the severity of acute asthma exacerbations. Braz J Med Biol Res 2004;37:1321-30. -
Nowak RM, Tomlanovich MC, Sarkar DD, Kvale PA, Anderson JA. Arterial blood
gases and pulmonary function testing in acute bronchial asthma. Predicting patient
outcomes. JAMA 1983;249:2043-6. -
White CS, Cole RP, Lubetsky HW, Austin JH. Acute asthma. Admission chest
radiography in hospitalized adult patients. Chest 1991;100:14-6. -
Taylor DR, Bateman ED, Boulet LP, et al. A new perspective on concepts of asthma
severity and control. Eur Respir J 2008;32:545-54. Anonymous. Using beta 2-stimulants in asthma. Drug Ther Bull 1997;35:1-4. -
O’Byrne PM, FitzGerald M, Bateman ED, et al. Inhaled combined budesonideformoterol as needed in mild asthma [article and supplementary appendix]. N Engl J
Med. 2018;378:1865-1876. https://dx.doi.org/doi10.1056/NEJMoa1715274. Accessed
May 16, 2018. -
Bateman ED, Reddel HK, O’Byrne PM, et al. As-needed budesonide-formoterol
versus maintenance budesonide in mild asthma [article and supplementary appendix].
N Engl J Med. 2018;378:1877-1887. -
Papi A., Canonica G.W., Maestrelli P., Paggiaro P., Olivieri D., Pozzi E., Crimi N.,
Vignola A.M., Morelli P., Nicolini G., Fabbri L.M.; BEST Study Group. Rescue use
of beclomethasone and albuterol in a single inhaler for mild asthma. N Engl J Med
2007; 356(20): 2040–2052. -
С.Н. Авдеев, З.Р. Айсанов, В.В. Архипов, А.С. Белевский, А.А. Визель,И.В.
Демко, А.В. Емельянов, Н.И. Ильина, О.М. Курбачева, И.В. Лещенко, Н.М.
Ненашева, С.И. Овчаренко, Р.С. Фассахов от лица экспертной группы.
Принципы выбора терапии для больных легкой бронхиальной астмой.
Согласованные рекомендации РААКИ и РРО. Практическая
пульмонология.2017;1:44-54 -
Pauwels RA, Pedersen S, Busse WW, et al. Early intervention with budesonide in
mild persistent asthma: a randomised, double-blind trial. Lancet 2003;361:1071-6. -
O’Byrne PM, Barnes PJ, Rodriguez-Roisin R, et al. Low dose inhaled budesonide and
formoterol in mild persistent asthma: the OPTIMA randomized trial. Am J Respir Crit
Care Med 2001;164(8 Pt 1):1392-7. -
Adams NP, Bestall JB, Malouf R, Lasserson TJ, Jones PW. Inhaled beclomethasone
versus placebo for chronic asthma. Cochrane Database Syst Rev 2005:CD002738. -
Philip G, Nayak AS, Berger WE, et al. The effect of montelukast on rhinitis symptoms
in patients with asthma and seasonal allergic rhinitis. Curr Med Res Opin
2004;20:1549-58. -
Wilson AM, Dempsey OJ, Sims EJ, Lipworth BJ. A comparison of topical budesonide
and oral montelukast in seasonal allergic rhinitis and asthma. Clin Exp Allergy
2001;31:616-24. -
Guevara JP, Ducharme FM, Keren R, Nihtianova S, Zorc J. Inhaled corticosteroids
versus sodium cromoglycate in children and adults with asthma. Cochrane Database
Syst Rev 2006:CD003558. -
Bisgaard H., Zielen S., Garcia-Garcia M.L. et al. Montelukast reduces asthma
exacerbations in 2- to 5-year-old children with intermittent asthma // Am. J. Respir.
Crit. Care Med. 2005. Vol. 171. № 4. P. 315–322. -
Matsuse H., Tsuchida T., Fukahori S. et al. Retrospective cohort study of leukotriene
receptor antagonist therapy for preventing upper respiratory infection-induced acute
asthma exacerbations // Allergy Rhinol. (Providence). 2013. Vol. 4. № 3. P. e127–131. -
Ducharme FM, Ni Chroinin M, Greenstone I, Lasserson TJ. Addition of long-acting
beta2-agonists to inhaled corticosteroids versus same dose inhaled corticosteroids for
chronic asthma in adults and children. Cochrane Database Syst Rev 2010:CD005535. -
Cates CJ, Karner C. Combination formoterol and budesonide as maintenance and
reliever therapy versus current best practice (including inhaled steroid maintenance),
for chronic asthma in adults and children. Cochrane Database Syst Rev
2013;4:CD007313. -
Papi A, Corradi M, Pigeon-Francisco C, et al. Beclometasone–formoterol as
maintenance and reliever treatment in patients with asthma: a double-blind,
randomised controlled trial. Lancet Respir Med 2013;1:23-31. -
Patel M, Pilcher J, Pritchard A, et al. Efficacy and safety of maintenance and reliever
combination budesonide/formoterol inhaler in patients with asthma at risk of severe
exacerbations: a randomised controlled trial. Lancet Respir Med 2013;1:32-42. -
Bateman ED, Harrison TW, Quirce S, et al. Overall asthma control achieved with
budesonide/formoterol maintenance and reliever therapy for patients on different
treatment steps. Respir Res 2011;12:38. -
Ni Chroinin M, Lasserson TJ, Greenstone I, Ducharme FM. Addition of long-acting
beta-agonists to inhaled corticosteroids for chronic asthma in children. Cochrane
Database Syst Rev 2009:CD007949. -
Vaessen-Verberne AA, van den Berg NJ, van Nierop JC, et al. Combination therapy
salmeterol/fluticasone versus doubling dose of fluticasone in children with asthma.
Am J Respir Crit Care Med 2010;182:1221-7. -
Peters S.P., Kunselman S.J., Icitovic N. et al. Tiotropium bromide step-up therapy for
adults with uncontrolled asthma // N. Engl. J. Med. 2010. Vol. 363. № 18. P. 1715–1726. -
Rodrigo GJ, Castro-Rodriguez JA. What is the role of tiotropium in asthma?; a
systematic review with meta-analysis. Chest 2015;147:388-96. -
Kerstjens HA, Disse B, Schröder-Babo W, et al. Tiotropium improves lung function in
patients with severe uncontrolled asthma: A randomized controlled trial J Allergy Clin
Immunol 2011;128:308–314. -
Kerstjens HA, Engel M, Dahl R. et al. Tiotropium in asthma poorly controlled with
standard combination therapy. N Engl J Med 2012; 367:1198-1207. -
FitzGerald M, Moroni-Zentgraf P, Engel M. et al. Once-daily tiotropium Respimat®
add-on therapy improves symptom control across severtiies of symptomatic asthma,
independent of allergic status. Poster 64426 presented at the ATS Conference, 2015, Denver, USA -
O’Byrne PM, Naya IP, Kallen A, Postma DS, Barnes PJ. Increasing doses of inhaled
corticosteroids compared to adding long-acting inhaled beta2-agonists in achieving
asthma control. Chest 2008;134:1192-9. 1 -
Virchow JC, Prasse A, Naya I, Summerton L, Harris A. Zafirlukast improves asthma
control in patients receiving high-dose inhaled corticosteroids. Am J Respir Crit Care
Med 2000;162:578-85. -
Powell H, Gibson PG. Inhaled corticosteroid doses in asthma: an evidence-based
approach. Med J Aust 2003;178:223-5. -
Rivington RN, Boulet LP, Cote J, et al. Efficacy of Uniphyl, salbutamol, and their
combination in asthmatic patients on highdose inhaled steroids. Am J Respir Crit Care
Med 1995;151:325-32. -
Price DB, Hernandez D, Magyar P, et al. Randomised controlled trial of montelukast
plus inhaled budesonide versus double dose inhaled budesonide in adult patients with
asthma. Thorax 2003;58:211-6. -
Vaquerizo MJ, Casan P, Castillo J, et al. Effect of montelukast added to inhaled
budesonide on control of mild to moderate asthma. Thorax 2003;58:204-10. -
Tamaoki J, Kondo M, Sakai N, et al. Leukotriene antagonist prevents exacerbation of
asthma during reduction of high-dose inhaled corticosteroid. The Tokyo Joshi-Idai
Asthma Research Group. Am J Respir Crit Care Med 1997;155:1235-40. -
Chung KF, Wenzel SE, Brozek JL, et al. International ERS/ATS Guidelines on
Definition, Evaluation and Treatment of Severe Asthma. Eur Respir J 2014;43:343-73. -
Rodrigo GJ, Neffen H, Castro-Rodriguez JA. Efficacy and safety of subcutaneous
omalizumab vs placebo as addon therapy to corticosteroids for children and adults
with asthma: a systematic review. Chest 2011;139:28-35. -
Normansell R, Walker S, Milan SJ, Walters EH, Nair P. Omalizumab for asthma in
adults and children. Cochrane Database Syst Rev 2014;1:CD003559. -
Castro M, Zangrilli J, Wechsler ME et al. Reslizumab for inadequately
controlledasthma with elevatedblood eosinophil counts: results from multicenter,
parallel, double-blind, randomized, placebo-controlled, phase 3 trials. Lancet Respir
Med 2015;3:355-66. -
Oborne J, Mortimer K, Hubbard RB, Tattersfield AE, Harrison TW. Quadrupling the
dose of inhaled corticosteroid to prevent asthma exacerbations: a randomized, doubleblind, placebo-controlled, parallel-group clinical trial. Am J Respir Crit Care Med
2009;180:598-602. -
Vogelberg C, Moroni-Zentgraf P., Lronaviciute-Klimantaviciene M, Sigmund R,
Hamelmann E. et al. A randomized dose-ranging study of tiotropium Respimat in
children with symptomatic asthma despite inhaled corticosteroids. Repir Res. 2015;
16(1):20. -
Guo J, Tsai K, Kelton C, Bian B, Wigle P Risk of serious asthma exacerbations
associated with long-acting beta agonists among patients with asthma: A retrospective
cohort study. Ann Allergy Asthma Immunol 106: 214-222. -
Melani AS, Bonavia M, Cilenti V et al. Inhaler mishandling remains common in real
life and is associated with reduced disease control. Respir Med 2011;105:930-8. -
Fink JB, Rubin BK. Problems with inhaler use: a call for improved clinician and
patient education. Respir Care 2005;50:1360-74; discussion 74-5. -
Basheti IA, Reddel HK, Armour CL, Bosnic-Anticevich SZ. Improved asthma
outcomes with a simple inhaler technique intervention by community pharmacists. J
Allergy Clin Immunol 2007;119:1537-8. -
Honkoop PJ, Loymans R JB, Termeer EH, Snoeck-Stroband JB, Bakker MJ et al.
Asthma control cost-utility randomized trial evaluation (ACCURATE): the goals of
asthma treatment. BMC Pulm Med. 2011;11:53. -
Castro-Rodriguez JA, Rodrigo GJ. Beta-agonists through metered-dose inhaler with
valved holding chamber versus nebulizer for acute exacerbation of wheezing or
asthma in children under 5 years of age: a systematic review with metaanalysis. J
Pediatr 2004;145:172-7. -
Abramson MJ, Puy RM, Weiner JM. Injection allergen immunotherapy for asthma.
Cochrane Database Syst Rev 2010: CD001186 -
Tao L, Shi B, Shi G, Wan H. Efficacy of sublingual immunotherapy for allergic
asthma: retrospective meta-analysis of randomized, double-blind and placebocontrolled trials. Clin Respir J 2014;8:192-205. -
Virchow JC, Backer V, Kuna P et al. Efficacy of a house dust mite sublingualallergen
immunotherapy tablet in adults with allergic asthma: A randomized clinical trial. Jama
2016;315:1715-25. -
Mosbech H, Deckelmann R, de Blay F et al. Standardized quality (SQ) house dust
mite sublingualimmunotherapy tablet (ALK) reduces inhaled cprticosteroid use while
maintainingasthma control: a randomized, double-blind, placebo-controlled trial. J
Allergy Clin Immunol 2014;134:568-75. -
Hondras MA, Linde K, Jones AP. Manual therapy for asthma. Cochrane database Syst
Rev 2005(2):CD001002. -
Global Strategy for Asthma Management and Prevention. Revised 2006 // www.ginasthma.com.
-
Cooper S, Oborne J, Newton S, Harrison V, Thompson C et al. Effect of two breathing
exercises (Buteyko and pranayama) in asthma: a randomized controlled trial. Thorax.
2003; 58 (8): 674-679. -
Rodrigo GJ, Castro-Rodriguez JA Anticholinergics in the treatment of children and
adults with acute asthma: a systematic review with meta-analysis // Thorax. 2005. V.60. P.740-746. -
Camargo CA Jr, Spooner CH, Rowe BH. Continuous versus intermittent beta-agonists
in the treatment of acute asthma. Cochrane Database Syst Rev. 2003;(4):CD001115. -
Cates CJ, Welsh EJ, Rowe BH. Holding chambers (spacers) versus nebulisers for
beta-agonist treatment of acute asthma. Cochrane Database Syst Rev 2013. -
Rodrigo GJ, Rodrigo C, Hall JB. Acute asthma in adults: a review. Chest
2004;125:1081-102. -
Hasegawa T, Ishihara K, Takakura S, et al. Duration of systemic corticosteroids in the
treatment of asthma exacerbation; a randomized study. Intern Med 2000;39:794-7. -
Jones AM, Munavvar M, Vail A, et al. Prospective, placebo-controlled trial of 5 vs 10
days of oral prednisolone in acute adult asthma. Respir Med 2002;96:950-4. -
Chien JW, Ciufo R, Novak R, et al. Uncontrolled oxygen administration and
respiratory failure in acute asthma. Chest 2000;117:728-33. -
Rodrigo GJ, Rodriquez Verde M, Peregalli V, Rodrigo C. Effects of short-term 28% and 100% oxygen on PaCO2 and peak expiratory flow rate in acute asthma: a
randomized trial. Chest 2003;124:1312-7. -
Perrin K, Wijesinghe M, Healy B, et al. Randomised controlled trial of high
concentration versus titrated oxygen therapy in severe exacerbations of asthma. Thorax 2011;66:937-41 -
Edmonds ML, Milan SJ, Camargo CA, Jr., Pollack CV, Rowe BH. Early use of
inhaled corticosteroids in the emergency department treatment of acute asthma.
Cochrane Database Syst Rev 2012;12:CD002308. -
Nair P, Milan SJ, Rowe BH. Addition of intravenous aminophylline to inhaled
beta(2)-agonists in adults with acute asthma. Cochrane Database Syst Rev
2012;12:CD002742. -
Ayres JG Classification and management of brittle asthma. Br J Hosp Med 1997;57:387-9.
-
Kolbe J, Fergusson W, Garrett J Rapid onset asthma: a severe but uncommon
manifestation. Thorax 1998;53:241-7. -
Rowe BH, Bretzlaff JA, Bourdon C, Bota GW, Camargo CA, Jr. Magnesium sulfate for treating exacerbations of acute asthma in the emergency department.
Cochrane Database Syst Rev 2000;2. -
FitzGerald JM. Magnesium sulfate is effective for severe acute asthma treated in
the emergency department. West J Med 2000;172:96. -
Gallegos-Solorzano MC, Perez-Padilla R, Hernandez-Zenteno RJ. Usefulness of
inhaled magnesium sulfate in the coadjuvant management of severe asthma crisis in an
emergency department. Pulm Pharmacol Ther 2010;23:432-7. -
Rodrigo GJ, Castro-Rodriguez JA. Heliox-driven beta2-agonists nebulization for
children and adults with acute asthma: a systematic review with meta-analysis. Ann Allergy Asthma Immunol 2014;112:29-34. -
Silverman RA, Nowak RM, Korenblat PE, et al. Zafirlukast treatment for acute
asthma: evaluation in a randomized, doubleblind, multicenter trial. Chest 2004;126:1480-9. -
Ramsay CF, Pearson D, Mildenhall S, Wilson AM. Oral montelukast in acute
asthma exacerbations: a randomised, doubleblind, placebo-controlled trial. Thorax
2011;66:7-11. -
Lim WJ, Mohammed Akram R, Carson KV, et al. Non-invasive positive pressure
ventilation for treatment of respiratory failure due to severe acute exacerbations of
asthma. Cochrane Database Syst Rev 2012;12:CD004360. -
Soroksky, A. A pilot prospective, randomized, placebo-controlled trial of bilevel
positive airway pressure in acute asthmatic attack. Chest. 2003; 123: 1018–1025 -
Gupta, D. A prospective randomized controlled trial on the efficacy of
noninvasive ventilation in severe acute asthma. Respir Care. 2010; 55: 536–543 -
Georgopoulos D, Burchardi H. Ventilation strategies in adult patients with status
asthmaticus. Eur Respir Mon 1998;3:45-83 -
Авдеев С.Н. Респираторная поддержка при астматическом статусе. Клинические рекоммендации. Бронхиальная астма у взрослых / Под ред.
А.Г.Чучалина. М.:Атмосфера, 2002: 130-155. -
Kuyper LM, Pare PD, Hogg JC, Lambert RK, Lonescu D et al. Characterization
of airway plugging in fatal asthma. Am J Med. 2003;115(1):6-11. -
National Asthma Education and Prevebtion Program. Expert Panel Report 3:
Guidelines for the diagnosis and management of asthma. Clinical practice Guidelines.2007. Report No.: 07-4051. -
Grunfeld A, FitzGerald J. Discharge considerations for adult asthmatic patients
treated in emergency departments. Can Respir J 1996;3:322-7. -
McCarren M, Zalenski RJ, McDermott M, Kaur K. Predicting recovery from
acute asthma in an emergency diagnostic and treatment unit. Acad Emerg Med.
2000;7(1):28-35 -
Edmonds ML, Camargo CA Jr, Saunders LD, Brenner BE, Rowe BH. Inhaled
steroids in acute asthma following emergency department discharge. Cochrane
Database Syst Rev. 2000 (3):CD002316. -
Rowe BH, Bota GW, Fabris L, Therrien SA, Milner RA, JaconoJ. Inhaled
budesonide in addition to oral steroids to prevent asthma relapse following discharge
from the emergency department: a randomized controlled trial. JAMA. 1999;281(22):2219-26. -
Schatz M, Rachelefsky G, Krishnan JA. Follow-up after acute asthma episodes:
what improves future outcomes? Proc Am Thorac Soc 2009;6:386-93. -
Wilson NM, Silverman M. Treatment of acute, episodic asthma in preschool
children using intermittent high dose inhaled steroids at home. Arch Dis Child 1990;65:407-10. -
Su XM, Yu N, Kong LF, Kang J. Effectiveness of inhaled corticosteroids in the
treatment of acute asthma in children in the emergency department: a meta-analysis.
Ann Med. 2014;46:24-30 -
Beckhaus AA, Riutort MC, Castro-Rodriguez JA. Inhaled versus systemic
corticosteroids for acute asthma in children. A systematic review. Pediatr
Pulmonol.2014;49:326-34. -
Rowe BH, Spooner C, Ducharme FM, Bretzlaff JA, Bota GW. Early emergency
department treatment of acute asthma with systemic corticosteroids. Cochrane
Database Syst Rev 2001:CD002178. -
Yung M, South M. Randomised controlled trial of aminophylline for severe acute
asthma. Arch Dis Child. 1998;79(5):405-10. -
Griffiths B, Ducharme FM. Combined inhaled anticholinergics and short-acting
beta2-agonists for initial treatment of acute asthma in children. Cochrane Database
Syst Rev 2013;8:CD000060. -
Deerojanawong J, Manuyakorn W, Prapphal N, Harnruthakorn C, Sritippayawan S, Samransamruajkit R. Randomized controlled trial of salbutamol aerosol therapy viametered dose inhaler-spacer vs. jet nebulizer in young children with wheezing. Pediatr Pulmonol 2005;39:466-72.
-
Abramson MJ, Walters J, Walters EH Adverse effects of beta-agonists: are they
clinically relevant? Am J Respir Med 2003;2(4):287-97 -
Razi CH, Akelma AZ, Harmanci K, Kocak M, Kuras Can Y. The additionof
inhaled budesonide to standard therapy shortens the lenghth of stay in hospital for asthmatic preschool children: A randomized, double-blind, placebo-controlled trial. Int Arch Allergy Immunol 2015;166:297-303. -
Gamble J, Stevenson M, Heaney LG. A study of a multi-level intervention to
improve non-adherence in difficult to control asthma. Respir Med 2011;105:1308-15. -
Wenzel S. Severe asthma in adults. Am J Respir Crit Care Med 2005;172:149-60.
-
Petsky HL, Cates CJ, Lasserson TJ, et al. A systematic review and meta-analysis:
tailoring asthma treatment on eosinophilic markers (exhaled nitric oxide or sputum
eosinophils). Thorax 2012;67:199-208. -
Murphy VE, Gibson PG. Asthma in pregnancy. Clin Chest Med 2011;32:93-110,ix.
-
Zacharasiewicz A. Maternal smoking in pregnancy and its influence on childhood
asthma. ERJ Open Res. 2016 Jul: 2(3): 00042-2016. -
Lim A, Stewart K, Konig K, George J. Systematic review of the safety of regular
preventive asthma medications during pregnancy. Ann Pharmacother 2011;45:931-45. -
NAEPP Expert Panel Report. Managing asthma during pregnancy: recommendations for pharmacologic treatment – 2004 update. // J Allergy Clin
Immunol. – 2005 Vol. 115 N 1 P. 34 – 46. -
Wendel PJ, Ramin SM, Barnett-Hamm C et al. Asthma treatment in pregnancy: a randomized controlled study. Am J Obstet Gynecol 1996;175:150-4.
-
Dombrowski MP, Schatz M, Wise R, Momirova V, Landon M et al. Asthma during pregnancy. Obstet. Gynecol. 2004. Vol. 103. N 1 P. 5-12.
-
Giles W., Murphy V. Asthma in pregnancy: a review. Obstet Med. 2013 Jun; 6(2):58-63.
-
Michaud P-A, Suris JC, Viner R. The adolescent with a chronic condition : epidemiology, developmental issues and health care provision. Geneva: WHO; 2007.
-
Baur X, Sigsgaard T, Aasen TB, et al. Guidelines for the management of workrelated asthma. [Erratum appears in Eur Respir J. 2012 Jun;39(6):1553]. Eur Respir J 2012;39:529-45.
-
Malo JL, Cote J, Cartier A et al. How many times per day should peak expiratory
flow rates be assessed when investigating occupational asthma? Thorax 1993;48:1211-17. -
Baur X, Huber H, Degens PO et al. Relation between occupational asthma case history, bronchial methacholine challenge, and specific challenge test in patients with suspected occupational asthma. Am J Ind Med 1998;33:114-22.
-
Park JW, Kim CW, Kim KS et al. Role of skin prick test and serological
measurement of specific IgE in the diagnosis of occupational asthma resulting from
exposure to vinyl sulphone reactive dyes. Occup Environ Med 2001;58:411-16. -
Nicholson PJ, Cullinan P, Taylor Newman AJ, Burge PS, Boyle C Evidence based guidelines for the prevention, identification, and management of occupational asthma.
Occup Environ Med 2005;62:290-299. -
Fishwick D, Barber CM, Bradshaw LM, Harris-Roberts J, Francis M et al. Standards of care for occupational asthma. Thorax 2008 Mar;63(3):240-50.
-
Mapp CE, Saetta M, Maestrelli P, Fabbri L. Occupational asthma. Eur Respir
Monograph / Ed. By Mapp CE Occupational Lung Disorders 1999 V 4. Monograph 11. P. 255. -
Rohrer V, Schmidt-Trucksass A. Impact of exercise , sport and rehabilitation
therapy in asthma and COPD Ther Umsch 2014 May;71(5):295-300. -
Hennenberger PK, Liang X, Lilienberg L, Dahlman-Hoglund A, Toren K et al.
Occupational exposures associated with severe exacerbation of asthma. Int J Tuberc
Lung Dis. 2015 Feb; 19(2): 244-250. -
Oland AA, Booster GD, Bender BG Psychological and lifestyle risk factors for asthma exacerbations and morbidity in children. World Allergy Organ J. 2017;
10(1):35. -
Aarniala BS, Poussa T, Kvarnström J et al. Immediate and long term effects of weight reduction in obese people with asthma: randomised controlled study BMJ
2000;320, p.827–832 -
Hasegawa K, Tsugawa Y, Lopez BL, et al. Body mass index and risk of hospitalization among adults presenting with asthma exacerbation to the emergency
department. Ann Am Thorac Soc. 2014;11(9), p.1439-1444. -
Гриппозные вакцины: документ по позиции ВОЗ. Еженедельный
эпидемиологический бюллетень. 2012, 87 (47): 461-476. -
WHO position paper on pneumococcal vaccines. Wkly Epidemiol Rec 2012; 14:129-144.
-
Чучалин А.Г., Биличенко Т.Н., Осипова Г.Л., Курбатова Е.А., Егорова Н.Б, Костинов М.П. Вакцинопрофилактика болезней органов дыхания в рамках
первичной медико-санитарной помощи населению // Пульмонология 2015; 25(2).Приложение. С. 4-19. -
Updated Recommendations for Prevention of Invasive Pneumococcal Disease Among adults using the 23-Valent Pneumococcal Polysaccharide Vaccine (PPSV23).
Recommendations of the Advisory Committee on Immunization Practice (ACIP). Morb. Mortal. Wkly Rep. 2010;59(34):1102-1106. -
Pavord ID, Korn S, Howarth P, et al. Mepolizumab for severe eosinophilic asthma
(DREAM): a multicentre, double-blind, placebo-controlled trial. Lancet 2012;380:651–9. -
Ortega H.G., Liu M.C., Pavord I.D. et al. Mepolizumab treatment in patients with
severe eosinophilic asthma // N. Engl. J. Med. 2014. Vol. 371. P. 1198–1207. -
Bel E.H., Wenzel S.E., Thompson P.J. et al. Oral glucocorticoid-sparing effect of
mepoli- zumab in eosinophilic asthma // N. Engl. J. Med. 2014. Vol. 371. P. 1189–1197. -
FitzGerald JM, Bleecker ER, Nair P et al. Benralizumab, an anti-interleukin-5
receptor α monoclonal antibody, as add-on treatment for patients with severe,uncontrolled, eosinophilic asthma (CALIMA): a randomized, double-blind, placebocontrolled phase 3 trial. Lancet 2016; 388: 2128–41. -
Bleecker ER, FitzGerald JM, Chanez P et al. Efficacy and safety of benralizumab
for patients with severe asthma uncontrolled with high-dosage inhaled corticosteroids
and long-acting β2-agonists (SIROCCO): a randomized, multi-centre, placebocontrolled phase 3 trial. Lancet 2016; 388: 2115–27. -
Castro M, Corren J, Pavord ID, et al. Dupilumab efficacy and safety in moderateto-severe uncontrolled asthma. N Engl J Med. 2018;378(26):2486-2496.
-
Rabe KF. et al. Efficacy and Safety of Dupilumab in Glucocorticoid-Dependent
Severe Asthma. N Engl J Med 2018; 378:2475-2485 -
Zayed Y. et al. Dupilumab safety and efficacy in uncontrolled asthma: a
systematic review and meta-analysis of randomized clinical trials. J Asthma. 2018 Oct 1:1-10. -
Diagnosis and Management of Difficult-to-treat and Severe Asthma in adolescent
and adult patients. A GINA pocket guide for health professionals. April 2019, v 2.0.
Available on the www.ginasthma.org -
Stanford RH, Shah MB, D’Souza AO, et al. Short-acting β-agonist use and its
ability to predict future asthma-related outcomes. Ann Allergy Asthma Immunol. 2012;109:403-407. -
Suissa S. Statistical treatment of exacerbations in therapeutic trials of chronic
obstructive pulmonary disease. Am J Respir Crit Care Med. 2006;173:842-846.
Классификация тяжести ба по клиническим признакам перед началом лечения
|
Степень |
Клинические симптомы до лечения |
Функция легких |
|
Интермиттирующая |
Симптомы реже 1раза в неделю, Обострения кратковременные ночные симптомы <2 раз в месяц |
ОФВ 1 или ПСВ> 80% от должных значений.
Вариабельность ПСВ или ОФВ1 менее |
|
Легкая персисти- рующая |
Симптомы чаще 1 раза в неделю, но реже
Обострения могут нарушать активность Ночные симптомы чаще 2 раз в месяц |
ОФВ1 или ПСВ>80% от должных значений, |
|
Персистирующая средней тяжести |
Симптомы ежедневно
Обострения могут нарушать активность Ночные симптомы более 1 раза в неделю
Ежедневный прием ингаляционных
Обострение астмы 1-2 раза в неделю. |
ОФВ1 или ПСВ 60-80% от должных значений. |
|
Тяжелая персистирующая |
Симптомы ежедневно Частые обострения. Частые ночные симптомы БА Ограничение физической активности |
ОФВ1 или ПСВ <60% от должных значений. |
Классификация по уровню контроля бронхиальной астмы (gina, 2006 г.)
|
Характеристики |
Контролируемая |
Частично
(любое проявление |
Неконтролируемая |
|
Дневные симптомы |
Отсутствуют или ≤2 эпизодов в неделю |
>2 эпизодов в неделю |
Наличие |
|
Ограничение активности |
Отсутствует |
Любые |
|
|
Ночные симптомы/ пробуждения |
Отсутствуют |
Любые |
|
|
Потребность в препаратах неотложной помощи |
Отсутствует или ≤2 эпизодов в неделю |
>2 эпизодов в неделю |
|
|
Функция легких (ПСВ или ОФВ1) |
Нормальная |
< 80% от должного значения или от |
|
|
Обострения |
Отсутствуют |
1 или более обострений в год * |
1 в течение любой недели ** |
* — каждое обострение тебует
пересмотра поддерживающей терапии и
оценки её адекватности
** — По определению, неделя с обострениями
– это неделя неконтролируемой БА.
Формулировка
диагноза “бронхиальная астма” включает:
-
Факт наличия
астмы: -
Этиология:
-
Степень тяжести
-
Фаза болезни:
обострение; ремиссия. -
Уровень контроля
БА
Примеры формулировки диагноза:
-
Бронхиальная
астма, персистирующая, средней степени
тяжести, обострение.
Сенсибилизация
к домашней пыли. Неконтролируемая.
-
Бронхиальная
астма, тяжелая персистирующая, обострение,
неконтролируемая. -
Бронхиальная
астма, сенсибилизация к пыльце деревьев,
средней степени
тяжести,
сезонное обострение, контролируемая.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Дата публикации 6 декабря 2017Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Бронхиальная астма (БА) — это заболевание, характерным проявлением которого является хроническое воспаление дыхательных путей, респираторные симптомы (свистящие хрипы, одышка, заложенность в груди и кашель), которые варьируют по времени и интенсивности и проявляются вместе с вариабельной обструкцией дыхательных путей.[1]
БА занимает лидирующую позицию по распространенности среди населения. Если верить статистике, за 15 лет зафиксировано удвоение количества заболевших этой патологией.
По оценкам ВОЗ, сегодня БА болеет примерно 235 млн человек, а к 2025 году прогнозируется увеличение до 400 млн человек в мире [1]. Так, в исследованиях 3 фазы (ISSAC) также выявлен рост мировой заболеваемости БА у детей в возрасте 6-7 лет (11,1-11,6%), среди подростков 13-14 лет (13,2-13,7%).[2][3]
На появление и развитие БА влияет ряд причин. Среди них: бытовые аллергены, условия труда, генетические причины и других факторы.
Бытовые аллергены
На развитие бронхиальной астмы может влиять домашняя пыль, шерсть животных, перья в подушках, бытовая химия. К наиболее изученным аллергенам, вызывающим бронхиальную астму, относятся клещи домашней пыли. Они обнаруживаются в пыли и изделиях с тканым материалом или набивкой, таких как матрасы, подушки, мягкие игрушки и постельные принадлежности. Исследования показали, что воздействие пылевых клещей в раннем детстве является важным фактором развития астмы: у 16 из 17 детей с астмой выявлена аллергия на них. Кроме того, чем выше был уровень заражения пылевыми клещами у детей в возрасте одного года, тем раньше происходит первый астматический приступ. Также было доказано, что относительный риск развития бронхиальной астмы у людей, подвергшихся воздействию высоких уровней этого аллергена, возрастает в пять раз [11].
Условия труда
Согласно эпидемиологическим исследованиям, удельный вес бронхиальной астмы, возникающей под влиянием неблагоприятных факторов производственной среды, составляет от 2 до 15 %. Существует множество веществ, которые приводят к развитию профессиональной астмы. Среди них: фталаты, альдегиды, изоцианаты, металлы, зерновая и мучная пыль, флюсы, эпихлоргидрин, формальдегид, аллергены животных, смолы и древесная пыль, клеи, латекс.
Перечень профессий, у представителей которых чаще всего развивается профессиональная астма:
- сварщики;
- животноводы и работники птицефабрик;
- лица, занятые в пищевой и химической отрасли;
- медицинские сёстры и другие медицинские работники;
- маляры;
- представители строительных специальностей;
- парикмахеры;
- пекари и кондитеры;
- работники деревообрабатывающих производств [12].
Генетические причины
Развитие бронхиальной астмы зависит от взаимодействия различных генов и факторов внешней среды. К генам, влияющим на появление болезни, относят гены Т-лимфоцитов 1 и 2 типов (Th1 и Th2), иммуноглобулинов Е (IgE), интерлейкинов (ИЛ-3, ИЛ-4, ИЛ-5, ИЛ-9, ИЛ-13), гранулоцитарно-моноцитарного колониестимулирующего фактора (ГМ-КСФ), фактора некроза опухоли-альфа (TNF-α), а также гена ADAM33, который регулирует продукцию цитокинов и ответственен за стимуляцию гладкой мускулатуры дыхательных путей и деление фибробластов [13].
К другим предрасполагающим факторам относятся:
- пол (в раннем детстве чаще болеют мальчики, после 12 лет — девочки);
- лишний вес;
- пыльцевые, грибковые, вирусные и бактериальные аллергены;
- инфекции дыхательных путей [4].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы бронхиальной астмы
Характерные симптомы бронхиальной астмы:
- кашель и тяжесть в груди;
- экспираторная одышка;
- свистящее дыхание.
Признаки бронхиальной астмы изменчивы по тяжести, частоте появления и зависят от контакта с различными аллергенами и другими триггерными факторами. Зависят они и от подобранного противоастматического лечения, количества и тяжести сопутствующих заболеваний. Чаще всего симптомы БА беспокоят в ночное время или в ранние утренние часы, а также после физических усилий, что приводит к снижению физической активности больных. Воспалительные изменения в бронхиальном дереве и гиперреактивность дыхательных путей выступают основными патофизиологическими признаками БА.[5]
Механизмы, вызывающие основные симптомы БА[5]
| Симптом | Механизм |
|---|---|
| Кашель | Раздражение рецепторов бронхов, сокращение гладкой мускулатуры бронхов |
| Свистящее дыхание |
Бронхообструкция |
| Заложенность в груди |
Констрикция мелких дыхательных путей, воздушные ловушки |
| Одышка | Стимулированная работа дыхания |
| Ночные симптомы |
Воспалительный процесс, гиперреактивность бронхов |
Патогенез бронхиальной астмы
Патогенез бронхиальной астмы можно наглядно представить в виде схемы:
Классификация и стадии развития бронхиальной астмы
Сегодня есть огромное количество классификаций БА. Ниже представлены основные, они помогают в понимании причин и необходимы для статистики. Кроме того, приведен современный подход в рассмотрении проблемы астмы, как выделение фенотипов астмы.[1][6]
В России используется следующая классификация БА:
Классификация БА (МКБ-10)
| J45, J45.0 Астма с преобладанием аллергического компонента |
| аллергическая экзогенная |
| атопическая |
| Бронхит аллергический без доп. уточнений |
| Ринит аллергический с астмой |
| Сенная лихорадка с астмой |
| J45.1 Астма неаллергическая |
| идиосинкратическая |
| эндогенная неаллергическая |
| J45.8 Астма сочетанная |
| ассоциация с состояниями, упомянутыми в J45.0, J45.1 |
| J45.9 Астма без уточнения |
| астма поздно начавшаяся |
| астматический бронхит без доп. уточнений |
| J46 Астматический статус |
| астма тяжелая острая |
Приоритетное внимание сейчас уделяется персонализированной медицине, которая на данный момент не имеет возможности создания индивидуального лекарственного препарата и способов обследования или предупреждения развития заболевания для конкретного больного, но предложено выделять отдельные категории. Эти подгруппы больных называют фенотипами БА, характеризующимися особенностями в причинах, развитии, методах обследования и терапии.[1][8]
На данный момент существуют следующие фенотипические формы БА:
- Аллергическая БА. Этот тип не представляет сложности в диагностике — дебют заболевания выпадает на детский возраст, связан с отягощенным аллергологическим анамнезом. Как правило, у родственников также имеются респираторные или кожные проявления аллергии. У людей с этой разновидностью БА зафиксировано иммунное воспаление в бронхиальном дереве. Эффективно лечение больных этим типом БА местными кортикостероидами ( ГКС).
- Неаллергическая БА. Этим типом БА болеют преимущественно взрослые, в анамнезе нет аллергопатологии, наследственность по аллергии не отягощена. Характер воспалительных изменений в бронхах этой категории бывает нейтрофильно-эозинофильным, малогранулоцитарным или сочетать эти формы. ИГКС плохо работают в лечении этого типа БА.
- Астма с постоянной констрикцией дыхательных путей. Есть такая группа пациентов, у которых начинаются необратимые изменения в бронхах, как правило, это люди с неконтролируемыми симтомами БА. Изменения в бронхиальном дереве характеризуются перестройкой стенки бронхов. Терапия данных пациентов сложна и требует пристального внимания.
- Астма с запоздалым началом. Большинство больных, в основном женского пола, заболевают астмой в солидных годах. Эти категории больных требуют назначения повышенных концентраций ИГКС или становятся почти резистентными к базовой терапии.
- Астма в сочетании с лишним весом. Этот тип учитывает, что категория людей с превышением веса и БА страдают более тяжелыми приступами удушья и кашлем, постоянно бывает одышка, а изменения в бронхах характеризуются умеренным аллергическим воспалением. Лечение данных пациентов начинается с коррекции эндокринологических отклонений и диетотерапии.
Осложнения бронхиальной астмы
Если вовремя не поставить диагноз бронхиальной астмы и не подобрать терапию, которая позволит контролировать течение болезни, могут развиться осложнения:
- легочное сердце, вплоть до острой сердечной недостаточности;
- эмфизема и пневмосклероз легких, дыхательная недостаточность;
- ателектаз легких;
- интерстициальная, подкожная эмфизема;
- спонтанный пневмоторакс;
- эндокринные расстройства;
- неврологические расстройства.
Диагностика бронхиальной астмы
Бронхиальная астма представляет собой клинический диагноз, который устанавливает врач, учитывая жалобы, анамнестические особенности пациента, функциональные методы диагностики с учетом степени обратимости обструкции бронхов, специального обследования на наличие аллергопатологии и дифференциальной диагностики с прочими болезнями со схожими жалобами. Дебют развития заболевания чаще всего происходит в возрасте от 6 лет, реже после 12 лет. Но появление возможно и в более позднем возрасте.[9] Пациенты жалуются на эпизоды затрудненного дыхания ночью, в предутренние часы или связывают жалобы с эмоциональной, а иногда и физической перегрузкой. Эти симптомы сочетаются с затруднением дыхания, с нарушениями выдоха, «свистами» в груди, рецидивирующим кашлем с небольшим количеством мокроты. Эти симптомы могут купироваться самостоятельно или с использованием лекарственных бронхорасширяющих препаратов. Необходимо связать появления признаков БА после взаимодействия с аллергенными веществами, сезонность появления симптомов, связь с клиническими признаками насморка, присутствие в анамнезе атопических заболеваний или астматических проблем.
При подозрении на диагноз БА следует задать вопросы:
- Беспокоят ли вас приступы похрипывания в легких?
- Бывает ли покашливание в ночное время?
- Как вы переносите физическую нагрузку?
- Беспокоят ли вас тяжесть за грудиной, покашливание после пребывания в запыленных помещениях, контакта с шерстью животных, в весенне-летний период?
- Заметили ли вы, что чаще болеете дольше двух недель, и заболевание часто сопровождается кашлем и одышкой?
Специфические методы постановки диагноза
1. Оценка функции работы легких и степени возвратимости бронхиальной констрикции
- Спирометрия — это основной и простой метод исследования тяжести и возвратимости обструкции бронхов, применяемый также для последующей оценки течения БА. При проведении ФВД можно выявить тип изменений бронхиального дыхания (обструктивный, рестриктивный, смешанный), оценить тяжесть состояния. Для точной диагностики возвратимости бронхиальной констрикции можно применить пробу с бронхорасширяющими препаратами. Общепринятым положительным тестом считается прирост ОФВ1≥12%. Применяют следующие виды бронходилататоров: β2-агонисты быстрого эффекта (сальбутамол, фенотерол, тербуталин) с контролем ответа в течение 14 минут. Положительный тест свидетельствует об обратимости значений нарушений при БА.[9]
- Пикфлоуметрия. Часто применяется измерение пиковой скорости выдоха с помощью специального простого аппарата — пикфлоуметра. Необходимо объяснить больным, как измерять ПСВ в утренние часы (до пользования лекарственными препаратами); в этом случае измеряем самое минимальное значение ПСВ. Измерение ПСВ необходимо сделать и поздним вечером, это будет самый высокий уровень ПСВ. Изменчивость в течение суток ПСВ называют амплитудой ПСВ. Фиксирование ПСВ следует проводить около 2-3 недель. Данное исследование оценивает ПСВ в домашних и рабочих условиях, что позволяет определить, как влияют факторы внешней обстановки на самочувствие пациента (аллергены, профессиональные факторы, физическая нагрузка, стрессы и другие триггеры).[10]
- Определение гиперреактивности бронхов. Присутствие гиперреактивности бронхиального дерева считается важным критерием для постановки диагноза БА. Самым используемым методом исследования гипервосприимчивости бронхов на данный момент является бронхоконстрикторный тест с биологически активными веществами (метахолином, гистамином), а также физической нагрузкой. Оценка показателей исследования оценивается по изменениям ОФВ1. При уменьшении показателей ОВФ1 более чем на 20% (от первоначальных цифр) тест можно считать положительным.[8]
2. Аллергообследование. Подразумевает проведение аллергопроб на коже, тестов-провокаторов с некоторыми видами аллергенов, лабораторного исследования для выявления специфических IgE-антител. Наиболее распространенными являются кожные пробы, так как это простые методы по технике выполнения, достоверно точные и безопасные для пациентов.
2.1. Существуют следующие виды кожных аллергопроб по технике выполнения:
- скарификационные аллергопробы;
- пробы уколом (prick-test);
- внутрикожные пробы;
- аппликационные пробы
Чтобы проводить кожные пробы, необходимы данные из истории болезни пациента, свидетельствующие за однозначную связь жалоб и контакта с тем аллергеном или их группой в патогенезе болезни, IgE-зависимый тип аллергической реакции.
Кожное тестирование не проводится в случаях:
- обострения аллергического заболевания;
- острых вирусных или бактериальных заболеваний (ОРВИ, назофарингиты, бронхиты и др.);
- тяжелой формы астмы, ее неконтролируемого течения (ОФВ1<70% несмотря на базисную терапию);
- обострения инфекционных заболеваний (туберкулез, сифилис и др.);
- декомпенсированной фазы заболеваний в других органах и системах (сердечно-сосудистой, эндокринной, пищеварительной, мочевыделительной, кровеносной системы и др.);
- аутоиммунных болезней (СКВ, ревматоидный артрит, склеродермия и др.);
- наличия опухолей;
- заболеваний психики;
- беременности и кормления грудью;
- СПИДа;
- трудно проводить кожное аллергообследование детям до 3-х лет, в связи с их беспокойным поведением.[10]
2.2. Провокационный ингаляционный тест. Эксперты Респираторного Общества из Европы рекомендуют проводить данное исследование. Перед исследованием проводят спирометрию, и если уровень ОФВ1 не снижается ниже отметки 70% от нормы, пациент допускается до провокации. Используют небулайзер, с помощью которого можно струей выдавать определенные дозы аллергена, и пациент делает несколько ингаляций с определенными разведениями аллергенов под постоянным контролем врача-аллерголога. После каждой ингаляции оцениваются результаты через 10 мин трижды. Тест расценивается как положительный при уменьшении ОФВ1 на 20% и больше от начальных показателей.
2.3. Методы лабораторной диагностики. Диагностика в лаборатории выступает неосновным методом. Проводится, если необходимо еще одно исследование для подтверждения диагноза. Основными показаниями для назначения лабораторной диагностики являются:
- возраст до 3-х лет;
- в анамнезе тяжелые аллергические реакции на кожное обследование;
- основное заболевание протекает тяжело, практически без периодов ремиссии;
- дифференциальная диагностика между IgE-опосредованными и не-IgE-опосредованными типами аллергических реакций;
- обострение кожных заболеваний или особенности строения кожи;
- требуется постоянный прием антигистаминных препаратов и глюкокортикостероидов;
- поливалентная аллергия;
- при проведении кожного тестирования получают ложные результаты;
- отказ больного от кожных проб;
- результаты кожных проб не совпадают с клиническими данными.
В лабораториях применяют следующие методы определения общего и специфического IgE — радиоизотопный, хемилюминисцентный и иммуноферментный анализы.
Самый новый подход к диагностике аллергических заболеваний на данный момент — это молекулярное аллергообследование. Оно помогает более точно поставить диагноз, рассчитать прогноз течения болезни. Для диагностики важно учитывать следующие нюансы:
- отличие истинной сенсибилизации и перекрестных реакций у больных с полиаллергией (когда имеется широкий спектр сенсибилизации);
- снижение риска тяжелых системных реакций при проведении аллергообследования, что улучшает приверженность пациентов;
- точное определение подтипов аллергенов для проведения аллерген-специфической иммунотерапии (АСИТ);
- наиболее распространена технология чипов Immuna Solid phase Allergen Chip (ISAC). Это самая полноценная платформа, которая включает в себя более 100 аллергенных молекул в одном исследовании.
Лечение бронхиальной астмы
К сожалению, современная медицина не может вылечить больного от бронхиальной астмы, однако все усилия сводятся к созданию терапии с сохранением качества жизни пациента. В идеале при контролируемой БА должны отсутствовать симптомы заболевания, сохраняться нормальными показатели спирометрии, отсутствовать признаки патологических изменений в нижних отделах легких.[1]
Консервативные методы лечения
Фармакотерапию БА можно разделить на 2 группы:
- Препараты ситуационного использования
- Препараты постоянного использования
Препараты для купирования приступов следующие:
- коротко-действующие β-адреномиметики;
- антихолинергические препараты;
- комбинированные препараты;
- теофиллин.
К препаратам для поддерживающей терапии бронхиальной астмы относят:
- ингаляционные и системные глюкокортикостероиды;
- комбинации длительно действующих β2-агонистов и ГКС;
- теофиллины с длительным действием;
- антилейкотриеновые препараты;
- антитела к имммуноглобулину Е.
Для лечения бронхиальной астмы важны как лекарственные препараты, так и способы введения данных веществ в организм и дыхательные пути. Препараты могут назначаться внутрь per os, парентерально, ингаляционно.
Выделяют следующие группы доставки лекарственных препаратов через дыхательные пути:
- аэрозольные ингаляторы;
- порошковые ингаляторы;
- небулайзеры.
Европейские рекомендации по лечению астмы (GINA, 2019)
Европейскими рекомендациями предложен ступенчатый подход к лечению бронхиальной астмы. Выбор ступени зависит от степени выраженности симптомов. Увеличение выраженности при отсутствии контроля или при высоком риске обострений — подъём на ступень вверх.
Снижаться на ступень следует не ранее чем через три месяца стабильного контроля астмы. Снижение должно быть очень плавным — каждые три месяца уменьшать дозировку ингаляционных глюкокортикостероидов (иГКС) не более чем на 50 %.
Монотерапия короткодействующищими β2-агонистами (КДБА), по новым рекомендациям, не рекомендуется даже для устранения симптомов в связи с высоким риском обострений и смерти.
- Для взрослых пациентов старше 18 лет рекомендуется базисная и поддерживающая терапия будесонидом или формотеролом.
- Для пациентов от 12 лет — фиксированная комбинация сальбутамол и бекламетазон дипропионат.
- У детей с 2-х лет — базисная монотерапия антилейкотриеновыми препаратами, до 5 лет — иГКС, предпочтительно через небулайзер.
На второй ступени используют низкие дозы иГКС плюс ДДБА ежедневно. Лечение низкими дозами ингаляционных кортикостероидов (иКС) позволяет избежать обострений, улучшает качество жизни, уменьшает выраженность симптомов.
У взрослых стартовая доза бекламетазона дипропионата составляет 400 мкг, у детей — 200 мкг. Дети, получающие более 400 мкг иГКС, должны наблюдаться у педиатра.
Антилейкотриеновые препараты, как добавление к иГКС, применяются при наличии гиперчувствительности дыхательных путей, вирусозависимой астме и аллергическом рините.
При противопоказаниях к приёму длительно действующих β2-агонистов (ДДБА) следует к иГКС добавить тиотропий бромид. Также его добавляют к комбинации иГКС и ДДБА при частых или тяжёлых обострениях.
При назначении высоких доз иГКС все пациенты, особенно дети, должны наблюдаться у специалиста по тяжёлой бронхиальной астме.
Для улучшения качества жизни, уменьшения выраженности симптомов и частоты обострений назначают омализумаб, меполизумаб, реслизумаб, бенрализумаб, дупиламаб. Назначение препаратов и подбор дозировки проводит врач.
При бронхиальной астме применяется дыхательная гимнастика по Бутейко, но она не уменьшает воспаление. Гимнастика состоит из серии упражнений, направленных на мышечное расслабление и уменьшение частоты дыхания, которое должно стать плавным и медленным, без глубоких и частых вдохов.
Таким образом, по новым рекомендациям следует:
- не использовать монотерапию короткодействующищими β2-агонистами (КДБА);
- взрослым и детям принимать ингаляционные глюкокортикостероиды (иГКС) даже при лёгкой астме — это уменьшает симптомы и обострения.
Коронавирусная инфекция и бронхиальная астма
В связи с новой коронавирусной инфекцией рекомендовано по возможности уменьшить использование спирографии (метод оценки состояния лёгких путем измерения объёма и скорости выдыхаемого воздуха) и сократить лечение небулайзерами, заменив их на спейсеры с маской. По сравнению с небулайзером, спейсером проще пользоваться, он более компактный и эффективный.
Народные способы лечения
Эффективность и безопасность народных методов для лечения бронхиальной астмы не доказана. Важно знать, что препараты нетрадиционной медицины не проходят клинических и фармакологических испытаний, поэтому могут обладать высокой аллергенностью, что особенно опасно при бронхиальной астме.
Прогноз. Профилактика
В современных условиях нет доказательств, что экологические, климатические факторы, нарушения питания могут ухудшать течение БА, и устранение этих триггеров поможет снизить тяжесть заболевания и уменьшить объем фармакотерапии. Требуется проведение дальнейших клинических наблюдений в этом ключе.[7]
Выделяют первичную профилактику. Она включает:
- элиминацию аллергенов во время беременности и в первые годы жизни ребенка (гипоаллергенный быт и гипоаллергенная диета);
- кормление грудью;
- молочные смеси;
- пищевые добавки во время беременности (существует несколько гипотез протективного эффекта рыбьего жира, селена, витамина Е);
- отказ от курения во время беременности.
Вторичная профилактика включает:
- избегать поллютантов (повышение концентраций озона, окислов озона, взвесей частиц, аэрозолей кислот);
- борьба с клещами домашней пыли;
- не заводить домашних животных;
- отказ от курения в семье.
За дополнение статьи благодарим Елену Лобову — врача-пульмонолога, научного редактора портала «ПроБолезни».
Бронхиальная астма (БА) – сложная медицинская, социально-экономическая проблема. До 10% населения планеты страдают различными видами БА. Развивается астма и в детском возрасте (50 %), и у взрослых до 40 лет. На распространенность и тяжесть течения бронхиальной астмы оказывают влияние генетические факторы, климат, экологическая обстановка, питание, эндокринные патологии, иммунодефицитные состояния.
Что такое бронхиальная астма
По определению ВОЗ бронхиальная астма – это полиэтиологическое хроническое воспалительное заболевание, затрагивающее дыхательные пути. Сопровождается периодической одышкой, приступами удушья. Отмечается заложенность в груди, ночной или утренний кашель с свистящими хрипами. Эти проявления связаны с обструкцией (сужением) просвета бронхиального дерева.
Диагностика и обследование при бронхиальной астме
Диагностика и обследование при бронхиальной астме проводится аппаратными методами, лабораторными и инструментальными исследованиями.
Рентгеноскопия и рентгенография на ранних стадиях заболевания неинформативны. При присоединении эмфиземы на рентгенограмме – повышенная воздушность легочной ткани.
Для детального изучения функциональных возможностей лёгких применяются:
- Рентгенокимография. Метод основан на графической регистрации движений легких во время дыхания. Изменения на кимограмме позволяет судить об нарушениях внешнего дыхания.
- Электрокимография – оценивает вентиляционную функцию легких.
- Рентгенокинематография – киносъемка рентгеновского изображения легких
- Пикфлоуметрия – определяет пиковую скорость выдоха (при астме снижается).
- Спирометрия измеряет жизненный объем легких и скорость выдоха.
- Пневмотахография фиксирует объемы вдыхаемого и выдыхаемого воздуха в форсированном режиме, что дает возможность обнаружить бронхиальную обструкцию.
- Бронхоскопию проводят для исключения других причин обструкции бронхов (инородное тело, опухоль), а также для определения клеточного состава жидкости, полученной после промывания бронхов.
Анализы при бронхиальной астме
Анализы при бронхиальной астме проводят как общеклинические, так и специфические для подтверждения диагноза.
Общеклинические анализы:
- Общий анализ крови: для астмы характерна эозинофилия, при инфекционнозависимом варианте – ускоренная СОЭ, лейкоцитоз.
- Биохимия крови: при астме обнаруживается СРБ, увеличение фракций альфа и гамма-глобулинов, повышение активности кислой фосфотазы.
- Общий анализ мочи
- Кал на гельминты и простейшие.
Специальные анализы:
- Микроскопия мокроты бронхов: у больных БА обнаруживаются эозинофилы, макрофаги, нейтрофилы, кристаллы Шарко-Лейдена, спирали Куршмана.
- Бактериологический анализ мокроты на патогенную микрофлору и чувствительность к антибиотикам.
- Определение в сыворотке крови антител к инфекционным агентам (хламидии, грибы и другие)
- Выявление вирусных антигенов в слизистой носоглотки методом ИФА.
- Установление в крови и моче содержание стероидных гормонов.
Бронхиальная астма: симптомы
Характерные симптомы бронхиальной астмы – это приступы удушья или эксприраторная одышка (удлиненный выдох). Отмечается раздувание крыльев носа, постоянный или приступообразный кашель, возбуждение. Сухие свистящие хрипы слышны на расстоянии, в акте дыхания участвует вспомогательная мускулатура грудной клетки.
При тяжелом приступе типична поза больного: он сидит, опираясь руками о колени или кровать
Иногда больной заранее чувствует приближение приступа. За 2-3 дня появляются предвестники в виде раздражительности, беспокойства, слабости, сонливости, апатии. Отмечается покраснение лица, тахикардия, расширение зрачков, тошнота и рвота.
Ночами или ранним утром больного мучают приступы сухого кашля. У больных астмой – кашель непродуктивный, мокрота отходит тяжело, слизь густая белого цвета.
Признаки бронхиальной астмы
Признаки бронхиальной астмы провоцируются наличием причин, вызывающих заболевание.
К ранним факторам относятся:
- Наследственная предрасположенность к аллергиям
- Аллергические симптомы с высыпаниями и зудом с эпизодами отека губ и век.
- Появление заложенности носа, слезотечения весной и летом в сухую погоду.
- Внезапный кашель при контакте с домашними животными, при вдыхании табачного дыма, при выполнении сельскохозяйственных работ.
- После физических нагрузок – слабость, вялость, повышенная усталость.
Главные признаки:
- дыхание затрудненное;
- чувство стеснения в груди;
- одышка без видимой причины;
- приступ резкой нехватки воздуха;
- усиление ночного приступообразного кашля;
- появление свистящих дистанционных хрипов.
- Симптомы проявляется чаще всего ночью, ранним утром и при контакте с провоцирующими факторами.
Приступы бронхиальной астмы
Приступы бронхиальной астмы протекают в легкой, средней и тяжелой форме.
Условно в развитии приступа выделяют 3 периода:
Период предвестников
- Начинается приступ с общего возбуждения, чихания, приступообразного кашля, одышки. Кожа бледная, влажная.
Период разгара
-
Выраженное удушье, затруднен выдох. Больной занимает вынужденное положение (ортопное) – сидя на кровати, наклоняясь вперед, руками опираясь о колени или кровать. Кашель сухой, свистящие хрипы, слышимые на расстоянии, мокрота не отходит. Лицо отечное с синюшным оттенком. Больной беспокоен, с трудом говорит. Пульс слабого наполнения, тахикардия.
Период обратного развития
- Мокрота становится более влажной, начинает отхаркиваться. Дыхание восстанавливается.
При легком приступе – затруднённость дыхания незначительная, движения не ограничены, бледность, цианоз не отмечаются. Характерны – умеренный выраженный удлинённый выдох, небольшие сухие свистящие хрипы. Приступ часто проходит без постороннего вмешательства.
Приступ средней тяжести – сильное удушье, кожа бледная с цианозом покрыта потом. Положение вынужденное – сидя с упором на руки. В дыхании участвует вспомогательная мускулатура. Больной шумно дышит, выдох медленный судорожный.
Тяжёлый приступ сопровождается спазмированием гладких мышц бронхиального дерева и отёком слизистых оболочек. Кашель мучительный сухой, мокрота не отходит. Бледнеют и становятся влажными кожные покровы, грудная клетка раздута (бочкообразная). Учащенное дыхание сменяется редким, с громкими свистящими хрипами и длинным выдохом. При осложненном течении и неэффективности лечения приступ может перейти в астматический статус.
Бронхиальная астма: клинические рекомендации
Клинические рекомендации по бронхиальной астме – научно — практические издания Российского респираторного общества. В сборниках обобщен опыт пульмонологов практиков. Информация рекомендована для применения участковыми терапевтами, врачами общей практики, терапевтами стационаров.
С помощью клинических рекомендаций врач правильно выберет диагностические методы, определит заболевание, с чем связано и назначит соответствующий курс лечения.
В рекомендациях регулярно пополняется раздел, посвящённый новым, улучшенным и безопасным медицинским технологиям, и лекарственным средствам.
Бронхиальная астма, код по МКБ-10
Бронхиальная астма, код по МКБ-10 J45.0 с уточняющими диагноз подрубриками. В Международной классификации болезней 10 пересмотра систематизирована информация о заболеваниях, каждому присвоен собственный код. Единое кодирование облегчает учётность и международную статистику, а также соблюдается принцип конфиденциальности при заполнении документов больного.
J45.0 – Астма с преобладанием аллергического компонента.
Аллергический бронхит; ринит с астмой. Атопическая астма. Экзогенная аллергическая астма. Сенная лихорадка с астмой.
- J 45.1 – Неаллергическая астма идиосинкратического и эндогенного типа.
- J 45.8 – Смешанная астма.
- J 45.9 – Астма неуточненная. Астматический бронхит. Поздно начавшаяся астма.
Помощь при бронхиальной астме
Алгоритм оказания неотложной помощи при приступе бронхиальной астмы:
- Если известен аллерген, постараться прекратить его действие на больного.
- Вызвать скорую помощь.
- Успокоить больного.
- Больному немедленно произвести вдыхание лекарств с помощью дозированного ингалятора: Вентолин, Сальбутамол. Повторять каждые 20-25 минут, но не более 3 раз подряд.
- Обеспечить приток свежего воздуха.
- Расстегнуть воротник рубашки, ослабить брючный ремень.
- Помочь больному принять удобное для него положение.
- Измерять артериальное давление, следить за пульсом.
Профилактика бронхиальной астмы
- Профилактика бронхиальной астмы разделяется первичную и вторичную.
- Первичная профилактика БА начинается еще в антенатальном периоде плода, если у матери или отца ребенка имеются аллергические заболевания.
- Правильное питание беременной,
- Прием лекарств только по назначению врача.
- Здоровый образ жизни: отказ от курения и алкоголя, достаточное нахождение на свежем воздухе, адекватная физическая нагрузка.
- Стараться избегать встречи с потенциальными аллергенами.
- После рождения ребенка: грудное вскармливание, введение прикорма с учетом исключения высокоаллергенных продуктов, закаливание, профилактика инфекционных заболеваний, вакцинация на фоне полного здоровья под прикрытием антигистаминных препаратов.
Вторичная профилактика проводится у больных для предупреждения приступов.
Гипоаллергенный быт с ограничением возможных аллергенов дома.
Помещение, где живет больной бронхиальной астмой, следует освободить от вещей, на которых скапливается пыль: ковры, мягкие игрушки, пледы и тяжелые гардины.
Постельные принадлежности (одеяла, подушки) должны быть только с искусственными наполнителями.
- Книги хранить за стеклянными дверцами в шкафах.
- Ограничить пользование косметикой.
- Нельзя содержать в доме домашних животных.
- Постоянно иметь с собой препарат для снятия приступа.
- Необходимо выполнять специально подобранные физические упражнения, различные варианты дыхательной гимнастики.
- Не заниматься самолечением, не принимать никаких медикаментов без назначения врача.
- Периодические посещения врача-пульмонолога.
- Самоконтроль заболевания с помощью пикфлуометра, который проводит оценку внешнего дыхания.
- При профессиональных вредностях – перемена трудовой деятельности.
Атопическая бронхиальная астма
Атопическая бронхиальная астма – распространенная форма проявления аллергии. Характеризуется хроническим неинфекционно — аллергическим поражением бронхов, слизистая оболочка которых становится гиперчувствительной к аллергенам, в результате чего развиваются приступы удушья с сильным кашлем, затрудненным выдохом и одышкой.
Этот вид астмы часто сочетается с другими аллергическими патологиями – поллинозом, крапивницей.
Провоцирующими факторами, влияющими на развитие болезни, являются неинфекционные экзоаллергены: пищевые, бытовые, пыльцевые и многие другие.
Полное устранение причинного аллергена переводит болезнь в стойкую длительную ремиссию. Атопическая астма передаётся по наследству, причём чаще проявляется у детей.
Степени бронхиальной астмы
Степени тяжести бронхиальной астмы определяются в зависимости от симптоматики и прогрессирующего нарушения внешнего дыхания.
- Интермиттирующая легкая форма. Симптомы проявляются не чаще 1 раза в неделю, а ночные приступы наблюдается максимально дважды в месяц. Обострения носят кратковременный характер: от нескольких часов до нескольких дней. В межприступный период – симптомы отсутствует, функция дыхания не изменена.
- Легкая персистирующа форма. Обострения еженедельные или чаще, нарушают активность и сон. Ночные приступы чаще 2 раз в месяц.
- Персистирующая астма средней тяжести. Приступы ежедневные, ночные – чаще раза в неделю. Нарушены физическая активность и сон. Снижена функция внешнего дыхания.
- Тяжелая персистирующая форма. Симптомы постоянные. Приступы, в том числе и ночные, частые. Физическая активность больного резко снижена, стойкая бессонница.
Бронхиальная астма: классификация
Классификация бронхиальной астмы строится в зависимости от следующих факторов:
Этиологические (причинные):
- Экзогенная.
- Эндогенная.
- Смешанная.
По степени тяжести (частота рецидивов):
- Легкая интермиттирующая (периодическая).
- Персистирующая (постоянная): легкая, средней тяжести, тяжелая.
По уровню контроля (качество и эффективность лечения):
- Хорошо контролируемая – редкие, менее 2 раз в неделю приступы без физических ограничений, при сохранении нормальной легочной функции.
- Частично контролируемая – симптомы появляются более 2 раз в неделю с ночными приступами и снижением активности.
- Неконтролируемая – поддерживающая терапия не помогает, приступы более 3 раз в неделю, со значительным снижением дыхательной функции.
Купирование бронхиальной астмы
Купирование приступов бронхиальной астмы выполняется индивидуально подобранной бронхорасширяющей терапией.
Используют аэрозольные селективные ? 2–адреномиметики в форме дозированных ингаляторов. Производят 2 вдоха спрея, повторное применение не ранее 20 минут. Передозировка приводит к развитию аритмии.
B2 — адреномиметики действуют долгое время, расслабляют гладкую мускулатуру бронхов, улучшают проницаемость сосудов и снимают отёк слизистых. Бронхи очищаются лучше, бронхоспазм блокируется, увеличивается сокращение диафрагмы.
Если приступ после применения препарата- бронходилататора не проходит, следует вызвать скорую помощь.
Осложнения бронхиальной астмы
Осложнения бронхиальной астмы развиваются при длительном течении заболевания, при неадекватной терапии и отражаются на многих системах и органах.
Осложнения в дыхательной системе:
- Астматический статус.
- Дыхательная недостаточность.
- Спонтанный пневмоторакс.
- Ателектаз.
- Эмфизема.
- Пневмосклероз.
- Гиперинфляция легких.
Осложнения на сердечную мышцу
- Развитие «легочного» сердца.
- Артериальная гипертензия.
Желудочно-кишечные осложнения
Патогенное влияние на желудок и печень оказывают лекарственные препараты, применяемые в лечении БА. Под их действием развиваются гастриты и язвы желудка. Иногда наблюдаются желудочные кровотечения.
Осложнения работы мозга
- Гипоксия мозга приводит к расстройству психики.
- Беттолепсия – нарушение сознания на высоте приступа кашля, возможно потеря сознания, судороги, непроизвольное мочеотделение и дефекация.
Другие осложнения
Во время приступа на легкие оказывается значительное давление, у некоторых органов повреждается наружная капсула, возможно внутреннее кровотечение.
Спастический кашель с участием мышц живота вызывает повышение внутрибрюшного давления – недержание кала и мочи.
При слабости мышц тазового дна у женщин во время приступа может произойти выпадение матки.
Кашель при бронхиальной астме
Кашель при бронхиальной астме бывает как сухим, так и влажным с отхождением мокроты. Астматический кашель имеет свои особенности, отличающие его от других видов кашля, сопровождающего различные поражения дыхательной системы. Кашель появляется внезапно при действии внешнего раздражителя – начинается при вдохе, длится по несколько минут с выделением мокроты. Дыхание затруднено. Появляются одышка, удушье. Утренний кашель — с отхождением густой беловатой мокроты.
Характерно для астматического кашля присутствие хрипов и свистов, когда выдыхаемый воздух с трудом выходит из спазмированных бронхов. Астматик вынужден делать глубокие вдохи, что вызывает боль в груди.
Инвалидность при бронхиальной астме
Инвалидность при бронхиальной астме назначается пациентам со стойким длительным тяжёлым (среднетяжелым) нарушением дыхательной функции, что ведет к ухудшению качества жизни.
Направление на комиссию по оформлению инвалидности выписывает терапевт.
Необходимые документы:
- заявление;
- паспорт (свидетельство о рождении для ребёнка до 14 лет);
- согласие больного на обработку документов;
- амбулаторная карта;
- направление на МСЭ;
- полис ОМС;
- выписной эпикриз из стационара и поликлиники;
- данные рентгенографии или флюроографии;
- результаты медицинских обследований.
Члены комиссии руководствуются не только начальным диагнозом, но и степенью контроля астмы, а также оценивают состояние больного в динамике после лечения в стационаре и реабилитационных мероприятий.
Основные критерии тяжести состояния при БА, которые учитываются при назначении инвалидности:
- Срок установления диагноза – более 6 месяцев.
- Степень тяжести астмы – не менее среднетяжелой.
- Астма частично или полностью не контролируется.
- В течение предыдущего года отмечалось 4 и более тяжелых приступов.
- Внеплановая госпитализация.
- Сопутствующие заболевания, негативно влияющие на течение БА.
Инвалидность 1 группы назначается пациентам с тяжелой рецидивирующей астмой, не поддающейся амбулаторному лечению. Больной не способен к самообслуживанию, нуждается в постороннем уходе.
Инвалидность 11 группы – астма тяжелая неконтролируемая, с осложнениями: «легочное» сердце, расстройство кровообращения, диабет.
Инвалидность 111 группы – астма средней тяжести, частично контролируемая. Дыхательная недостаточность от 40-60%. Одышка при физических нагрузках.
Лечение бронхиальной астмы
Лечение бронхиальной астмы – сложный и длительный процесс, включающий медикаментозное лечение с базисной (поддерживающей) и симптоматической (купирующей приступы) терапией, исключение причинных аллергенов, гипоаллергенную диету и общеукрепляющие мероприятия.
К дополнительным методам терапии, значительно улучшающим течение болезни, относят санаторно-курортное лечение (море, горы, соляные пещеры), лечебную физкультуру, массаж, закаливание.
Принципы лечения при рецидивах:
- Кислородотерапия с помощью аппарата кислородного концентратора.
- Назначение препаратов, разжижающих мокроту, облегчающих откашливание.
- Антибиотики широкого спектра действия.
- Применение бронхолитических средств.
- При необходимости назначение механического дренажа бронхов катетером.
- Использование кортикостероидных гормонов.
- Санация хронических инфекционных очагов (синусит, тонзиллит).
- Занятия ЛФК, психотерапия, применение транквилизаторов.
- Физиотерапия.
Ингаляции при бронхиальной астме
Ингаляции при бронхиальной астме – это быстрый и действенный способ купирования приступов удушья. По сравнению с таблетками и инъекциями – результат мгновенный. Лучшим аппаратом для проведения ингаляций является небулайзер, который превращает лекарственный раствор в аэрозоль. В таком распыленном состоянии лекарство легко попадает в бронхи, снимает спазм гладкой мускулатуры, восстанавливает их проходимость, тем самым снимает симптомы астмы.
Противопоказания:
- высокая температура;
- частые обострения, когда приступы повторяются больше 2-х раз за неделю;
- повышенное давление;
- опасность лёгочных и носовых кровотечений;
- осложнения со стороны миокарда;
- гнойный процесс в лёгких.
Таблетки от бронхиальной астмы
Таблетки от бронхиальной астмы делятся на:
- Базисные – средства, предотвращающие развитие обострений.
- Симптоматические, снимающие острые приступы астмы.
Базисные препараты:
- Бронходилататоры длительного действия снимают спазмы, облегчают дыхательный процесс.
- Кромоны – стабилизаторы мембран тучных клеток снимают отек слизистой бронхов и препятствуют повышению тонуса гладких мышц.
- Гормональные средства – системные глюкокортикоиды. Оказывают противовоспалительный и антигистаминный эффект, снимают аллергический отёк слизистых оболочек в бронхах.
Симптоматические средства:
- М-холинолитики короткого действия купируют приступ, расширяя дыхательные пути, давая возможность свободно поступать воздуху, выводят слизь.
- Ингаляционные глюкокортикоиды.
- Антилейкотриеновые противоастматические препараты обладают противовоспалительным и антигистаминным свойством.
- Муколитики разжижают густой бронхиальный секрет.
- Антибиотики назначаются при присоединении бактериальной инфекции.
Дыхательная гимнастика
Дыхательная гимнастика при бронхиальной астме дополняет терапию, но не заменяет лечение медикаментами. Упражнения желательно выполнять утром и вечером. В первое время делать по 8 повторений, постепенно доводя до 16.
Противопоказания к занятиям:
- Во время сильного кашля
- После приступа
- При присоединении инфекции дыхательных путей
- В жаркую сухую погоду
- При плохом самочувствии
- В душной, непроветренной комнате
Лёжа, после сна
На выдохе, сгибая ноги в коленях, подтягивать их к груди.
Сидя
- Вдохнуть ртом, а выдох делать попеременно одной ноздрёй, зажимая другую.
- Зажать одну ноздрю и глубоко вдохнуть. Затем нужно закрыть другую ноздрю и сделать длинный выдох.
- Вдохнуть носом, выдохнуть медленно через губы, вытянутые трубочкой.
- Спина ровная, руки на коленях. Глубокий вдох носом и, выпрямляя руки как крылья, выдохнуть, поднимая согнутую ногу.
- Резкий вдох, задержка на 3-4 сек. и выдох с произношением звука «з». В следующем подходе «ш».
- Каждый день надувать воздушные шарики.
- Вдыхать через коктейльную соломинку, выдыхать через неё же в сосуд с водой.
Стоя
- Глубокий вдох носом, надувая живот. Резкий выдох ртом, втягивая живот. Руки на поясе.
- «Рубим дрова». Подняться на носочки, руки соединить вверху. С резким выдохом наклониться, имитируя удар топором по чурке.
- Положение рук на нижней части груди. Медленно выдыхая тянуть «р», «пфф», «брррох», «дррох», «бррх», надавливая на грудную клетку.
- Спокойный глубокий вдох, поднимая плечи. Выдох так же медленно, с опусканием плеч и произношением «кха».
- «Oбнимашки». Стоя на носках, с вдохом наклониться вперёд и выпрямить руки в стороны. Выдыхая, обнять себя за плечи, скрещивая резко руки перед собой. После касания лопаток, развести руки и, продолжая выдох, обнять плечи ещё раз. Затем вдохнуть и выпрямиться.
Упражнения при бронхиальной астме
Упражнения при бронхиальной астме являются обязательным этапом в комплексном лечении. Они восстанавливают дыхательные функции, облегчают кашель, укрепляют организм, сокращают число приступов.
Занятия проводятся трижды в неделе по полчаса. В подходе 5-6 повторений с доведением до 8. Обязателен доступ свежего воздуха.
На первых трёх занятиях выполняется вводный комплекс:
- Сидя, вдох через нос, выдох ртом.
- Сидя, медленный вдох. На счет 1-2 – поднять руку и задержать дыхание, 3 – выдох, 4 – опустить руку.
- Сидя на краю, руки на коленях. Сгибание и разгибание кистей и стоп.
- Сидя, опереться спиной о спинку стула. Глубоко вдохнуть, затем выдохнуть и задержать дыхание на 2-3 сек.
- Во время кашля, нажимать на грудную клетку.
- Стоя, руки внизу. Поднимая плечи – вдох, опуская – выдох.
Постоянный комплекс
- Дышать 40 сек, постепенно удлиняя выдох.
- Стоя. Вдох – сжать кулаки, поднять кисти к плечам – выдох.
- Вдохнуть. Подтягивая согнутую ногу к животу – выдох.
- Руки вперёд, ладонями кверху. Отводя одну руку в сторону, поворот за рукой– вдох. Обратно – выдох.
- Сидя, спина прямая. Наклоны в стороны, выдыхая, рука скользит по ножке стула.
- Встать, ноги расставить, убрать руки на пояс. Сделать вдох, на выдохе пытаться свести локти.
- Стоя – вдох. Садясь на стул – выдох.
- Встать в стойку, ноги расставлены, руки на бёдра. На счет 1 – вдох, на 2 – с наклоном вперёд выдох.
- Лёжа. При вдохе поднять руку, на выдохе опустить. Затем другой рукой.
- То же самое проделать ногами.
Вопрос-ответ
Бронхиальная астма: можно ли заниматься спортом?
Профессиональный спорт с его значительными физическими нагрузками при любой форме астмы противопоказан. Но дозированные тренировки при хорошем самочувствии и отсутствии частых приступов вполне допустимы. Не рекомендованы зимние виды спорта, бег, а также спортивные занятия, где требуется задержка дыхания.
Бронхиальная астма передается по наследству?
Передается по наследству не само заболевание, а предрасположенность к нему. Для того, чтобы заболевание реализовалось, необходимо сочетание наследственности и патогенное воздействие внешних факторов.
Бронхиальная астма: можно ли вылечить полностью?
Бронхиальная астма – хроническое заболевание, которое, к сожалению, нельзя вылечить полностью. Основной задачей терапии является достижение длительных ремиссий, снижение числа обострений и предупреждение осложнений.
Бронхиальная астма: можно ли получить инвалидность?
Инвалидность назначается больным астмой со среднетяжелой и тяжелой формой заболевания, с дыхательной недостаточностью, при формировании осложнений.
Берут ли в армию с бронхиальной астмой?
Заболевание астмой — это освобождение от службы в армии при предъявлении медицинских документов («Расписание болезней», пункт «в» ст. 52). Если соответствующих справок, подтверждающих диагноз нет, призывника направляют на обследования, а по результатам его комиссия решает вопрос о возможности призыва юноши в армию.
Итоги
Бронхиальная астма – тяжелое хроническое заболевание, которое на данном этапе развития медицинской науки, невозможно вылечить. Но астма – болезнь, которую можно контролировать, что позволяет поддерживать длительные ремиссии, а человек получает возможность жить полноценной жизнью, правда с некоторыми ограничениями.