Утратил силу — Архив
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2013
Категории МКБ:
Инсулинзависимый сахарный диабет (E10)
Разделы медицины:
Эндокринология
Общая информация
Краткое описание
Утвержден протоколом заседания
Экспертной комиссии по вопросам развития здравоохранения МЗ РК
№23 от 12.12.2013
Сахарный диабет (СД) – это группа метаболических (обменных) заболеваний, характеризующихся хронической гипергликемией, которая является результатом нарушения секреции инсулина, действия инсулина или обоих этих факторов. Хроническая гипергликемия при СД сопровождается повреждением, дисфункцией и недостаточностью различных органов, особенно глаз, почек, нервов, сердца и кровеносных сосудов (ВОЗ, 1999, 2006 с дополнениями). Дедов И.И., Шестакова М.В. Алгоритмы специализированной медицинской помощи больным сахарным диабетом.-М.,2011.
Название протокола: Диабет сахарный I и II типа
Код протокола:
Код(ы) МКБ-10:
E 10, E 11
Сокращения, используемые в протоколе:
СД 2 –сахарный диабет 2 типа,
СД 1 – сахарный диабет 1 тип
HbAlc – гликозилированный (гликированный) гемоглобин
ИР – инсулинорезистентность
НТГ – нарушенная толерантность к глюкозе
НГН – нарушенная гликемия натощак
ССТ – сахароснижающая терапия
МАУ – микроальбуминурия
РАЭ – Российская Ассоциация Эндокринологов
РОО АВЭК – Ассоциация врачей-эндокринологов Казахстана
ADA-Американская Диабетическая Ассоциация
AACE/ACE –Американская Ассоциация Клинических Эндокринологов и Американский Колледж Эндокринологии
EASD- Европейская Ассоциация по изучению диабета
IDF- Международная Диабетическая Федерация.
Дата разработки протокола: 23.04.2013
Категория пациентов:
Пользователи протокола: врачи-эндокринологи, терапевты, врачи общей практики
Указание на отсутствие конфликта интересов: нет
Облачная МИС «МедЭлемент»
Облачная МИС «МедЭлемент»

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
Классификация
Клиническая классификация
— СД 1 типа (СД 1; иммуноопосредованный, идиопатический);
— СД 2 типа (с преимущественной инсулинорезистентностью (ИР) и относительной инсулиновой недостаточностью или преимущественным нарушением секреции инсулина с ИР или без нее);
-другие спецефические типы СД (генетические дефекты функции В-клеток, генетические дефекты действия инсулина, заболевания экзокринной части поджелудочной железы и др.);
-гестационный СД (возникает во время беременности, включает нарушенную толерантность к глюкозе и СД).
Диагностика
Перечень основных и дополнительных диагностических мероприятий
До плановой госпитализации: ОАК, ОАМ, кровь на микрореакцию, б/хим. Ан. Крови, ЭКГ, флюорография.
Определение глюкозы крови:
-натощак — означает уровень глюкозы утром, после предварительного голодания в течение не менее 8 часов и не более 14 часов.
-случайное — означает уровень глюкозы в любое время суток вне зависимости от времени приема пищи. ПГТТ- пероральный глюкозотолерантный тест. Проводится в случае сомнительных значений гликемии для уточнения диагноза.
Правила проведения ПГТТ:
Тесту должно предшествовать ночное голодание в течение минимум 8 часов. После забора крови натощак испытуемый должен не более чем за 5 мин выпить 75 г безводной глюкозы, растворенной в 250-300 мл воды. Через 2 часа осуществляется повторный забор крови.
ПГТТ не проводится:
— на фоне острого заболевания
-на фоне кратковременного приема препаратов, повышающих уровень гликемии (глюкокортикоиды, тиреоидные гормоны, тиазиды, бета-адреноблокаторы и др.)
ДИАГНОСТИКА САХАРНОГО ДИАБЕТА
Диагностические критерии сахарного диабета и других нарушений гликемии
(ВОЗ, 1999-2006)
| Время определения | Концентрация глюкозы, ммоль/л | |
| Цельная капиллярная кровь | Венозная плазма | |
| НОРМА | ||
|
Натощак и через 2 часа после ПГТТ |
< 5,6 | < 6,1 |
| < 7,8 | < 7,8 | |
| Сахарный диабет | ||
|
Натощак Или Через 2 часа после ПГТТ Или Случайное определение |
≥ 6,1
|
≥ 7,0
|
| Нарушенная толерантность к глюкозе | ||
|
Натощак И Через 2 часа после ПГТТ |
< 6,1
|
< 7,0
|
| Нарушенная гликемия натощак | ||
|
Натощак И Через 2 часа после ПГТТ |
≥ 5,6 и < 6,1
|
≥ 6,1 и < 7,0
|
| Гестационный сахарный диабет | ||
|
Натощак Или Через 2 часа после ПГТТ Или Случайное определение |
≥ 6,1 | ≥ 7,0 |
|
≥ 7,8 |
≥ 7,8 |
|
|
≥ 11,1 |
≥ 11,1 |
Диагностические критерии HbAlc – как диагностический критерий СД:
В 2011 году ВОЗ одобрила возможность использования HbAlc для диагностики СД. В качестве диагностического критерия СД выбран уровень HbAlc ≥ 6,5%. Нормальным считается уровень HbAlc до 6,0%, при условии, что его определение произведено методом National Glicohemoglobin Standardization Program (NGSP), по стандартизованным Diabetes Control and Complications Trial (DCCT). Показатель HbAlc в пределах 5,7-6,4% свидетельствует о наличии НТГ или НГН.
Терапевтические цели при сахарном диабете 1 и 2 типа
Показатели контроля углеводного обмена
(индивидуальные цели лечения)
Выбор индивидуальных целей лечения зависит от возраста пациента, ожидаемой продолжительности жизни, наличия тяжелых осложнений и риска тяжелой гипогликемии.
Алгоритм индивидуализированного выбора целей терапии по HbAlc
| ВОЗРАСТ | |||
| молодой | средний | Пожилой и/ или ОПЖ 5 лет | |
| Нет осложнений и/или риска тяжелой гипогликемии |
< 6,5% |
<7,0% |
<7,5% |
| Есть тяжелые осложнений и/или риск тяжелой гипогликемии |
<7,0% |
<7,5% |
<8,0% |
ОПЖ – ожидаемая продолжительность жизни.
Данным целевым уровням HbAlc будут соответствовать следующие целевые значения пре- и постпрандиального уровня глюкозы плазмы
| HbAlc** |
Глюкоза плазмы Натощак/ перед едой, ммоль/л |
Глюкоза плазмы Через 2 часа после еды, ммоль/л |
| < 6,5 | < 6,5 | < 8,0 |
| < 7,0 | < 7,0 | < 9,0 |
| < 7,5 | < 7,5 | < 10,0 |
| < 8,0 | < 8,0 | < 11,0 |
* Данные целевые значения не относятся к детям, подросткам и беременным женщинам. Целевые значения гликемического контроля для этих категорий больных рассмотрены в соответствующих разделах.
**нормальный уровень в соответствии со стандартами DCCT: до 6%.
Показатели контроля липидного обмена
| Показатели | Целевые значения, ммоль/л* | |
| мужчины | женщины | |
| Общий холестерин | < 4,5 | |
| Холестерин ЛНП | < 2,6** | |
| Холестерин ЛВП | > 1,0 | >1,2 |
| триглицериды | <1,7 |
Перевод из моль/л в мг/дл:
Общий холестерин, холестерин ЛНП, холестерин ЛВП: ммоль/л×38,6=мг/дл
Триглицериды: ммоль/л×88,5=мг/дл
**< 1,8 – для лиц с сердечно-сосудистыми заболеваниями.
Показатели контроля артериального давления
| показатель | целевые значения |
| Систолическое АД | ≤ 130 |
| Диастолическое АД | ≤ 80 |
Жалобы и анамнез
СД 1 типа: имеет яркое манифестное начало: жажда, полиурия, снижение веса, слабость и т.д. Этот тип диабета более характерен для лиц молодого возраста, в т.ч. детей. Однако, он может проявиться впервые в более старшем возрасте, в том числе у пожилых. Это так называемый LADA – диабет (медленно-прогрессирующий СД 1).
СД 2 типа: симптомы неспецефичны и могут встречаться также при многих других заболеваниях: слабость, недомогание, снижение работоспособности, апатия. СД 2 обычно наблюдается у взрослых людей. Однако в последние годы отмечено учащение случаев заболевания у детей.
Для выявления пациентов, возможно имеющих диабет или предиабет, проводится скрининг.
В настоящее время скринингу придается значение для диагностики только СД 2. Скрининг же для СД 1 не рекомендуется, поскольку:
— возможности оценки иммунных маркеров ограничены
-методы оценки их не стандартизированы
-нет консенсуса в вопросе о тактике в случае положительного результата теста на иммунные маркеры
-частота СД 1 низкая
-острое начало заболевания в большинстве случаев позволяет быстро установить диагноз
Физикальное обследование
Методы скрининга СД 2
Скрининг начинается с определения гликемии натощак. В случае обнаружения нормогликемии или нарушения гликемии натощак (НГН) – больше 5,5 но меньше 6,1 ммоль/л по капиллярной крови и больше 6,1, но меньше 7,0 ммоль/л по венозной плазме назначается проведение перорального глюкозотолерантного теста (ПГТТ).
ПГТТ- позволяет выявить лиц с НТГ.
Показания к проведению скрининга
Скринингу подлежат все лица в возрасте старше 45 лет, особенно имеющие один из нижеперечисленных факторов риска:
-ожирение (ИМТ больше или равно 25 кг/м 2
-малоподвижный образ жизни
-родственники 1-й линии родства, страдающие сахарным диабетом
-женщины, имеющие в анамнезе роды крупным плодом или установленный гестационный диабет
-гипертензия (140/90 мм рт ст)
— уровень ЛПВП 0,9 ммоль/л (или 35 мг/дл) и/или уровень триглицеридов 2,2 ммоль/л (200 мг /дл)
-наличие предшествующих нарушенной толерантности к глюкозе или нарушенной гликемии натощак
— случаи кардиоваскулярных расстройств
-симптомы подозрения на диабет
-синдром поликистозных яичников
*Если тест нормальный, необходимо повторять его каждые 3 года.
Скринингу подлежат лица моложе 45 лет, которые имеют избыточную массу тела и/или другой фактор риска диабета:
— малоподвижный образ жизни
-родственники 1-й линии, страдающие сахарным диабетом
-женщины, имеющие в анамнезе роды крупным плодом или установленный гестационный диабет
-гиперлипидемия или гипертензия
*Если тест нормальный, необходимо повторять его каждые 3 года.
Скрининг проводится у всех беременных обычно между 24-28 неделями гестации.
Женщины с выявленным гестационным диабетом через 6-12 недель после родов должны быть обследованы на наличие диабета/предиабета.
Проведению скрининга также подлежат дети с 10 лет или в начале пубертата, если имеется избыточная масса тела и другой фактор риска диабета:
-родственники 1-й линии, страдающие сахарным диабетом
-этнические популяции с высоким риском сахарного диабета
-состояния, связанные с инсулинорезистентностью
-дети от матерей с диабетом или гестационным диабетом
*Если тест нормальный, необходимо повторять его каждые 3 года.
Лабораторные исследования
Мониторинг больных СД 1 типа без осложнений
| показатель | Частота обследования |
| Самоконтроль гликемии | Ежедневно в дебюте заболевания и при титровании доз инсулина |
| HbAlc | 1 раз в 3 месяца |
| Биохимический анализ крови (общий белок, холестерин, ХС ЛПНП, ХС ЛПВП, ТГ, билирубин, креатинин, мочевина, К, Са, Na | 1 раз в год при отсутствии изменений |
| Общий анализ крови | 1 раз в год |
| Общий анализ мочи | 1 раз в год |
| Микроальбуминурия | 1 раз в год через 5 лет от момента диагностики диабета |
| Контроль АД | При каждом посещении врача |
| Осмотр ног | При каждом посещении врача |
| Оценка чувствительности стоп | При каждом посещении врача |
Мониторинг больных СД 2 типа без осложнений
| Показатель | Частота обследования |
| Самоконтроль гликемии |
Ежедневно в дебюте заболевания и при декомпенсации несколько раз в день. В зависимости от вида ССТ – не менее 1 раза в сутки в разное время + гликемический профиль 1 раз в неделю |
| HbAlc | 1 раз в 3 месяца |
| Биохимический анализ крови (общий белок, холестерин, ХС ЛПНП, ХС ЛПВП, ТГ, билирубин, креатинин, мочевина, К, Са, Na | Не менее 1 раза в год |
| Общий анализ крови | 1 раз в год |
| Общий анализ мочи | 1 раз в год |
| Микроальбуминурия | 2 раза в год |
| Контроль АД | При каждом посещении врача. При наличии АГ –самоконтроль АД |
| Осмотр ног | При каждом посещении врача |
| Оценка чувствительности стоп | При каждом посещении врача |
| Осмотр мест инъекций инсулина | Не реже 1 раза в 6 мес. |
Инструментальные исследования
Мониторинг больных СД 1 типа без осложнений
| Показатель | Частота обследования |
| ЭКГ | 1 раз в год |
| Оценка чувствительности ног | Не реже 1 раза в год |
| Ренгенография органов грудной клетки | 1 раз в год |
Мониторинг больных СД 2 типа без осложнений
| Показатель | Частота обследования |
| ЭКГ | 1 раз в год |
| ЭКГ (с нагрузочными тестами при наличии 2 факторов риска) | 1 раз в год |
| Рентгенография грудной клетки | 1 раз в год |
Показания для консультации специалистов
Мониторинг больных СД 1 типа без осложнений
| Показатель | Частота обследования |
| Консультация офтальмолога (прямая офтальмоскопия с широким зрачком) | 1 раз в год с момента диагностики диабета, по показаниям чаще |
| Консультация невропатолога | 1 раз в год |
| Консультация нефролога | По показаниям |
Мониторинг больных СД 2 типа без осложнений
| Показатель | Частота обследования |
| Консультация кардиолога | 1 раз в год |
| Консультация офтальмолога (офтальмоскопия с широким зрачком) | 1 раз в год, по показаниям чаще |
| Консультация невролога | По показаниям |
При появлении признаков хронических осложнений СД, присоединении сопутствующих заболеваний, появлении дополнительных факторов риска вопрос о частоте обследований решается индивидуально.
Дифференциальный диагноз
Дифференциальный диагноз
Определение типа сахарного диабета
| Молодой возраст, острое начало (жажда, полиурия, похудание, наличие ацетона в моче) | Ожирение, АГ, малоподвижный образ жизни, наличие СД у ближайших родственников |
| Вероятно СД 1 типа | Вероятно СД 2 типа |
| Низкий уровень ИРИ, С-пептида, высокий титр спецефических антител:GAD, IA-2 | Нормальный, повышенный или незначительно сниженный уровень ИРИ, С-пептида в крови, отсутствие спецефических антител:GAD, IA-2 |
| СД 1 типа | СД 2 типа |
| Принципы терапии | |
| Планирование питания | Диета +медикаментозная терапия |
| Пожизненная заместительная терапия инсулином по базис-болюсной схеме | Коррекция ССТ под контролем HbAlc |
| под контролем гликемии и HbAlc | Контроль АД |
| Контроль АД, МАУ | Контроль липидограммы |
| Физические нагрузки | Физические нагрузки, обучение, самоконтроль |
| Самоконтроль |
Лечение
Цели лечения:
Целевые уровни гликемии при сахарном диабете 1 типа у взрослых
(ADA, 2008; АВЭК, 2011)
| Показатель | Цели | |
| HbAlc, % | < 7,0 | |
|
Глюкоза крови, ммоль/л |
натощак | 3,9-7,2 |
| Через 2 часа после еды | < 10,0 | |
| Перед сном | 6,0-7,5 |
Целевые уровни гликемии при СД 2 типа
| Концентрация глюкозы, моль/л | ||
| Капиллярная кровь | Венозная плазма | |
| натощак | ≤ 5,5 | ≤ 6,1 |
| Через 2 часа после приема пищи | ≤ 7,8 | ≤ 7,8 |
Цели контроля липидного обмена при СД 2
| Общий холестерин, ммоль/л | < 4,5 |
| Холестерин ЛНП, ммоль/л | < 2,6 |
| Холестерин ЛВП, ммоль/л | > 1,0 |
| Триглицериды, ммоль/л | < 1,7 |
| ИМТ | М 20-25 |
| Ж 19-24 | |
| АД, мм ртст | < 130/80 |
Тактика лечения:
Лечение СД 1 типа
-инсулинотерапия
-обучение и самоконтроль
Питание и физическая активность учитываются лишь для коррекции дозы инсулина.
Лечение СД 2 типа
-диетотерапия
-физическая активность
-сахароснижающие препараты
-обучение и самоконтроль
Немедикаментозное лечение
Общее потребление углеводов при СД 1 типа не должно отличаться от такового у здорового человека. Необходима оценка усваиваемых углеводов по системе хлебных единиц (ХЕ) для коррекции дозы инсулина перед едой.
Физическая активность (ФА) повышает качество жизни, но не является методом сахароснижающей терапии при СД 1 типа.
Диетотерапия – необходимая составная часть лечения СД 2 типа при любом варианте ССТ.
Регулярная ФА при СД 2 типа улучшает компенсацию углеводного обмена, помогает снизить и поддержать массу тела, уменьшить ИР и степень абдоминального ожирения, способствует снижению гипертриглицеридемии, повышению сердечно-сосудистой тренированности.
ФА подбирается индивидуально, с учетом возраста больного, осложнений СД, сопутствующих заболеваний, а также переносимости.
Рекомендуются аэробные физические упражнения продолжительностью 30-60 минут, предпочтительно ежедневно, но не менее 3 раз в неделю.
Противопоказания и меры предосторожности – в целом такие же, как для ФА при СД 1 типа и определяются наличием осложнений СД и сопутствующих заболеваний.
Дополнительные факторы, ограничивающие ФА при СД 2 типа: ИБС, болезни органов дыхания, суставов и др.
У больных СД 2 типа, получающих инсулин или пероральные сахароснижающие препараты, стимулирующие секрецию инсулина, ФА может вызвать гипогликемию.
Медикаментозное лечение
Препараты инсулина, рекомендуемые к применению у больных сахарным диабетом 1 типа
|
Характеристика Препаратов инсулина |
Торговые Наименования, зарегистрированные в РК |
Начало действия через, мин | Пик действия через, час | Длительность действия, час |
|
Ультракороткого Действия (аналоги инсулина человека |
Хумалог (лизпро), Новорапид (аспарт) Апидра (глулизин) |
0-15 |
0,5-1 |
3-4 |
| Короткого действия |
Актрапид НМ Хумулин R Инсуман рапид Хумодар Р |
30 |
1-3 |
6-8 |
| Длительный беспикового действия |
Лантус (гларгин) Левемир (детемир) |
Плавный без пиков профиль действия в течение суток | ||
|
Средней продолжительности действия |
протафан | 90 | 4-6 | 12-14 |
| Хумулин NPH | 60 | 4-8 | 18-20 | |
| Инсуман базал | 60 | 3-4 | 18-20 | |
| Хумодар Б | 120 | 6-10 | до 24 | |
| Смеси инсулинов короткого и среднего действия |
Микстард НМ 30 Хумулин М3 |
Такие же как у инсулинов короткого действия и НПХ- инсулинов, т.е. в смеси они действуют раздельно | ||
| Смеси чистых и протаминированных ультракоротких аналогов инсулина |
Хумалог Микс 25 Новомикс 30 |
Компоненты смеси действуют раздельно |
Устройства для введения инсулина
| Инсулиновые шприцы | 100 ЕД/мл |
| Инсулиновые шприц-ручки |
С шагом дозы 1 или 0,5 ЕД Готовые к употреблению (предзаполненные инсулином) или со смешанными инсулиновыми картриджами |
| Инсулиновые помпы (носимые дозаторы инсулина) | Устройства для постоянной подкожной инфузии инсулина, в том числе с постоянным мониторированием уровня глюкозы |
Пероральные сахароснижающие препараты
АЛГОРИТМ ЛЕЧЕНИЯ СД 2 ТИПА
(Консенсус АВЭК, 2011)
| 1 шаг | 2 шаг | 3 шаг | |
| Изменение образа жизни | |||
| HbAlc 6,5-7,5 % | МФ, иДПП-4, агонисты ГПП-1, альтернатива: СМ, глиниды, ТЗД, ингибиторы α-глюкозидазы | МФ+иДПП-4, МФ +агонист ГПП-1, МФ+СМ, МФ+глиниды илиМФ + ингибиторы α-глюкозидазы | 3-й ПСП или инсулин |
| HbAlc 7,6-9,0 % | МФ+иДПП-4, МФ+агонист ГПП-1 или МФ+СМ(глиниды) | Комбинация трех препаратов, в том числе инсулин. При отсутствии п/пок МФ | Инициация или интенсификация инсулинотерапии |
| HbAlc ≥ 9,0 % | Инсулин как в монотерапии, так и в сочетании с ПСП (МФ, СМ, иДПП-4), а также инсулиновые смеси | Оптимизация и/или интенсификация инсулинотерапии | Оптимизация и/или интенсификация инсулинотерапии |
Характеристика сахароснижающих препаратов
| Группы препаратов | Форма выпуска, доза | преимущества | недостатки |
| метформин | Табл-500 мг, 850 мг, 1000 мг |
-низкий риск гипогликемии -не влияет на массу тела -в комбинации СМ, иДПП-4, недорогой |
Гастроинтестинальные эффекты, редко лактоацидоз |
|
Тиозолидиндионы -пиоглитазон |
Табл- 15 мг, 30 мг |
-Улучшение липидного спектра -протективный эффект в отношении β-клеток |
Прибавка массы тела, периферические отеки, дорогой |
|
Препараты сульфонил мочевины (СМ) Гликлазид МВ Глибенкламид Глимепирид |
|
-Быстрый эффект, снижают риск микрососудистых осложнений, недорогие | -риск гипогликемии, нет однозначных данных по сердечно-сосудистой безопасности |
|
Глиниды -репаглинид натеглинид |
2 мг | -быстрое начало действия, при нерегулярном режиме питания | Прибавка массы тела, риск гипогликемии, дорогие |
|
Ингибиторы α-глюкозидазы -акарбоза |
50 мг, 100 мг |
Не влияет на массу тела | Желудочно-кишечный дискомфорт, прием 3 раза в сутки |
| Ингибиторы ДПП-4 |
50 мг; 100 мг |
Глюкозозависимый эффект | Дорогие, отдаленная безопасность не изучена |
|
Агонисты рецепторов ГПП-1 -Эксенатид -лираглутид |
|
Уменьшают массу тела | Ежедневные инъекции, гастроинтестинальные эффекты |
другие виды лечения
хирургическое вмешательство
дальнейшее ведение
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе.
Госпитализация
Показания для госпитализации
Плановая: декомпенсация сахарного диабета. Экстренная: диабетические прекомы, диабетические комы.
Информация
Источники и литература
-
Протоколы заседаний Экспертной комиссии по вопросам развития здравоохранения МЗ РК, 2013
- Список использованной литературы
1) Базарбекова Р.Б., Зельцер М.Е., Абубакирова Ш.С. Консенсус по диагностике и лечению сахарного диабета. Алматы 2011-36 стр.
2) Дедов И.И., Шестакова М.В., Аметов А.С., Анциферов М.Б., Галстян Г.Р., Майоров А.Ю., Мкртумян А.М., Петунина Н.А., Сухарева О.Ю.
Проект «Консенсус совета экспертов Российской ассоциации эндокринологов (РАЭ) по инициации и интенсификации сахароснижающей терапии СД 2 типа». Сахарный диабет. 2011; №1:95-105.
3) Алгоритмы специализированной медицинской помощи больным сахарным диабетом. Под ред. И.И. Дедова, М.В. Шестаковой. 4-й выпуск. М., 2009.
4) Алгоритмы специализированной медицинской помощи больным сахарным диабетом. Под ред. И.И. Дедова, М.В. Шестаковой. 5-й выпуск. М., 2011.
5) American Diabetes Assotiation. Standards of medical care in diabetes-2011. Diabetes Care, 2011; 34(1): S11-S61.
6) International Diabetes Federation. Diabetes Atlas, 5th edition, Brussels, 2011.
7) World Health Organization. Definition, Diagnosis, and Classification of Diabetes Mellitus and its Complicatios: Report of a WHO consultation. Part 1: Diagnosis and Classification of Diabetes Mellitus. Geneva, World Health Organization, 1999 (WHO/NCD/NCS/99.2).
World Health Organization. Use of Glycated Haemoglobin (HbAlc) in the Diagnosis of Diabetes Mellitus. Abbreviated Report of a WHO Consultation. World Health Organization, 2011 (WHO/NMH/CHP/CPM/11.1).
- Список использованной литературы
Информация
Список разработчиков протокола с указание квалификационных данных:
1.Туксаитова Гульмира Бузаубаевна, к.м.н, врач высшей категории, кафедра эндокринологии факультета НПР и ДО, МУ «Астана»
Рецензенты: Таубалдиева Ж.С. к.м.н. Руководитель отдела трансплантологии и эндокринологии при
Национальном научном медицинском центре
Указание условий пересмотра протокола: через 5- лет
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники. Стандарты лечения
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Внимание!
Если вы не являетесь медицинским специалистом:
-
Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
-
Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
-
Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
-
Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
-
Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
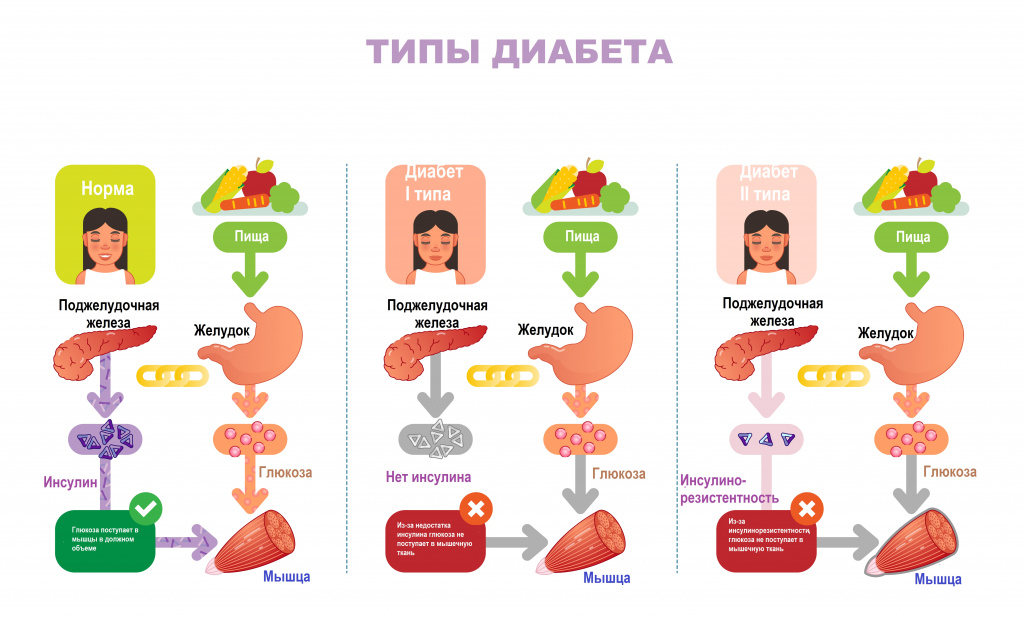
Сахарный диабет: причины появления, симптомы, диагностика и способы лечения.
«>
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Сахарный диабет: причины появления, симптомы, диагностика и способы лечения.
Определение
Сахарный диабет (СД) – группа хронических эндокринных патологий, связанных с нарушением усвоения глюкозы, возникающих в результате абсолютной или относительной инсулиновой недостаточности.
Основное его клиническое проявление – длительная гипергликемия вследствие нарушения метаболизма глюкозы в организме.
Согласно научным исследованиям, распространенность СД растет повсеместно. Статистика ВОЗ показывает, что в 2014 году 422 миллиона взрослого населения планеты страдало этим заболеванием, причем рост заболеваемости фиксировался из года в год. Количество недиагностированных случаев СД составляет около 50% от числа официально зарегистрированных. По документам ВОЗ болезнь у большинства людей диагностируется лишь тогда, когда возникают осложнения. Глобальная распространенность диабета среди людей старше 18 лет возросла с 4,7% в 1980 году до 8,5% в 2014 году. Врачи предполагают, что в течение следующих 20 лет количество людей с диабетом увеличится почти в два раза.
Причины появления сахарного диабета
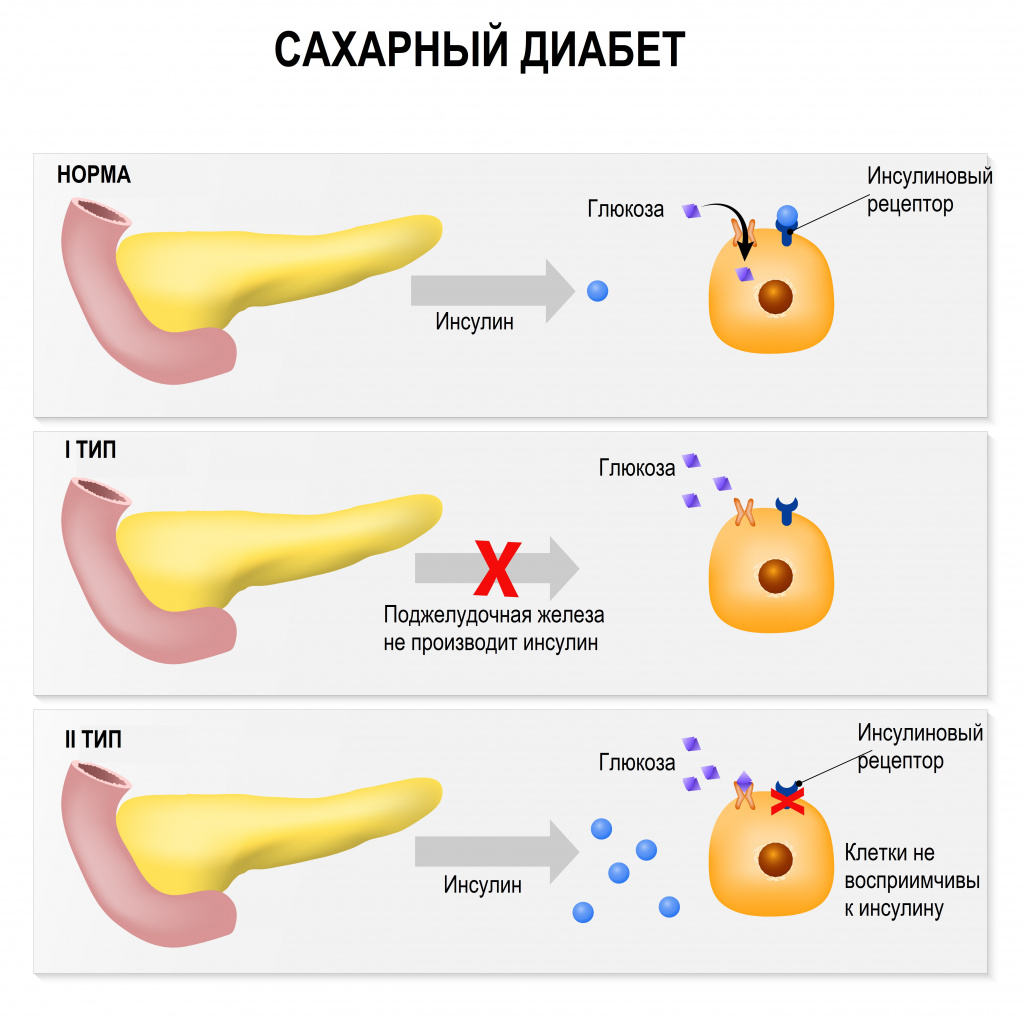
Этиологию или патогенез большинства типов СД упрощенно можно описать как нарушение чувствительности к инсулину или как нарушение секреции инсулина.
Инсулин — это гормон, регулирующий уровень содержания сахара в крови и синтезирующийся β-клетками поджелудочной железы — последовательно, в несколько этапов. При диабете поджелудочная железа не вырабатывает достаточно инсулина или организм не может эффективно использовать вырабатываемый ею инсулин. Физиологическим и наиболее важным стимулятором секреции инсулина является глюкоза. Практически во всех тканях организма инсулин влияет на обмен углеводов, жиров, белков и электролитов, увеличивая транспорт глюкозы, белка и других веществ через мембрану клетки. Эндогенный инсулин сначала поступает в печень и лишь затем, меньшая его часть, — в большой круг кровообращения и почки.
Инсулин контролирует утилизацию глюкозы инсулинозависимыми тканями и поступление глюкозы в кровоток.
К инсулинозависимым тканям относится печень, мышцы и жировая ткань. В клетки этих тканей глюкоза может попасть только с помощью инсулина. Если в организме мало инсулина или клетки невосприимчивы к нему, то глюкоза остается в крови. К инсулиннезависимым тканям относится эндотелий сосудов, нервная ткань и хрусталик глаза.
Классификация заболевания
По МКБ-10 сахарный диабет имеет кодировки Е10-Е14, однако классификация включает в себя еще 5 уточняющих диагнозов:
- E10 — сахарный диабет I типа.
- E11 — сахарный диабет II типа.
- E12 — сахарный диабет, связанный с недостаточностью питания.
- E13 — другие уточненные формы сахарного диабета.
- E14 — сахарный диабет неуточненный.
Тяжесть СД определяется наличием осложнений, характеристика которых указана в диагнозе:
1. С диабетической комой:
- с кетоацидозом (кетоацидотическая) или без него;
- гиперосмолярная;
- гипогликемическая.
2. Гипергликемическая кома с наличием следующих осложнений:
- кетоацидоза (ацидоза без упоминания о коме, кетоацидоза без упоминания о коме);
- поражения почек (диабетическая нефропатия, интракапиллярный гломерулонефроз, синдром Киммельстила-Уилсона);
- поражений глаз (диабетическая: катаракта, ретинопатия);
- неврологических осложнений (амиотрофии, автономной невропатии, мононевропатии, полиневропатии);
- нарушений периферического кровообращения (гангрена, язва);
- других уточненных осложнений (диабетической артропатии и т.д.);
- множественными осложнениями;
- неуточненными осложнениями.
Классификация СД (ВОЗ, 2019)
Эксперты ВОЗ исходили из того, что классификация необходима для трех основных целей:
- для определения тактики лечения;
- для стимулирования исследования причин и механизмов развития заболевания;
- для обеспечения основы для эпидемиологических исследований.
СД I типа
Разрушение β-клеток (в основном иммуноопосредованное), приводящее к развитию абсолютного дефицита инсулина, нарушению углеводного, а затем и других видов обмена веществ. Заболевание развивается в детстве и в раннем взрослом возрасте.
СД II типа
Наиболее распространенный тип, который определяется различной степенью дисфункции β-клеток и инсулинорезистентностью. СД II типа развивается у людей старшего возраста. Среди основных факторов риска его развития – несбалансированное питание, гиподинамия, избыточный вес, отягощенная наследственность.
Гибридные формы
- Медленно латентно развивающийся иммуноопосредованный СД у взрослых, при котором дольше сохраняется функция β-клеток.
- СД II типа со склонностью к кетозу и дефициту инсулина (не иммуноопосредованный). Абсолютная потребность в заместительной инсулинотерапии у этих больных может появляться и исчезать.
Другие специфические типы
- Моногенный СД связан с определенными мутациями гена, имеет несколько клинических проявлений, требующих различного лечения. Встречается в детском и молодом возрасте, имеет признаки тяжелой инсулинорезистентности без ожирения.
- СД, связанный с заболеваниями и травмами экзокринной части поджелудочной железы.
- СД, ассоциированный с эндокринопатиями (акромегалия, синдром Кушинга, глюкагонома, гипертиреоз и другие).
- СД, индуцированный лекарственными препаратами или химическими веществами.
- СД, развивающийся в исходе вирусных и бактериальных инфекций.
- Необычные специфические формы иммуноопосредованного СД связаны с редкими иммунными заболеваниями. СД, диагностированный в первые 6 месяцев жизни, в большинстве случаев не является типичным аутоиммунным СД, а относится к так называемому неонатальному СД.
- Другие генетические синдромы, иногда связанные с СД.
- Неклассифицированный СД — должен использоваться временно, когда нет четкой диагностической категории в дебюте заболевания.
Впервые обнаруженная во время беременности гипергликемия
- СД I типа или СД II типа, выявленные при беременности.
- Гестационный СД — гипергликемия ниже диагностического порога СД.
Симптомы сахарного диабета
Диабет I типа – инсулинозависимый. Заболевание является следствием тотальной инсулиновой недостаточности в организме и чаще всего обнаруживается у лиц молодого возраста. Инсулиновая недостаточность развивается стремительно и имеет классические клинические проявления:
- частые обильные мочеиспускания;
- постоянное чувство жажды;
- потеря веса;
- повышенный аппетит;
- слабость;
- частые головокружения;
- помутнение зрения;
- плохая заживляемость ран, гнойнички на коже.
СД II типа развивается в результате неэффективного использования инсулина организмом. Инсулиновая недостаточность в этом случае носит относительный характер – инсулин присутствует в крови (часто в завышенных концентрациях), но ткани организма к нему нечувствительны. Для заболевания характерно длительное бессимптомное течение и последующее постепенное нарастание симптоматики. Симптомы могут быть сходными с симптомами СД I типа, но часто менее выражены. В результате болезнь может быть диагностирована через несколько лет после ее начала. Как правило, пациенты с этим заболеванием в качестве сопутствующего диагноза имеют ожирение.
Гестационный диабет проявляется гипергликемией с показателями глюкозы крови, которые превышают нормальные, однако не достигают диагностически значимых для постановки диагноза «Диабет».
Диагностика сахарного диабета
Диагностика включает в себя установление формы заболевания, оценку общего состояния организма пациента, выявление сопутствующих патологий.
При наличии оснований подозревать у пациента впервые выявленный сахарный диабет назначаются лабораторные методы обследования.
- Вначале проводится оценка уровня гликированного гемоглобина и/или уровня глюкозы натощак.
Глюкоза (в крови) (Glucose)
Материал для исследования
Сыворотка или плазма крови. Если нет возможности центрифугировать пробу через 30 минут после взятия для отделения сыворотки/плазм…
Дополнительно могут быть назначены инструментальные и лабораторные методы диагностики:
- Наличие антител к бета-клеткам является основным маркером СД I типа, и их определение особенно важно в нетипичных клинических случаях, требующих проведения дифференциальной диагностики между СД I и СД II типа.
Глюкоза (суточная моча) (Glucose)
Показатель нарушений углеводного обмена.
Глюкоза относится к так называемым пороговым веществам, это означает, что она начинает выделяться с мочой тольк…
ЭКГ без расшифровки
ЭКГ представляет собой исследование, в основе которого — регистрация биопотенциалов сердца. Применяется для диагностики функциональной активности миокарда.
Общий белок (в крови) (Protein total)
Синонимы: Общий белок сыворотки крови; Общий сывороточный белок.
Total Protein; Serum Тotal Protein; Total Serum Protein; TProt; ТР.
Краткая характеристика определяемого вещества Общий бе�…
Триглицериды (Triglycerides)
Синонимы: Липиды крови; нейтральные жиры; ТГ.
Triglycerides; Trig; TG.
Краткая характеристика определяемого вещества Триглицериды
Триглицериды (ТГ) – источник получен…
Билирубин общий (Bilirubin total)
Синонимы: Общий билирубин крови; Общий билирубин сыворотки.
Totalbilirubin; TBIL.
Краткая характеристика определяемого вещества Билирубин общий
Билирубин – пигмент �…
Мочевина (в крови) (Urea)
Синонимы: Диамид угольной кислоты; Карбамид; Мочевина в крови; Азот мочевины.
Urea nitrogen; Urea; Blood Urea Nitrogen (BUN); Urea; Plasma Urea.
Краткая характеристика аналита Мочевина
Моче�…
Креатинин (в крови) (Creatinine)
Синонимы: Анализ крови на креатинин; Сывороточный креатинин; Креатинин сыворотки, оценка СКФ. Сreat; Сre; Blood Creatinine; Serum Creatinine; Serum Creat.
Краткая характеристика определя�…
Калий, натрий, хлор в сыворотке крови (К+, Potassium, Na+, Sodium, Сl-, Chloride, Serum)
Синонимы: Анализ крови на электролиты; Электролиты в сыворотке крови. Electrolyte Panel; Serum electrolyte test; Sodium, Potassium, Chloride; Na/K/Cl.
Краткая характеристика определяемых �…
После окончательной формулировки диагноза определяют индивидуальный целевой уровень гликемического контроля для больного.
К каким врачам обращаться
Сахарный диабет относится к тем заболеваниям, с которыми неизбежно сталкивается врач любой специальности:
терапевт
,
невролог
,
кардиолог
. При первых признаках сахарного диабета пациент направляется к врачу-
эндокринологу
. Консультации офтальмолога необходимы при подозрении на диабетическую ретинопатию, хирурга – при синдроме диабетической стопы с язвенными проявлениями.
Лечение сахарного диабета
Методы терапии:
- СД I типа подразумевает назначение инсулина сразу при постановке диагноза. Пациенты должны ежедневно получать инъекции инсулина. Как правило, комбинируются препараты короткого и длительного действия, что позволяет имитировать работу поджелудочной железы.
- Лечение СД II типа проводят таблетированными препаратами, тем не менее инсулин может потребоваться в случае истощения клеток поджелудочной железы.
Препараты для лечения гипергликемии в целом могут быть разделены на 5 групп:
1 — препараты, повышающие чувствительность к инсулину (бигуаниды и глитазоны);
2 — препараты, повышающие секрецию инсулина (препараты сульфонилмочевины и глиниды);
3 — инкретиномиметики (имитируют сахароснижающее действие природного гормона, инкретина);
4 — ингибиторы абсорбции глюкозы в желудочно-кишечном тракте (препараты, замедляющие всасывание углеводов в кишечнике);
5 — ингибиторы обратного захвата глюкозы в почках.
Выбор индивидуальных целей лечения зависит от возраста пациента, ожидаемой продолжительности жизни, функциональной зависимости, наличия атеросклеротических сердечно-сосудистых заболеваний.
Постоянный контроль за содержанием глюкозы в крови необходим всем больным диабетом, особенно при лечении препаратами инсулина. Для самоконтроля уровня глюкозы крови рекомендуется применять индивидуальные глюкометры.
Крайне важной составляющей терапии СД является сбалансированная диета, которую разрабатывает врач для каждого пациента.
Осложнения
Сахарный диабет сегодня признан одним из самых серьезных социальных заболеваний. Это связано с его многочисленными осложнениями, которые часто являются причиной смерти. Со временем диабет может приводить к поражению сердца, кровеносных сосудов, глаз, почек и нервов.
- У взрослых людей с диабетом риск развития инфаркта и инсульта в 2-3 раза выше.
- Ухудшение кровотока и повреждение нервов нижних конечностей чревато формированием язв, их инфицированием и развитием гангрены.
- Диабетическая ретинопатия становится результатом длительного повреждения мелких кровеносных сосудов сетчатки и приводит к потере зрения.
- Диабет относится к числу основных причин почечной недостаточности.
Профилактика сахарного диабета
Показано, что простые меры по поддержанию здорового образа жизни способствуют профилактике диабета II типа либо позволяют отсрочить его возникновение.
Стремясь предупредить возникновение диабета и связанных с ним осложнений, необходимо:
- добиться здоровой массы тела и поддерживать ее;
- поддерживать физическую активность;
- придерживаться здорового питания, уменьшить потребление сахара и насыщенных жиров;
- воздерживаться от курения, которое повышает риск развития сердечно-сосудистых заболеваний.
В качестве вторичной профилактики показано достижение и стойкое поддержание целевых уровней глюкозы в крови, артериального давления, уровня липидов.
Источники:
- Кононенко И.В., Смирнова О.М., Майоров А.Ю., Шестакова М.В. Классификация сахарного диабета. Всемирная Организация Здравоохранения 2019. Что нового? // Сахарный диабет. — 2020. — Т. 23 (4). — С. 329–339.
- Электронный журнал «Заместитель главного врача», 5 августа 2020.
- Клинические рекомендации. «Алгоритмы специализированной медицинской помощи больным сахарным диабетом». Под редакцией И.И. Дедова, М.В. Шестаковой, А.Ю. Майорова. 9-й выпуск (дополненный). Москва, 2019.
- Шарофова М.У., Сагдиева Ш.С., Юсуфи С.Д. Сахарный диабет: современное состояние вопроса (часть 1). Вестник Авиценны, журнал. Т. 21, № 3, 2019. С. 502-512. doi.org/10.25005/2074-0581-2019-21-3-502-512.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Поделитесь этой статьей сейчас
Рекомендации
-
13805
11 Января
-
13796
10 Января
-
13791
10 Января
Похожие статьи
Сепсис
Сепсис: причины появления, симптомы, диагностика и способы лечения.
Атеросклероз
Атеросклероз: причины появления, симптомы, диагностика и способы лечения.
Энтерит
Энтерит — воспалительное поражение слизистой оболочки тонкого кишечника, в результате которого происходят его дистрофические изменения, приводящие к нарушениям барьерной, пищеварительной и транспортной функции.
- КЛИНИЦИСТ № 32008
ФОРМУЛИРОВАНИЕ ДИАГНОЗА В ДИАБЕТОЛОГИИ: ВЗГЛЯД КЛИНИЦИСТА И ПАТОЛОГОАНАТОМА
В.С. Пронин1, М.Г. Павлова1, В.А. Варшавский2
1Кафедра эндокринологии, 2кафедра патологической анатомии ММА им. И.М. Сеченова
Контакты: Вячеслав Сергеевич Пронин VSPronin@yandex.ru
Ключевые слова: диагноз, сахарный диабет, диабетическая микро- и макроангиопатия, диабетическая нейропатия, диабетический кетоацидоз
Введение
С давних времен люди пытались дать правильное определение болезни, наиболее полно отражающее ее сущность и проявления. Так появилось понятие диагноза (от греч. diagnosis — распознавание) — заключения, сделанного на том или ином этапе клинического поиска. Диагноз — категория динамическая, изменяющаяся в процессе обследования больного. Выделяют диагнозы клинический и патолого-анатомический, предварительный, этапный и окончательный и т.п.
Согласно определению, приведенному в Большой медицинской энциклопедии, «диагноз — это медицинское заключение о патологическом состоянии здоровья обследуемого, об имеющемся заболевании (травме) или о причине смерти, выраженное в терминах, предусмотренных принятыми классификациями и номенклатурой болезней» [1].
При построении диагноза большинство клиницистов и патологов пользуются нозологическим принципом, т.е. опираются на такие критерии, как этиология, патогенез, характер клинико-морфологических проявлений болезни. Определяющую роль играет использование современных классификаций, утвержденных ВОЗ и международными рабочими группами и соответствующими Международной номенклатуре и классификации болезней.
К сожалению, каждый из нас нередко сталкивается с разночтениями и неточностями при формулировании диагноза у одного и того же пациента, особенно в тех случаях, когда врач имеет дело с отраслями медицины, в которых не является специалистом. Поэтому в настоящей статье авторы попытались остановиться на основных принципах построения диагноза в эндокринологии на примере наиболее распространенного заболевания, встречающегося в практике любого практикующего врача, — сахарного диабета (СД).
Структура диагноза
Структура клинического и патологоанатомическо-го диагнозов состоит из трех основных категорий: основного заболевания, его осложнений и сопутствующего заболевания (или нескольких заболеваний) [1, 2].
Основным считается заболевание, которое само по себе или из-за своих осложнений явилось причиной обращения за медицинской помощью, причиной госпитализации и смерти.
Однако в связи с увеличением за последние годы числа полипатий только в 50% случаев основное заболевание бывает представлено лишь одной нозологической формой (монокаузальный вариант). В остальных ситуациях на основное заболевание претендуют 2 (бикаузальный вариант), 3 и более (мультика-узальный вариант) нозологические формы. Поэтому возникла необходимость использования комбинированного основного заболевания — конкурирующего, сочетанного и фонового.
Конкурирующими называют два заболевания, обнаруженных одновременно, каждое из которых в отдельности могло быть причиной смерти. Сочетаясь во времени и обоюдно утяжеляя состояние больного, конкурирующие заболевания в этих случаях ускоряют наступление смерти.
Сочетанные — заболевания, каждое из которых не является опасным для жизни, но отягощает течение другого. В совокупности оба патологических процесса приводят к смерти больного.
Фоновым считается заболевание, которое сыграло существенную роль в возникновении и неблагополучном течении основного заболевания и привело к развитию смертельных осложнений.
Осложнениями основного заболевания называют патологические процессы и состояния, патогенетически связанные с основным заболеванием, но формирующие качественно отличные от его главных проявлений клинические синдромы, анатомические и функциональные изменения.
СД
1-го типа
— аутоиммунный
— идиопатический
2-го типа
Другие типы
Гестационный
■
К сопутствующим заболева- Таблица 1. ниям относят все обнаруженные при жизни (или на секции) болезни, а также их последствия, которые не оказывают существенного влияния на течение основного заболевания и не вызывают его осложнений.
Таким образом, рубрика основного заболевания может быть представлена одной нозологической формой, комбинациями конкурирующих заболеваний, сочетанных заболеваний и основного заболевания с фоновым.
Основные схемы структуры диагнозов
I. Монокаузальный
1. Основное заболевание.
2. Осложнение.
3. Сопутствующее заболевание.
II. Бикаузальный
1. Комбинированное основное заболевание:
а) 2 конкурирующих заболевания;
б) 2 сочетанных заболевания;
в) основное и фоновое заболевания.
2. Осложнение.
3. Сопутствующее заболевание.
III. Мультикаузальный
1. Полипатии:
а) семейство болезней (патогенетически связанные заболевания);
б) ассоциация болезней (случайное сочетание заболеваний).
2. Осложнения.
3. Сопутствующие заболевания. Диагноз в диабетологии
СД — одно из наиболее распространенных неинфекционных заболеваний. Представители самых разных специальностей ежедневно сталкиваются с необходимостью постановки диагноза пациентам с нарушениями углеводного обмена. Современная классификация СД принята ВОЗ в 1999 г. (табл. 1) [3, 4].
Несмотря на то что данная классификация используется во всем мире более 8 лет, многие врачи по-прежнему ставят диагноз «инсулинзависимый СД» вместо «СД 1-го типа» или «инсулиннезависи-мый СД» вместо «СД 2-го типа». Эксперты ВОЗ отказались от подобной формулировки прежде всего потому, что со временем подавляющему большинству пациентов с СД 2-го типа требуется добавление к терапии инсулина в связи с естественным течением заболевания. Таким образом, формально инсулин-независимый СД переходит в инсулинзависимый. Очевидно, что СД 1-го и 2-го типа — два совершен-
Классификация СД (ВОЗ, 1999)
Характеристика
Деструкция р-клеток поджелудочной железы, обычно приводящая к абсолютной инсулиновой недостаточности
С преимущественной инсулинорезистентностью и относительной инсулиновой недостаточностью или с преимущественным дефектом секреции инсулина с инсулинорезистентностью или без нее
Генетические дефекты функции р-клеток; генетические дефекты в действии инсулина; болезни экзокринной части поджелудочной железы; эндокринопатии; диабет, индуцированный лекарствами или химикатами; инфекции; необычные формы им-муноопосредованного диабета; другие генетические синдромы, сочетающиеся с СД
Возникает во время беременности
■
но разных заболевания и трансформация одного из них в другое невозможна.
Следует подчеркнуть, что тип диабета необходимо писать не римскими, а арабскими цифрами. Это также рекомендации ВОЗ.
В случае смерти больного при составлении посмертного диагноза СД будет считаться основным заболеванием, если причиной смерти явилась диабетическая кома (кетоацидотическая, гиперосмо-лярная, лактацидотическая или гипогликемиче-ская), а также гангрена нижней конечности, развившаяся на фоне синдрома диабетической стопы, или терминальная стадия хронической почечной недостаточности (ХПН) как исход диабетической нефропатии.
Степень тяжести СД определяется согласно наличию и выраженности его осложнений (табл. 2) [4].
При формулировке диагноза СД необходимо определение степени компенсации углеводного обмена (табл. 3) [4].
Достаточно много разночтений и путаницы возникает при описании поздних осложнений СД. Нередко мы сталкиваемся с такой формулировкой, как «диабетическая микро-макроангиопатия», причем разные специалисты понимают под этим совершенно разные патологические процессы. На самом деле, согласно общепринятой классификации, к диабетическим мик-роангиопатиям относятся диабетическая ретинопатия (табл. 4) и диабетическая нефропатия [3, 4]. Выделяют стадии микроальбуминурии, протеинурии с сохранной азотовыделительной функцией почек и ХПН.
К диабетическим макроангиопатиям также относят атеросклероз различной локализации, реализуемый в виде ишемической болезни сердца (ИБС), цереброваскулярных заболеваний и поражения периферических артерий.
Таким образом, под диабетическими микро- и макроангиопатиями понимают конкретные патологические изменения, выявление которых требует
Таблица 2.
Определение степени тяжести СД
Степень тяжести СД Характеристика
Легкая
СД 2-го типа на диетотерапии без осложнений
Средняя
СД 1-го и 2-го типа на сахароснижающей терапии без осложнений или при наличии начальных стадий осложнений):
— непролиферативная диабетическая ретинопатия;
— диабетическая нефропатия на стадии микроальбуминурии;
— диабетическая полинейропатия
Тяжелая
Лабильное течение СД (частые гипогликемии и/или кетоаци-дотические состояния);
СД 1-го и 2-го типа с тяжелыми сосудистыми осложнениями:
— препролиферативная или пролиферативная диабетическая ретинопатия;
— диабетическая нефропатия на стадии протеинурии или ХПН;
— синдром диабетической стопы;
— автономная полинейропатия;
— постинфарктный кардиосклероз;
— сердечная недостаточность;
— состояние после инсульта или преходящего нарушения мозгового кровообращения;
— окклюзионное поражение артерий нижних конечностей
■
Таблица 3.
Критерии компенсации углеводного обмена при СД 1-
— сенсорно-моторная (симметричная).
2. Диабетическая мононей-ропатия (изолированное поражение проводящих путей черепных или спинно-мозговых нервов).
3. Автономная (вегетативная) нейропатия:
— кардиоваскулярная форма;
— гастроинтестинальная форма;
— урогенитальная форма;
— нарушение распознавания гипогликемии.
При наличии у пациента синдрома диабетической стопы необходимо определить его форму в соответствии с приведенной ниже классификацией:
1. Нейропатическая форма
го и 2-го типа
Показатель Компенсация Субкомпенсация Декомпенсация
НЪАь, 0/о < 7,0 7,1—7,5 < 7,5
Самоконтроль глюкозы
iНе можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
в капиллярной крови,
ммоль/л (мг 0/0)
натощак 5,0— -6,0 (90— 109) 6,1— 6,5 (110— 120) > 6,5 (> 120)
через 2 ч после еды 7,5— -8,0 (136— -144) 8,1— -9,0 (145— 160) > 9,0 (> 160)
перед сном 6,0- -7,0 (110— -126) 7,1— 7,5 (127— 135) > 7,5 (> 135)
■
■
Таблица 4. Классификация диабетической ретинопатии (формулировка диагноза)
Стадия диабетической Характеристика изменений
ретинопатии сосудов сетчатки
Непролиферативная Микроаневризмы, геморрагии, твердые экссудативные очаги. Макулопатия
Препролиферативная Множественные ретинальные геморрагии, мягкие и твердые экссудативные очаги, неравномерный калибр сосудов, инт-раретинальные микрососудистые аномалии
Пролиферативная Рост новообразованных сосудов и фиброзной ткани в области диска зрительного нерва, в парацентральных зонах, рети-нальные, преретинальные кровоизлияния
^Ш
проведения специального обследования (осмотр глазного дна, определение суточной протеинурии или микроальбуминурии, ультразвуковое исследование артерий нижних конечностей и т.п.). В противном случае указание в диагнозе микро- или мак-роангиопатии неправомерно.
Наиболее частым осложнением СД является диабетическая нейропатия, диагноз которой формулируется следующим образом [3, 4]:
1. Диабетическая полинейропатия:
— сенсорная (симметричная);
— моторная (симметричная);
синдрома диабетической стопы:
а) предъязвенные изменения и язва стопы;
б) диабетическая остеоартро-патия (стопа Шарко).
2. Нейроишемическая форма синдрома диабетической стопы.
3. Ишемическая форма синдрома диабетической стопы.
Помимо поздних, выделяют также острые осложнения СД, к которым относятся кетоацидоти-ческое состояние и кетоацидотиче-ская кома, гиперосмолярная кома, лактацидоз и лакт-ацидотическая кома и гипогликемическая кома [3,4].
Требования к формулировке диагноза при СД [4]:
• СД 1-го (2-го) типа легкого течения (средней тяжести, тяжелого течения) в фазе компенсации (субкомпенсации, декомпенсации) или СД вследствие… (указать причину).
• Диабетическая микроангиопатия:
— ретинопатия (указать стадию на левом глазу (ОБ), указать стадию на правом глазу (OD); состояние после лазерофотокоагуляции (ЛФК) или оперативного лечения (если было) от … г.;
— нефропатия (указать стадию).
• Диабетическая нейропатия (указать форму).
• Синдром диабетической стопы (указать форму).
• Диабетическая макроангиопатия:
— ИБС (указать форму);
— сердечная недостаточность (указать степень по NYHA);
— цереброваскулярные заболевания (указать тип и стадию);
— атеросклероз периферических сосудов (указать тип и стадию);
— артериальная гипертония (указать степень);
— дислипидемия (если есть).
• Ожирение (если есть, указать степень).
Приводим несколько примеров формулировки
диагноза больных с СД.
Пример 1
Основное заболевание: СД 1-го типа тяжелого течения в фазе декомпенсации.
Осложнения: диабетическая микроангиопатия: пролиферативная ретинопатия OU, состояние после ЛФК в 2000 г., OD — гемофтальм от 2003 г.; нефропатия на стадии ХПН. Артериальная гипертония II степени. Диабетическая периферическая полинейропа-тия, дистальный тип, сенсорно-моторная симметричная форма. Синдром диабетической стопы, нейропа-тическая инфицированная форма. Трофическая язва I степени (Wagner) I и II пальцев правой стопы. Автономная нейропатия: кардиоваскулярная, гастроинте-стинальная и урогенитальная формы, потеря способности распознавать гипогликемические состояния.
Пример 2
Основное заболевание: СД 1-го типа тяжелого течения в фазе декомпенсации.
Осложнения: диабетическая микроангиопатия: пролиферативная ретинопатия с вовлечением маку-лы OS, препролиферативная ретинопатия OD; неф-ропатия на стадии ХПН (терминальная стадия, программный гемодиализ). Состояние после аллотранс-плантации почки от 07.01.2003 г. с последующей трансплантатэктомией от 18.01.2003 г. в связи с некрозом мочеточника. Диабетическая макроангиопа-тия: безболевая ишемия. Артериальная гипертония III степени. Хроническая артериальная недостаточность IV степени (по Фонтейну). Критическая ишемия левой нижней конечности (стеноз левой поверхностной бедренной артерии — 90% в нижней трети). Синдром диабетической стопы, ишемиче-ская, инфицированная форма. Состояние после эк-зартикуляции II пальца, головки II плюсневой кости и вскрытия флегмоны тыльной и подошвенной поверхности левой стопы по поводу сухой гангрены от 18.03.2005 г. Трофические язвы II степени (Wagner) апикальной поверхности III пальца и медиальной поверхности I пальца левой стопы. Начальная катаракта OU.
Сопутствующие заболевания: хронический вирусный гепатит С; хронический субатрофический эзога-стродуоденит в фазе обострения; полипозная гиперплазия слизистой оболочки желудка с изъязвлениями.
Пример 3
Основное заболевание: СД 2-го типа тяжелого течения в фазе декомпенсации.
Осложнения: диабетическая микроангиопатия: препролиферативная ретинопатия с вовлечением ма-кулы OD, непролиферативная ретинопатия ОБ, состояние после ЛФК сетчатки от 08.06.2004 г.; нефропатия на стадии микроальбуминурии. Артериальная гипертония II степени. Диабетическая периферическая полинейропатия, дистальный тип, сенсорно-моторная симметричная форма. Синдром диабетической стопы, нейропатическая форма. Диабетическая остеоартропатия (стопа Шарко): острая стадия (правая стопа) и хроническая стадия (левая стопа).
Сопутствующие заболевания: хронический пиелонефрит без нарушения азотовыделительной функции почек в фазе обострения; вульгарный псориаз, прогрессирующая стадия.
Пример 4
Основное заболевание: СД 2-го типа тяжелого течения в фазе декомпенсации.
Осложнения: диабетическая микроангиопатия: препролиферативная ретинопатия Ои. Диабетическая макроангиопатия с преимущественным поражением аорты, коронарных и церебральных артерий. Постинфарктный кардиосклероз (инфаркт миокарда в ноябре 2004 г.)
Фоновое заболевание: ожирение II степени.
Сопутствующие заболевания: мочекаменная болезнь, полипозный синусит.
Пример 5
Основное заболевание: синдром Иценко—Ку-шинга: злокачественная кортикостерома левого надпочечника.
Осложнения: симптоматическая артериальная гипертензия. Стероидный диабет в фазе компенсации. Генерализованный стероидный остеопороз. Множественные переломы: передних отрезков III и VIII ребер справа, задних отрезков IX ребер с обеих сторон, бокового отдела IX ребра слева в фазе консолидации.
Сопутствующие заболевания: киста правой почки; хронический обструктивный бронхит в фазе обострения; онихомикоз I и II пальца правой руки.
Пример 6
Основное комбинированное заболевание:
1) врожденная дисфункция коры надпочечников, простая вирильная форма;
2) СД 2-го типа средней тяжести в фазе декомпенсации.
Осложнение: артериальная гипертония II степени, очень высокого риска.
Сопутствующее заболевание: эритроцитоз неясного генеза.
Пример 7
Основное комбинированное заболевание:
1) гормонально-неактивное опухолевое образование правого надпочечника;
2) ИБС: безболевая форма ишемии миокарда. Атеросклероз коронарных артерий. Блокада левой ножки пучка Гиса;
3) атеросклероз аорты. Синдром Лериша. Аневризма брюшной аорты. Атеросклероз артерий нижних конечностей. Состояние после стентирования обеих наружных подвздошных артерий от 15.02.2005 г.
Осложнение: артериальная гипертония II степени, очень высокого риска.
Сопутствующие заболевания: нарушение гликемии натощак, язвенная болезнь двенадцатиперстной кишки в фазе ремиссии.
Пример 8
Основное комбинированное заболевание:
1) СД 1-го типа тяжелого течения в фазе декомпенсации;
2) внебольничная пневмония с поражением нижней доли правого легкого.
Осложнение: диабетический кетоацидоз. Заключение
В настоящей статье мы остановились только на правилах формулировки диагноза при СД, привели наиболее распространенные ошибки при постановке диагноза и попытались проанализировать их причины. С подобными проблемами сталкиваются представители всех клинических дисциплин, поэтому мы надеемся, что данный материал заинтересует коллег и на страницах журнала «Клиницист» появятся рекомендации по правильной формулировке диагнозов в самых разных отраслях медицины.
1. Серов В.В. Общепатологические подходы к познанию болезни. М., Медицина; 1999.
2. Заратьянц О.В., Кактурский Л.Ф. Формулировка и сопоставление клинического и патологоанатомического ди-
ЛИТЕРАТУРА
агнозов. М., Медицинское информационное агентство; 2008.
3. Дедов И.И., Шестакова М.В. Сахарный диабет (Руководство для врачей). М., Универсум Паблишинг; 2003.
4. Алгоритмы специализированной ме-
дицинской помощи больным сахарным диабетом. Под редакцией И.И. Дедова и М.В. Шестаковой. 2-е изд. М., Ме-диаСфера; 2006.
Уважаемые читатели! Приглашаем вас принять участие в мероприятиях Российского общества онкоурологов (РООУ). Ознакомиться с более подробной информацией о мероприятиях РООУ и зарегистрироваться для участия вы можете на сайтах:
www.roou.ru,www.netoncology.ru. По вопросам участия в мероприятиях РООУ обращайтесь по тел. +7(495) 645-21-98, e-mail roou@roou.ru
19 сентября 2008 г.
Конференция Российского общества онкоурологов в Южном федеральном округе
Место проведения: Ростов-на-Дону, пер. Нахичеванский, д. 29, Ростовский государственный медицинский университет.
Организаторы: Российское общество онкоурологов, Ростовский государственный медицинский университет. Технический организатор — «АБВ-экспо».
При участии Министерства здравоохранения Ростовской области, Ассоциации урологов Дона, Российской школы урологии.
Предварительная бесплатная регистрация участников проводится до 19 августа 2008 г.
После 19 августа 2008 г. регистрационный взнос — 1000 руб.
Основные научно-практические проблемы конференции:
1. Органосохраняющая хирургия по-чечно-клеточного рака.
2. Местно-распространенный по-чечно-клеточный рак.
iНе можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
3. Рецидивирующий поверхностный рак мочевого пузыря.
4. Деривация мочи после радикальной цистэктомии.
5. Рак предстательной железы. Ста-дирование.
6. Выбор лечения рака предстательной железы.
7. Почечно-клеточный рак: от генов к прогнозу результатов лечения.
8. Лекарственное лечение метастатического рака почки.
2-3 октября 2008 г.
III Конгресс Российского общества онкоурологов Место проведения: Москва, Измайловское шоссе, 71Е, КЗ «Измайлово». Организатор: Российское общество онкоурологов.
При участии Европейского общества урологов, Российско-американского альянса по онкологии. Технический организатор — «АБВ-экспо».
Основная тематика Конгресса будет посвящена следующим вопросам:
1. Ошибки и сложности в диагностике онкоурологических заболеваний.
2. Лечение местно-распространен-ного и метастатического рака почки.
3. Немышечно-инвазивный рак мочевого пузыря.
4. Спорные вопросы лечения мест-но-распространенного и метастатического рака предстательной железы.
5. Паллиативное лечение онкоурологических больных.
Предварительная бесплатная регистрация участников проводится до 1 сентября 2008 г.
После 1 сентября 2008 г. регистрационный взнос — 1500 руб.
Прием тезисов по e-mail:
tezis@roou.ru до 25 августа 2008 г. Требования к оформлению тезисов:
не более 2 печатных страниц, шрифт Times 12, интервал 1,5. Тезисы для публикации принимаются по всем онкоурологическим нозологиям. Авторы лучших тезисов будут награждены.
Для бронирования номеров в гостиницах «Измайлово» обращайтесь по тел.: 8(495) 737-79-27, 8(495) 956-06-73. При бронировании сообщайте об участии в III Конгрессе РООУ.
Сахарный диабет — системное хроническое заболевание эндокринной системы. В основе развития болезни лежит:
- нарушение выработки инсулина
- нарушение действия инсулина
- иногда присутствуют оба компонента.
При этих патологических изменениях возникает сначала нарушение углеводного обмена, а затем и всех других видов обмена веществ с поражением всех систем организма.
Инсулин — это гормон, который вырабатывается в клетках поджелудочной железы. Основное действие этого гормона направлено на снижение уровня сахара в крови, т.е. он осуществляет, прежде всего, регуляцию углеводного обмена. Под действием инсулина происходит поглощение глюкозы клетками тех тканей, в которые глюкоза не может проникнуть без помощи инсулина. Если инсулин по какой-то причине не вырабатывается или вырабатывается, но действует неправильно, то возникает стойкое значительное повышение сахара в крови — а именно заболевание, именуемое сахарным диабетом.
Кроме того, влияние инсулина распространяется на другие виды обмена веществ — белковый и жировой. Под действием инсулина регулируется синтез многих веществ в печени, процесс образования белка, а также процессы образования и накопления жира в жировой ткани.
Опасен ли сахарный диабет?
Сахарный диабет является тяжелым нарушением обмена веществ, проявляется хроническим повышением уровня глюкозы в крови, в результате которого может быть нарушена работа:
- почек
- нервной системы
- глаз
- сердца
- сосудов.
Типы сахарного диабета
Первые два типа сахарного диабета, описанные ниже, являются наиболее распространенными.
Сахарный диабет 1 типа
Т.н. инсулинозависимый тип диабета, при котором происходит разрушение клеток поджелудочной железы, вырабатывающих гормон инсулин (β-клеток).
Главной причиной этого разрушения является развитие аутоиммунного поражения тех участков поджелудочной железы, где вырабатывается инсулин.
Способствуют развитию патологической иммунной реакции:
- генетическая предрасположенность
- вирусные инфекции
- травмы
- неправильное питание
- факторы окружающей среды
- острые и хронические стрессы
Этот процесс может несколько лет протекать незаметно для пациента. Прежде чем сахарный диабет проявится и даст о себе знать, успевает погибнуть более 90% инсулинопродуцирующих клеток. Это необратимо; остановить гибель этих клеток в современных условиях невозможно. 1 тип сахарного диабета — это тяжелая форма болезни. Без лечения сахарного диабета 1 типа (то есть, без введения инсулина) больные погибают.
Сахарный диабет 2 типа
Сахарный диабет 2 типа (инсулинонезависимый) характерен тем, что поджелудочная железа выделяет инсулин, иногда даже в большом количестве, однако клетки организма слабо воспринимают его действие.
Заболевание тесно связано с ожирением, т.к. на фоне избыточного веса возникает своеобразная «нечувствительность» тканей организма к действию своего собственного инсулина. Чтобы перекрыть сниженную восприимчивость клеток к инсулину, выработка этого гормона в поджелудочной железе усиливается. На начальных этапах — это защитная реакция, направленная на недопущение повышения уровня сахара в крови, но если невнимательно отнестись к лечению, то возникает явный сахарный диабет.
Сахарный диабет 2 типа, как правило, не сопровождается яркими клиническими проявлениями. Он до поры до времени протекает очень тихо, но это не отменяет вредоносности болезни. Редко бывает изнуряющая сухость во рту и жажда, нет резкого снижения массы тела; уровень сахара в крови хоть и стабильно выше нормы, но все же не в такой степени, как при сахарном диабете 1 типа.
Нередко сахарный диабет 2 типа, протекавший незаметно в течение нескольких лет впервые выявляется, когда есть уже его хронические осложнения (например, поражение глаз, нижних конечностей, почек).
Поэтому очень важно не только своевременное выявление заболевания, но и профилактическая работа, направленная на поддержание нормального веса, ориентир на рациональное здоровое питание, достаточную физическую нагрузку.
Не откладывайте и запишитесь к врачу эндокринологу!
Гестационный сахарный диабет
Отдельно выделяют особую форму сахарного диабета — гестационный сахарный диабет. Он возникает только во время беременности и исчезает после родов.
Подробнее
Существуют и другие типы сахарного диабета, но они встречаются значительно реже.
Симптомы сахарного диабета
В основе всех клинических проявлений этого заболевания лежит аномально высокий уровень сахара в крови. Различные типы сахарного диабета могут проявляться по-разному и с разной «скоростью» появления симптомов.
Представленные изменения в самочувствии и состоянии позволяют заподозрить сахарный диабет или свидетельствующих о плохой компенсации заболевания (если оно уже существовало раньше):
- Частое обильное мочеиспускание с повышение количества выделяемой мочи более 3 литров в сутки
- Постоянное чувство жажды
- Из-за большой постоянной потери жидкости могут возникать судороги в мышцах
- Быстрая потеря веса, зачастую, несмотря на постоянное чувство голода (характерна для сахарного диабета 1 типа)
- Ощущение общей и мышечной слабости, постоянной усталости
- Может отмечаться нечеткость зрения
- Склонность к частым простудным заболеваниям
- Медленное заживление ссадин, порезов. Трудное и длительное заживление послеоперационных рубцов
- Кожный зуд, зуд в области промежности
- Рецидивирующий фурункулез
Если Вы обнаружили у себя подобные жалобы, не рискуйте!
Обратитесь за консультацией к врачу эндокринологу.
Для пациентов, подозревающих у себя возможное развитие сахарного диабета, врачи Клиники ЭКСПЕРТ создали перечень исследований для базового обследования.
Лечение
После установления диагноза «сахарный диабет» первостепенной задачей является достижение и постоянное поддержание нормального сахара крови. Это и есть основная цель в лечении заболевания.
Это достигается с помощью:
- диетотерапии
- медикаментозного лечения
Лечение любого типа сахарного диабета невозможно без использования диетотерапии. Это первое, что нужно привести в соответствие с особенностями заболевания. Диеты при различных типах диабета немного отличаются друг от друга. Более «широкое» питание при сахарном диабете 1 типа и значительные ограничения по диете при сахарном диабете 2 типа, особенно в сочетании с ожирением. При гестационном сахарном диабете рекомендации по диете тоже будут «особенными».
В нашей клинике проводятся подробные беседы, даются рекомендации по диете, что позволяет пациенту чувствовать более комфортно при выборе и приготовлении тех или иных продуктов.
При сахарном диабете 1 типа обязательно в лечении использование инсулина.
При сахарном диабете 2 типа иногда может быть достаточным только использование диетотерапии, если при этом удерживается нормальный уровень глюкозы.
Чаще всего диетотерапия при 2 типе диабета дополняется медикаментозными таблетированными препаратами для достижения нормогликемии. Подобрать и откорректировать лечение может только врач эндокринолог.
В нашей клинике мы проводим медикаментозную коррекцию лечения в соответствии с международными рекомендациями по лечению сахарного диабета. Процесс подбора терапии может занимать некоторое время.
При том, что сахарный диабет 2 типа является инсулиннезависимым, использование в его лечение инсулина тоже может оказаться вполне вероятным. Необходимость введения инсулина может возникнуть при длительно некомпенсированном заболевании, других острых заболеваний и состояний. Постоянной или временной окажется инсулинотерапия при сахарном диабете 2 типа, покажет только течение болезни. При этом зависимости от введения инсулина не формируется.
Лечение гестационного сахарного диабета начинается с обязательной определенной диетотерапии. При отсутствии нормализации уровня глюкозы крови – назначается инсулинотерапия. Пациентки направляются в специализированный роддом для наблюдения и последующего родоразрешения.
Не откладывайте и запишитесь к врачу эндокринологу!
Прогноз
На сегодняшний день, сахарный диабет является неизлечимым заболеванием. Поэтому особое значение приобретает тесное сотрудничество врача и пациента. Только в этом случае можно прогнозировать устойчивую компенсацию заболевания и недопущение развития осложнений сахарного диабета.
Рекомендации
Даже при отсутствии установленного диагноза «сахарный диабет» рекомендуется один раз в год контролировать сахар крови — это самый простой и доступный метод ранней диагностики заболевания. Специфической профилактики сахарного диабета нет, поэтому рекомендуется поддерживать здоровый образ жизни: рациональные физические нагрузки и правильное питание.
В том случае, когда этот диагноз подтвержден, необходим постоянный контакт пациента с врачом. Только при таком условии возможно не допустить разрушающего воздействия диабета на организм.
Часто задаваемые вопросы
Мне поставили диагноз «Сахарный диабет 2 типа», но я ничего плохого в самочувствии не замечаю. Так ли уж диабет опасен?
Сахарный диабет 2 типа чаще всего так и начинается — «не заметно» и выявляется только, когда пациент сдает кровь на анализ по совершенно другому поводу. Такая «молчаливость» заболевания весьма коварна. До момента, когда пациент узнал о диагнозе, уже могут быть хронические осложнения заболевания в виде поражения глаз, почек, ног. Эти осложнения очень опасны и трудно поддаются лечению. Плюс при сахарном диабете очень быстро начинает прогрессировать атеросклероз, что чревато инсультом, инфарктом, ишемией нижних конечностей. Поэтому сахарный диабет – опасное заболевание.
Возможно ли полностью излечиться от сахарного диабета?
На сегодняшний день, к сожалению, такой возможности нет. Диагноз сахарный диабет мы устанавливаем один раз в жизни и сохраняем навсегда. Можно идеально компенсировать сахарный диабет и тогда Ваш сахар крови не будет отличаться от людей без сахарного диабета, следовательно, Вы не будете рисковать по развитию осложнений заболевания. Обычно врачи так и пишут в диагнозе: «Сахарный диабет (1 или 2 типа), компенсирован.
Должен ли я соблюдать диету при сахарном диабете, если на фоне лечения сахар крови нормализовался?
Диетотерапию при сахарном диабете отменять ни в коем случае нельзя. Диета – это первая составляющая лечения этого сложного заболевания. Даже, если Вам кажется, что «один кусок торта» не повредит и даже если Вы не видите высокого сахара крови на глюкометре после погрешностей в питании – это не повод отменить диету. Несоблюдение диетических мер приводит к постепенно нарастающим цифрам сахара, которые потом достаточно сложно вернуть в норму.
Можно ли заниматься спортом при сахарном диабете?
Не можно, а обязательно нужно! Рациональная физическая нагрузка полезна не только общим хорошим самочувствием и поддержанием тонуса мышц, но еще занятия спортом снижают сахар крови, улучшают кровоток в мышцах, а значит больше кислорода поступает в клетки организма и не возникает ишемии, так часто сопутствующей сахарному диабету.
К каким показателям глюкозы крови следует стремиться при лечении сахарного диабета?
Сахар крови при данном заболевании очень желательно иметь в диапазоне нормальных значений, которые определены для всех людей. Это цифры сахара крови натощак 3,3-5,5 ммоль/л (в капиллрной крови) и 4,8-6,1 ммоль/л (в венозной плазме) и до 7,8 ммоль/л через 2 часа после еды. Снижение сахара крови и удержание его в физиологической норме сведет риск развития хронических осложнений заболевания к минимуму. Существуют ситуации, когда эндокринолог советует не снижать сахар крови до нормы. Это возникает в тех случаях, когда риск снижения гликемии ниже нормы опаснее умеренного повышения сахара крови. Различные неврологические и психиатрические заболевания, ишемическая болезнь сердца, старческий возраст обычно требуют менее строго контроля над диабетом. Безусловно, это не должно означать, что можно иметь сахар 12-20 ммоль/л. Все должно быть разумно.
Если сахарный диабет – пожизненное заболевание и протекает «незаметно», не изменяя общего самочувствия, стоит ли его так строго лечить и контролировать?
Безусловно, лечить сахарный диабет нужно и это очень важно. До поры до времени (этот период может быть достаточно длительным) нет специфических осложнений заболевания, даже при стойкой гипергликемии, а потом они способны появиться «все разом» и это быстро скажется на качестве и продолжительности жизни пациента с сахарным диабетом.
Каких осложнений следует опасаться при сахарном диабете?
У сахарного диабета есть острые и хронические осложнения. Как видно из названия, острые осложнения развиваются быстро, «остро». Самые частые острые состояния при сахарном диабете — это гипогликемия (резкое снижение сахара крови ниже нормы) и диабетический кетоацидоз (значительное повышение сахара крови, на фоне которого появляется ацетон в крови и моче). Оба этих осложнения способны привести к значительному повреждению систем организма и смерти за короткий срок. Хронические же осложнения – это медленно протекающее поражение сосудов и других тканей организма на фоне хронической гипергликемии. Поражения глаз – диабетическая ретинопатия способна привести к полной слепоте. Поражение почек приводит больного на койку гемодиализа. Поражение нервной ткани приводит к нарушению высшей нервной деятельности и к развитию «нейропатических язв». Эти медленно развивающиеся осложнения не приводят к немедленной смерти, но инвалидизируют больных.
Сейчас очень много таблеток для лечения сахарного диабета. Как понять, какие лекарства лучше?
Понять какое лечение будет наилучшим для каждого конкретного пациента может только врач после осмотра пациента и уточняющего обследования. Восемь классов препаратов существует для лечения заболевания, и появляются все новые и новые препараты. Фармакотерапия сахарного диабета, пожалуй, самая «избалованная» отрасль медицины. Все препараты имеют свои показания и противопоказания и это достаточно индивидуально. Выбор препарата – задача врача.
Если при сахарном диабете назначают инсулин, то «это уже навсегда»? Как жить «на уколах»?
Есть разные типы сахарного диабета, соответственно существует разное лечение. Инсулинотерапия обязательна и жизненно необходима пациентам с сахарным диабетом 1 типа. Без инсулина эти пациенты быстро погибают. При сахарном диабете 2 типа временная или постоянная потребность в лечении инсулином тоже может возникнуть. При резком повышении сахара крови, при длительной декомпенсации сахарного диабета, когда резервные возможности организма практически исчерпаны, требуется введение инсулина. После нормализации сахара крови инсулин (только при сахарном диабете 2 типа!) можно будет отменить и вернуться к таблетированной терапии. Следует помнить, что при сахарном диабете 2 типа может потребоваться постоянное введение инсулина. И это не потому, что возникла зависимость от инсулина (так часто говорят пациенты, получавшие инсулин в стационаре), а потому что существует инсулинопотребность, т.к. своя поджелудочная железа уже не в состоянии производить достаточное количество инсулина.
Диабет есть у моих родственников. Что я могу сделать, чтобы не заболеть?
Сахарный диабет относится к заболеваниям с генетической предрасположенностью и часто можно видеть, что в одной семье страдают данным заболеванием чаще. Риск заболеть, безусловно, существует, но в наших силах попытаться этот риск снизить. Если генетическую предрасположенность мы, к сожалению, изменить не можем, то исключить провоцирующие факторы для развития болезни – вполне. Рациональное питание и физическая активность, снижение употребления алкоголя, снижение массы тела (при ее избытке) – вот меры профилактики сахарного диабета. Этот набор мер – знают все и называется он «здоровым образом жизни», но в отношении профилактики сахарного диабета – нет ничего лучше.


 World Health Organization. Use of Glycated Haemoglobin (HbAlc) in the Diagnosis of Diabetes Mellitus. Abbreviated Report of a WHO Consultation. World Health Organization, 2011 (WHO/NMH/CHP/CPM/11.1).
World Health Organization. Use of Glycated Haemoglobin (HbAlc) in the Diagnosis of Diabetes Mellitus. Abbreviated Report of a WHO Consultation. World Health Organization, 2011 (WHO/NMH/CHP/CPM/11.1).