| Blood pressure | |
|---|---|
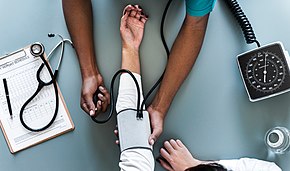
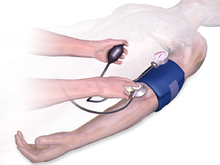
A healthcare worker measuring blood pressure using a sphygmomanometer. |
|
| MeSH | D001795 |
| MedlinePlus | 007490 |
| LOINC | 35094-2 |
Blood pressure (BP) is the pressure of circulating blood against the walls of blood vessels. Most of this pressure results from the heart pumping blood through the circulatory system. When used without qualification, the term «blood pressure» refers to the pressure in the large arteries. Blood pressure is usually expressed in terms of the systolic pressure (maximum pressure during one heartbeat) over diastolic pressure (minimum pressure between two heartbeats) in the cardiac cycle. It is measured in millimeters of mercury (mmHg) above the surrounding atmospheric pressure.
Blood pressure is one of the vital signs—together with respiratory rate, heart rate, oxygen saturation, and body temperature—that healthcare professionals use in evaluating a patient’s health. Normal resting blood pressure, in an adult is approximately 120 millimetres of mercury (16 kPa) systolic over 80 millimetres of mercury (11 kPa) diastolic, denoted as «120/80 mmHg». Globally, the average blood pressure, age standardized, has remained about the same since 1975 to the present, at approx. 127/79 mmHg in men and 122/77 mmHg in women, although these average data mask significantly diverging regional trends.[1]
Traditionally, a health-care worker measured blood pressure non-invasively by auscultation (listening) through a stethoscope for sounds in one arm’s artery as the artery is squeezed, closer to the heart, by an aneroid gauge or a mercury-tube sphygmomanometer.[2] Auscultation is still generally considered to be the gold standard of accuracy for non-invasive blood pressure readings in clinic.[3] However, semi-automated methods have become common, largely due to concerns about potential mercury toxicity,[4] although cost, ease of use and applicability to ambulatory blood pressure or home blood pressure measurements have also influenced this trend.[5] Early automated alternatives to mercury-tube sphygmomanometers were often seriously inaccurate, but modern devices validated to international standards achieve an average difference between two standardized reading methods of 5 mm Hg or less, and a standard deviation of less than 8 mm Hg.[5] Most of these semi-automated methods measure blood pressure using oscillometry (measurement by a pressure transducer in the cuff of the device of small oscillations of
intra-cuff pressure accompanying heartbeat-induced changes in the volume of each pulse).[6]
Blood pressure is influenced by cardiac output, systemic vascular resistance, blood volume, arterial stiffness and varies depending of patient’s situation, emotional state, activity, and relative health or disease state. In the short term, blood pressure is regulated by baroreceptors, which act via the brain to influence the nervous and the endocrine systems.
Blood pressure that is too low is called hypotension, pressure that is consistently too high is called hypertension, and normal pressure is called normotension.[7] Both hypertension and hypotension have many causes and may be of sudden onset or of long duration. Long-term hypertension is a risk factor for many diseases, including stroke, heart disease, and kidney failure. Long-term hypertension is more common than long-term hypotension.
Classification, normal and abnormal values[edit]
Systemic arterial pressure[edit]
The Task Force for the management of arterial hypertension of the European Society of Cardiology (ESC) and the European Society of Hypertension (ESH) classification of office blood pressure (BP)a and definitions of hypertension gradeb.| Category | Systolic BP, mmHg |
Diastolic BP, mmHg |
|---|---|---|
| Optimal | < 120 | < 80 |
| Normal | 120–129 | 80–84 |
| High normal | 130–139 | 85–89 |
| Grade 1 hypertension | 140–159 | 90–99 |
| Grade 2 hypertension | 160–179 | 100–109 |
| Grade 3 hypertension | ≥ 180 | ≥ 110 |
| Isolated systolic hypertensionb | ≥ 140 | < 90 |
| The same classification is used for all ages from 16 years.
a BP category is defined according to seated clinic BP and by the highest level of BP, whether systolic or diastolic. b Isolated systolic hypertension is graded 1, 2, or 3 according to systolic BP values in the ranges indicated. |
The risk of cardiovascular disease increases progressively above 115/75 mmHg,[8] below this level there is limited evidence.[9]
Observational studies demonstrate that people who maintain arterial pressures at the low end of these pressure ranges have much better long-term cardiovascular health. There is an ongoing medical debate over what is the optimal level of blood pressure to target when using drugs to lower blood pressure with hypertension, particularly in older people.[10]
The table shows the 2018 classification of office (or clinic) blood pressure by The Task Force for the management of arterial hypertension of the European Society of Cardiology (ESC) and the European Society of Hypertension (ESH).[11] Similar thresholds had been adopted by the American Heart Association for adults who are 18 years and older,[12] but in November 2017 the American Heart Association announced revised definitions for blood pressure categories that increased the number of people considered to have high blood pressure.[13]
Blood pressure fluctuates from minute to minute and normally shows a circadian rhythm over a 24-hour period,[14] with highest readings in the early morning and evenings and lowest readings at night.[15][16] Loss of the normal fall in blood pressure at night is associated with a greater future risk of cardiovascular disease and there is evidence that night-time blood pressure is a stronger predictor of cardiovascular events than day-time blood pressure.[17] Blood pressure varies over longer time periods (months to years) and this variability predicts adverse outcomes.[18] Blood pressure also changes in response to temperature, noise, emotional stress, consumption of food or liquid, dietary factors, physical activity, changes in posture (such as standing-up), drugs, and disease.[19] The variability in blood pressure and the better predictive value of ambulatory blood pressure measurements has led some authorities, such as the National Institute for Health and Care Excellence (NICE) in the UK, to advocate for the use of ambulatory blood pressure as the preferred method for diagnosis of hypertension.[20]
Various other factors, such as age and sex, also influence a person’s blood pressure. Differences between left-arm and right-arm blood pressure measurements tend to be small. However, occasionally there is a consistent difference greater than 10 mmHg which may need further investigation, e.g. for peripheral arterial disease, obstructive arterial disease or aortic dissection.[21][22][23][24]
There is no accepted diagnostic standard for hypotension, although pressures less than 90/60 are commonly regarded as hypotensive.[25] In practice blood pressure is considered too low only if symptoms are present.[26]
Systemic arterial pressure and age[edit]
Fetal blood pressure[edit]
In pregnancy, it is the fetal heart and not the mother’s heart that builds up the fetal blood pressure to drive blood through the fetal circulation. The blood pressure in the fetal aorta is approximately 30 mmHg at 20 weeks of gestation, and increases to approximately 45 mmHg at 40 weeks of gestation.[27]
The average blood pressure for full-term infants:[28]
- Systolic 65–95 mmHg
- Diastolic 30–60 mmHg
Childhood[edit]
Reference ranges for blood pressure (BP) in children[29]| Stage | Approximate age | Systolic BP, mmHg |
Diastolic BP, mmHg |
|---|---|---|---|
| Infants | 0 to 12 months | 75–100 | 50–70 |
| Toddlers and preschoolers | 1 to 5 years | 80–110 | 50–80 |
| School age | 6 to 12 years | 85–120 | 50–80 |
| Adolescents | 13 to 18 years | 95–140 | 60–90 |
In children, the normal ranges for blood pressure are lower than for adults and depend on height.[30] Reference blood pressure values have been developed for children in different countries, based on the distribution of blood pressure in children of these countries.[31]
Aging adults[edit]
In adults in most societies, systolic blood pressure tends to rise from early adulthood onward, up to at least age 70;[32][33] diastolic pressure tends to begin to rise at the same time but to start to fall earlier in mid-life, approximately age 55.[33] Mean blood pressure rises from early adulthood, plateauing in mid-life, while pulse pressure rises quite markedly after the age of 40. Consequently, in many older people, systolic blood pressure often exceeds the normal adult range,[33] if the diastolic pressure is in the normal range this is termed isolated systolic hypertension. The rise in pulse pressure with age is attributed to increased stiffness of the arteries.[34] An age-related rise in blood pressure is not considered healthy and is not observed in some isolated unacculturated communities.[35]
Systemic venous pressure[edit]
| Site | Normal pressure range (in mmHg)[36] |
|
|---|---|---|
| Central venous pressure | 3–8 | |
| Right ventricular pressure | systolic | 15–30 |
| diastolic | 3–8 | |
| Pulmonary artery pressure | systolic | 15–30 |
| diastolic | 4–12 | |
| Pulmonary vein/
Pulmonary capillary wedge pressure |
2–15 | |
| Left ventricular pressure | systolic | 100–140 |
| diastolic | 3–12 |
Blood pressure generally refers to the arterial pressure in the systemic circulation. However, measurement of pressures in the venous system and the pulmonary vessels plays an important role in intensive care medicine but requires invasive measurement of pressure using a catheter.
Venous pressure is the vascular pressure in a vein or in the atria of the heart. It is much lower than arterial pressure, with common values of 5 mmHg in the right atrium and 8 mmHg in the left atrium.
Variants of venous pressure include:
- Central venous pressure, which is a good approximation of right atrial pressure,[37] which is a major determinant of right ventricular end diastolic volume. (However, there can be exceptions in some cases.)[38]
- The jugular venous pressure (JVP) is the indirectly observed pressure over the venous system. It can be useful in the differentiation of different forms of heart and lung disease.
- The portal venous pressure is the blood pressure in the portal vein. It is normally 5–10 mmHg[39]
Pulmonary pressure[edit]
Normally, the pressure in the pulmonary artery is about 15 mmHg at rest.[40]
Increased blood pressure in the capillaries of the lung causes pulmonary hypertension, leading to interstitial edema if the pressure increases to above 20 mmHg, and to pulmonary edema at pressures above 25 mmHg.[41]
Mean systemic pressure[edit]
If the heart is stopped, blood pressure falls, but it does not fall to zero. The remaining pressure measured after cessation of the heart beat and redistribution of blood throughout the circulation is termed the mean systemic pressure or mean circulatory filling pressure;[42] typically this is proximally ~7mm Hg.[42]
Disorders of blood pressure[edit]
Disorders of blood pressure control include high blood pressure, low blood pressure, and blood pressure that shows excessive or maladaptive fluctuation.
High blood pressure[edit]
Overview of main complications of persistent high blood pressure
Arterial hypertension can be an indicator of other problems and may have long-term adverse effects. Sometimes it can be an acute problem, for example hypertensive emergency.
Levels of arterial pressure put mechanical stress on the arterial walls. Higher pressures increase heart workload and progression of unhealthy tissue growth (atheroma) that develops within the walls of arteries. The higher the pressure, the more stress that is present and the more atheroma tend to progress and the heart muscle tends to thicken, enlarge and become weaker over time.
Persistent hypertension is one of the risk factors for strokes, heart attacks, heart failure, and arterial aneurysms, and is the leading cause of chronic kidney failure. Even moderate elevation of arterial pressure leads to shortened life expectancy. At severely high pressures, mean arterial pressures 50% or more above average, a person can expect to live no more than a few years unless appropriately treated.[43]
In the past, most attention was paid to diastolic pressure; but nowadays it is recognized that both high systolic pressure and high pulse pressure (the numerical difference between systolic and diastolic pressures) are also risk factors. In some cases, it appears that a decrease in excessive diastolic pressure can actually increase risk, probably due to the increased difference between systolic and diastolic pressures. If systolic blood pressure is elevated (>140 mmHg) with a normal diastolic blood pressure (<90 mmHg), it is called isolated systolic hypertension and may present a health concern.[44][45] According to the 2017 [46]American College of Cardiology/American Heart Association Blood Pressure Guidelines, «an {systolic blood pressure] of 130 mm Hg is now considered hypertensive at all ages.» This will lead to more diagnoses of hypertension among all ages.
For those with heart valve regurgitation, a change in its severity may be associated with a change in diastolic pressure. In a study of people with heart valve regurgitation that compared measurements two weeks apart for each person, there was an increased severity of aortic and mitral regurgitation when diastolic blood pressure increased, whereas when diastolic blood pressure decreased, there was a decreased severity.[47]
Low blood pressure[edit]
Blood pressure that is too low is known as hypotension. This is a medical concern if it causes signs or symptoms, such as dizziness, fainting, or in extreme cases, circulatory shock.[48]
Causes of low arterial pressure include:[49]
- Sepsis
- Hemorrhage – blood loss
- Cardiogenic shock
- Neurally mediated hypotension (or reflex syncope)
- Toxins including toxic doses of blood pressure medicine
- Hormonal abnormalities, such as Addison’s disease
- Eating disorders, particularly anorexia nervosa and bulimia
Orthostatic hypotension[edit]
A large fall in blood pressure upon standing (persistent systolic/diastolic blood pressure decrease of >20/10 mm Hg) is termed orthostatic hypotension (postural hypotension) and represents a failure of the body to compensate for the effect of gravity on the circulation. Standing results in an increased hydrostatic pressure in the blood vessels of the lower limbs. The consequent distension of the veins below the diaphragm (venous pooling) causes ~500 ml of blood to be relocated from the chest and upper body. This results in a rapid decrease in central blood volume and a reduction of ventricular preload which in turn reduces stroke volume, and mean arterial pressure. Normally this is compensated for by multiple mechanisms, including activation of the autonomic nervous system which increases heart rate, myocardial contractility and systemic arterial vasoconstriction to preserve blood pressure and elicits venous vasoconstriction to decrease venous compliance. Decreased venous compliance also results from an intrinsic myogenic increase in venous smooth muscle tone in response to the elevated pressure in the veins of the lower body. Other compensatory mechanisms include the veno-arteriolar axon reflex, the ‘skeletal muscle pump’ and ‘respiratory pump’. Together these mechanisms normally stabilize blood pressure within a minute or less.[50] If these compensatory mechanisms fail and arterial pressure and blood flow decrease beyond a certain point, the perfusion of the brain becomes critically compromised (i.e., the blood supply is not sufficient), causing lightheadedness, dizziness, weakness or fainting.[51] Usually this failure of compensation is due to disease, or drugs that affect the sympathetic nervous system.[50] A similar effect is observed following the experience of excessive gravitational forces (G-loading), such as routinely experienced by aerobatic or combat pilots ‘pulling Gs’ where the extreme hydrostatic pressures exceed the ability of the body’s compensatory mechanisms.
Variable or fluctuating blood pressure[edit]
Some fluctuation or variation in blood pressure is normal. Variations in pressure that are significantly greater than the norm are associated with increased risk of cardiovascular disease[52] brain small vessel disease,[53] and dementia[54] independent of the average blood pressure level. Recent evidence from clinical trials has also linked variation in blood pressure to mortality,[55][56] stroke,[57] heart failure,[58] and cardiac changes that may give rise to heart failure.[59] These data have prompted discussion of whether excessive variation in blood pressure should be treated, even among normotensive older adults.[60] Older individuals and those who had received blood pressure medications are more likely to exhibit larger fluctuations in pressure,[61] and there is some evidence that different antihypertensive agents have different effects on blood pressure variability;[54] whether these differences translate to benefits in outcome is uncertain.[54]
Physiology[edit]
Cardiac systole and diastole
Blood flow velocity waveforms in the central retinal artery (red) and vein (blue), measured by laser Doppler imaging in the eye fundus of a healthy volunteer.
During each heartbeat, blood pressure varies between a maximum (systolic) and a minimum (diastolic) pressure.[62] The blood pressure in the circulation is principally due to the pumping action of the heart.[63] However, blood pressure is also regulated by neural regulation from the brain (see Hypertension and the brain), as well as osmotic regulation from the kidney. Differences in mean blood pressure drive the flow of blood around the circulation. The rate of mean blood flow depends on both blood pressure and the resistance to flow presented by the blood vessels. In the absence of hydrostatic effects (e.g. standing), mean blood pressure decreases as the circulating blood moves away from the heart through arteries and capillaries due to viscous losses of energy. Mean blood pressure drops over the whole circulation, although most of the fall occurs along the small arteries and arterioles.[64] Pulsatility also diminishes in the smaller elements of the arterial circulation, although some transmitted pulsatility is observed in capillaries.[65]
Schematic of pressures in the circulation
Gravity affects blood pressure via hydrostatic forces (e.g., during standing), and valves in veins, breathing, and pumping from contraction of skeletal muscles also influence blood pressure, particularly in veins.[63]
Hemodynamics[edit]
A simple view of the hemodynamics of systemic arterial pressure is based around mean arterial pressure (MAP) and pulse pressure. Most influences on blood pressure can be understood in terms of their effect on cardiac output,[66] systemic vascular resistance, or arterial stiffness (the inverse of arterial compliance). Cardiac output is the product of stroke volume and heart rate. Stroke volume is influenced by 1) the end diastolic volume or filling pressure of the ventricle acting via the Frank Starling mechanism—this is influenced by blood volume; 2) cardiac contractility; and 3) afterload, the impedance to blood flow presented by the circulation.[67] In the short-term, the greater the blood volume, the higher the cardiac output. This has been proposed as an explanation of the relationship between high dietary salt intake and increased blood pressure; however, responses to increased dietary sodium intake vary between individuals and are highly dependent on autonomic nervous system responses and the renin–angiotensin system,[68][69][70] changes in plasma osmolarity may also be important.[71] In the longer-term the relationship between volume and blood pressure is more complex.[72] In simple terms, systemic vascular resistance is mainly determined by the caliber of small arteries and arterioles. The resistance attributable to a blood vessel depends on its radius as described by the Hagen-Poiseuille’s equation (resistance∝1/radius4). Hence, the smaller the radius, the higher the resistance. Other physical factors that affect resistance include: vessel length (the longer the vessel, the higher the resistance), blood viscosity (the higher the viscosity, the higher the resistance)[73] and the number of vessels, particularly the smaller numerous, arterioles and capillaries. The presence of a severe arterial stenosis increases resistance to flow, however this increase in resistance rarely increases systemic blood pressure because its contribution to total systemic resistance is small, although it may profoundly decrease downstream flow.[74] Substances called vasoconstrictors reduce the caliber of blood vessels, thereby increasing blood pressure. Vasodilators (such as nitroglycerin) increase the caliber of blood vessels, thereby decreasing arterial pressure. In the longer term a process termed remodeling also contributes to changing the caliber of small blood vessels and influencing resistance and reactivity to vasoactive agents.[75][76] Reductions in capillary density, termed capillary rarefaction, may also contribute to increased resistance in some circumstances.[77]
In practice, each individual’s autonomic nervous system and other systems regulating blood pressure, notably the kidney,[78] respond to and regulate all these factors so that, although the above issues are important, they rarely act in isolation and the actual arterial pressure response of a given individual can vary widely in the short and long term.
Mean arterial pressure[edit]
Mean Arterial Pressure (MAP) is the average of blood pressure over a cardiac cycle and is determined by the cardiac output (CO), systemic vascular resistance (SVR), and central venous pressure (CVP):[79][80][81]
In practice, the contribution of CVP (which is small) is generally ignored and so
MAP is often estimated from measurements of the systolic pressure, 


where k = 0.333 although other values for k have been advocated.[82][83]
Pulse pressure[edit]
A schematic representation of the arterial pressure waveform over one cardiac cycle. The notch in the curve is associated with closing of the aortic valve.
The pulse pressure is the difference between the measured systolic and diastolic pressures,[84]
The pulse pressure is a consequence of the pulsatile nature of the cardiac output, i.e. the heartbeat. The magnitude of the pulse pressure is usually attributed to the interaction of the stroke volume of the heart, the compliance (ability to expand) of the arterial system—largely attributable to the aorta and large elastic arteries—and the resistance to flow in the arterial tree.[84]
Regulation of blood pressure[edit]
The endogenous, homeostatic regulation of arterial pressure is not completely understood, but the following mechanisms of regulating arterial pressure have been well-characterized:
- Baroreceptor reflex: Baroreceptors in the high pressure receptor zones detect changes in arterial pressure. These baroreceptors send signals ultimately to the medulla of the brain stem, specifically to the rostral ventrolateral medulla (RVLM). The medulla, by way of the autonomic nervous system, adjusts the mean arterial pressure by altering both the force and speed of the heart’s contractions, as well as the systemic vascular resistance. The most important arterial baroreceptors are located in the left and right carotid sinuses and in the aortic arch.[85]
- Renin–angiotensin system (RAS): This system is generally known for its long-term adjustment of arterial pressure. This system allows the kidney to compensate for loss in blood volume or drops in arterial pressure by activating an endogenous vasoconstrictor known as angiotensin II.
- Aldosterone release: This steroid hormone is released from the adrenal cortex in response to activation of the renin-angiotensin system, high serum potassium levels, or elevated adrenocorticotropic hormone (ACTH). Renin converts angiotensinogen to angiotensin I, which is converted by angiotensin converting enzyme to angiotensin II. Angiotensin II then signals to the adrenal cortex to release aldosterone.[86] Aldosterone stimulates sodium retention and potassium excretion by the kidneys and the consequent salt and water retention increases plasma volume, and indirectly, arterial pressure. Aldosterone may also exert direct pressor effects on vascular smooth muscle and central effects on sympathetic nervous system activity.[87]
- Baroreceptors in low pressure receptor zones (mainly in the venae cavae and the pulmonary veins, and in the atria) result in feedback by regulating the secretion of antidiuretic hormone (ADH/Vasopressin), renin and aldosterone. The resultant increase in blood volume results in an increased cardiac output by the Frank–Starling law of the heart, in turn increasing arterial blood pressure.
These different mechanisms are not necessarily independent of each other, as indicated by the link between the RAS and aldosterone release. When blood pressure falls many physiological cascades commence in order to return the blood pressure to a more appropriate level.
- The blood pressure fall is detected by a decrease in blood flow and thus a decrease in glomerular filtration rate (GFR).
- Decrease in GFR is sensed as a decrease in Na+ levels by the macula densa.
- The macula densa causes an increase in Na+ reabsorption, which causes water to follow in via osmosis and leads to an ultimate increase in plasma volume. Further, the macula densa releases adenosine which causes constriction of the afferent arterioles.
- At the same time, the juxtaglomerular cells sense the decrease in blood pressure and release renin.
- Renin converts angiotensinogen (inactive form) to angiotensin I (active form).
- Angiotensin I flows in the bloodstream until it reaches the capillaries of the lungs where angiotensin-converting enzyme (ACE) acts on it to convert it into angiotensin II.
- Angiotensin II is a vasoconstrictor that will increase blood flow to the heart and subsequently the preload, ultimately increasing the cardiac output.
- Angiotensin II also causes an increase in the release of aldosterone from the adrenal glands.
- Aldosterone further increases the Na+ and H2O reabsorption in the distal convoluted tubule of the nephron.
Currently, the RAS is targeted pharmacologically by ACE inhibitors and angiotensin II receptor antagonists, also known as angiotensin receptor blockers (ARBs). The aldosterone system is directly targeted by spironolactone, an aldosterone antagonist. The fluid retention may be targeted by diuretics; the antihypertensive effect of diuretics is due to its effect on blood volume. Generally, the baroreceptor reflex is not targeted in hypertension because if blocked, individuals may experience orthostatic hypotension and fainting.
Taking blood pressure with a sphygmomanometer
Measurement[edit]
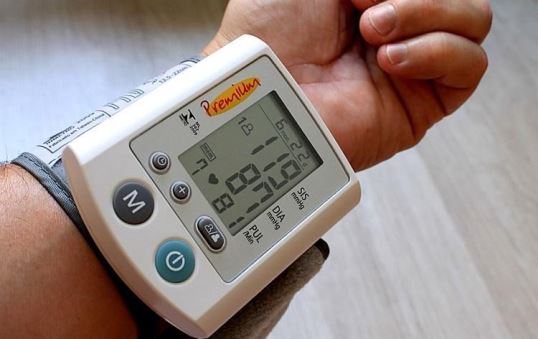
Arterial pressure is most commonly measured via a sphygmomanometer, which uses the height of a column of mercury, or an aneroid gauge, to reflect the blood pressure by auscultation.[2] The most common automated blood pressure measurement technique is based on the oscillometric method.[88] Fully automated oscillometric measurement has been available since 1981.[89] This principle has recently been used to measure blood pressure with a smartphone.[90] Measuring pressure invasively, by penetrating the arterial wall to take the measurement, is much less common and usually restricted to a hospital setting.
Novel methods to measure blood pressure without penetrating the arterial wall, and without applying any pressure on patient’s body are currently being explored.[91] So-called cuffless measurements, these methods open the door to more comfortable and acceptable blood pressure monitors. An example is a cuffless blood pressure monitor at the wrist that uses only optical sensors.[92]
One common problem in office blood pressure measurement in the United States is terminal digit preference. According to one study, approximately 40% of recorded measurements ended with the digit zero, whereas «without bias, 10%–20% of measurements are expected to end in zero»[93] Therefore, addressing digit preference is a key issue for improving blood pressure measurement accuracy.
In animals[edit]
Blood pressure levels in non-human mammals may vary depending on the species. Heart rate differs markedly, largely depending on the size of the animal (larger animals have slower heart rates).[94] The giraffe has a distinctly high arterial pressure of about 190 mm Hg, enabling blood perfusion through the 2 metres (6 ft 7 in)-long neck to the head.[95] In other species subjected to orthostatic blood pressure, such as arboreal snakes, blood pressure is higher than in non-arboreal snakes.[96] A heart near to the head (short heart-to-head distance) and a long tail with tight integument favor blood perfusion to the head.[97][98]
As in humans, blood pressure in animals differs by age, sex, time of day, and environmental circumstances:[99][100] measurements made in laboratories or under anesthesia may not be representative of values under free-living conditions. Rats, mice, dogs and rabbits have been used extensively to study the regulation of blood pressure.[101]
Blood pressure and heart rate of various mammals[99]| Species | Blood pressure mm Hg |
Heart rate beats per minute |
|
|---|---|---|---|
| Systolic | Diastolic | ||
| Calves | 140 | 70 | 75–146 |
| Cats | 155 | 68 | 100–259 |
| Dogs | 161 | 51 | 62–170 |
| Goats | 140 | 90 | 80–120 |
| Guinea-pigs | 140 | 90 | 240–300 |
| Mice | 120 | 75 | 580–680 |
| Pigs | 169 | 55 | 74–116 |
| Rabbits | 118 | 67 | 205–306 |
| Rats | 153 | 51 | 305–500 |
| Rhesus monkeys | 160 | 125 | 180–210 |
| Sheep | 140 | 80 | 63–210 |
Hypertension in cats and dogs[edit]
Hypertension in cats and dogs is generally diagnosed if the blood pressure is greater than 150[102] mm Hg (systolic), although sight hounds have higher blood pressures than most other dog breeds; a systolic pressure greater than 180 mmHg is considered abnormal in these dogs.[103]
References[edit]
- ^ Zhou B, Bentham J, Di Cesare M, Bixby H, Danaei G, Cowan MJ, et al. (NCD Risk Factor Collaboration (NCD-RisC)) (January 2017). «Worldwide trends in blood pressure from 1975 to 2015: a pooled analysis of 1479 population-based measurement studies with 19·1 million participants». Lancet. 389 (10064): 37–55. doi:10.1016/S0140-6736(16)31919-5. PMC 5220163. PMID 27863813.
- ^ a b Booth J (November 1977). «A short history of blood pressure measurement». Proceedings of the Royal Society of Medicine. 70 (11): 793–799. doi:10.1177/003591577707001112. PMC 1543468. PMID 341169.
- ^ Grim CE, Grim CM (March 2016). «Auscultatory BP: still the gold standard». Journal of the American Society of Hypertension. 10 (3): 191–193. doi:10.1016/j.jash.2016.01.004. PMID 26839183.
- ^ O’Brien E (January 2001). «Blood pressure measurement is changing!». Heart. 85 (1): 3–5. doi:10.1136/heart.85.1.3. PMC 1729570. PMID 11119446.
- ^ a b Ogedegbe G, Pickering T (November 2010). «Principles and techniques of blood pressure measurement». Cardiology Clinics. 28 (4): 571–586. doi:10.1016/j.ccl.2010.07.006. PMC 3639494. PMID 20937442.
- ^ Alpert BS, Quinn D, Gallick D (December 2014). «Oscillometric blood pressure: a review for clinicians». Journal of the American Society of Hypertension. 8 (12): 930–938. doi:10.1016/j.jash.2014.08.014. PMID 25492837.
- ^ Newman WA, ed. (2012). Dorland’s illustrated medical dictionary (32nd ed.). Philadelphia, PA: Saunders/Elsevier. ISBN 978-1-4160-6257-8. OCLC 706780870.
- ^ Appel LJ, Brands MW, Daniels SR, Karanja N, Elmer PJ, Sacks FM (February 2006). «Dietary approaches to prevent and treat hypertension: a scientific statement from the American Heart Association». Hypertension. 47 (2): 296–308. CiteSeerX 10.1.1.617.6244. doi:10.1161/01.HYP.0000202568.01167.B6. PMID 16434724. S2CID 1447853.
- ^ Lewington S, Clarke R, Qizilbash N, Peto R, Collins R (December 2002). «Age-specific relevance of usual blood pressure to vascular mortality: a meta-analysis of individual data for one million adults in 61 prospective studies». Lancet. 360 (9349): 1903–1913. doi:10.1016/S0140-6736(02)11911-8. PMID 12493255. S2CID 54363452.
- ^ Yusuf S, Lonn E (November 2016). «The SPRINT and the HOPE-3 Trial in the Context of Other Blood Pressure-Lowering Trials». JAMA Cardiology. 1 (8): 857–858. doi:10.1001/jamacardio.2016.2169. PMID 27602555.
- ^ Williams B, Mancia G, Spiering W, Agabiti Rosei E, Azizi M, Burnier M, et al. (September 2018). «2018 ESC/ESH Guidelines for the management of arterial hypertension». European Heart Journal. 39 (33): 3021–3104. doi:10.1093/eurheartj/ehy339. PMID 30165516.
- ^ «Understanding blood pressure readings». American Heart Association. 11 January 2011. Retrieved 30 March 2011.
- ^ «Nearly half of US adults could now be classified with high blood pressure, under new definitions». American Heart Association. 13 November 2017. Retrieved 2019-07-28.
- ^ Smolensky MH, Hermida RC, Portaluppi F (June 2017). «Circadian mechanisms of 24-hour blood pressure regulation and patterning». Sleep Medicine Reviews. 33: 4–16. doi:10.1016/j.smrv.2016.02.003. PMID 27076261.
- ^ van Berge-Landry HM, Bovbjerg DH, James GD (October 2008). «Relationship between waking-sleep blood pressure and catecholamine changes in African-American and European-American women». Blood Pressure Monitoring. 13 (5): 257–262. doi:10.1097/MBP.0b013e3283078f45. PMC 2655229. PMID 18799950.
Table2: Comparison of ambulatory blood pressures and urinary norepinephrine and epinephrine excretion measured at work, home, and during sleep between European–American (n = 110) and African–American (n = 51) women
- ^ van Berge-Landry HM, Bovbjerg DH, James GD (October 2008). «Relationship between waking-sleep blood pressure and catecholamine changes in African-American and European-American women». Blood Pressure Monitoring. 13 (5): 257–262. doi:10.1097/MBP.0b013e3283078f45. PMC 2655229. PMID 18799950. NIHMS90092.
- ^ Hansen TW, Li Y, Boggia J, Thijs L, Richart T, Staessen JA (January 2011). «Predictive role of the nighttime blood pressure». Hypertension. 57 (1): 3–10. doi:10.1161/HYPERTENSIONAHA.109.133900. PMID 21079049.
- ^ Rothwell PM (June 2011). «Does blood pressure variability modulate cardiovascular risk?». Current Hypertension Reports. 13 (3): 177–186. doi:10.1007/s11906-011-0201-3. PMID 21465141. S2CID 207331784.
- ^ Engel BT, Blümchen G, eds. (1992). Temporal Variations of the Cardiovascular System. Berlin, Heidelberg: Springer Berlin Heidelberg. ISBN 978-3-662-02748-6. OCLC 851391490.
- ^ National Clinical Guideline Centre (UK) (2011). Hypertension: The Clinical Management of Primary Hypertension in Adults: Update of Clinical Guidelines 18 and 34. National Institute for Health and Clinical Excellence: Guidance. London: Royal College of Physicians (UK). PMID 22855971.
- ^ Eguchi K, Yacoub M, Jhalani J, Gerin W, Schwartz JE, Pickering TG (February 2007). «Consistency of blood pressure differences between the left and right arms». Archives of Internal Medicine. 167 (4): 388–393. doi:10.1001/archinte.167.4.388. PMID 17325301.
- ^ Agarwal R, Bunaye Z, Bekele DM (March 2008). «Prognostic significance of between-arm blood pressure differences». Hypertension. 51 (3): 657–662. CiteSeerX 10.1.1.540.5836. doi:10.1161/HYPERTENSIONAHA.107.104943. PMID 18212263. S2CID 1101762.
- ^ Clark CE, Campbell JL, Evans PH, Millward A (December 2006). «Prevalence and clinical implications of the inter-arm blood pressure difference: A systematic review». Journal of Human Hypertension. 20 (12): 923–931. doi:10.1038/sj.jhh.1002093. PMID 17036043.
- ^ Clark CE, Warren FC, Boddy K, McDonagh ST, Moore SF, Goddard J, et al. (February 2021). «Associations Between Systolic Interarm Differences in Blood Pressure and Cardiovascular Disease Outcomes and Mortality: Individual Participant Data Meta-Analysis, Development and Validation of a Prognostic Algorithm: The INTERPRESS-IPD Collaboration». Hypertension. 77 (2): 650–661. doi:10.1161/HYPERTENSIONAHA.120.15997. PMC 7803446. PMID 33342236.
- ^ Sharma S, Bhattacharya PT (2018). «Hypotension». StatPearls. StatPearls Publishing. PMID 29763136. Retrieved 2018-12-23.
- ^ Mayo Clinic staff (2009-05-23). «Low blood pressure (hypotension) – Causes». MayoClinic.com. Mayo Foundation for Medical Education and Research. Retrieved 2010-10-19.
- ^ Struijk PC, Mathews VJ, Loupas T, Stewart PA, Clark EB, Steegers EA, Wladimiroff JW (October 2008). «Blood pressure estimation in the human fetal descending aorta». Ultrasound in Obstetrics & Gynecology. 32 (5): 673–681. doi:10.1002/uog.6137. PMID 18816497. S2CID 23575926.
- ^ Sharon SM, Emily SM (2006). Foundations of Maternal-Newborn Nursing (4th ed.). Philadelphia: Elsevier. p. 476.
- ^ Pediatric Age Specific Archived 2017-05-16 at the Wayback Machine, p. 6. Revised 6/10. By Theresa Kirkpatrick and Kateri Tobias. UCLA Health System
- ^ National Heart Lung and Blood Institute. «Blood pressure tables for children and adolescents». Archived from the original on 2014-06-18. Retrieved 2008-09-23. (Note that the median blood pressure is given by the 50th percentile and hypertension is defined by the 95th percentile for a given age, height, and sex.)
- ^ Chiolero A (March 2014). «The quest for blood pressure reference values in children». Journal of Hypertension. 32 (3): 477–479. doi:10.1097/HJH.0000000000000109. PMID 24477093. S2CID 1949314.
- ^ Wills AK, Lawlor DA, Matthews FE, Sayer AA, Bakra E, Ben-Shlomo Y, et al. (June 2011). «Life course trajectories of systolic blood pressure using longitudinal data from eight UK cohorts». PLOS Medicine. 8 (6): e1000440. doi:10.1371/journal.pmed.1000440. PMC 3114857. PMID 21695075.
- ^ a b c Franklin SS, Gustin W, Wong ND, Larson MG, Weber MA, Kannel WB, Levy D (July 1997). «Hemodynamic patterns of age-related changes in blood pressure. The Framingham Heart Study». Circulation. 96 (1): 308–315. doi:10.1161/01.CIR.96.1.308. PMID 9236450. S2CID 40209177.
- ^ Franklin SS (2008-05-01). «Beyond blood pressure: Arterial stiffness as a new biomarker of cardiovascular disease». Journal of the American Society of Hypertension. 2 (3): 140–151. doi:10.1016/j.jash.2007.09.002. PMID 20409896.
- ^ Gurven M, Blackwell AD, Rodríguez DE, Stieglitz J, Kaplan H (July 2012). «Does blood pressure inevitably rise with age?: longitudinal evidence among forager-horticulturalists». Hypertension. 60 (1): 25–33. doi:10.1161/HYPERTENSIONAHA.111.189100. PMC 3392307. PMID 22700319.
- ^ Table 30-1 in: Goers TA, Klingensmith ME, Chen LE, Glasgow SC (2008). The Washington Manual of Surgery. Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins. ISBN 978-0-7817-7447-5.
- ^ «Central Venous Catheter Physiology». Archived from the original on 2008-08-21. Retrieved 2009-02-27.
- ^ Tkachenko BI, Evlakhov VI, Poyasov IZ (October 2002). «Independence of changes in right atrial pressure and central venous pressure». Bulletin of Experimental Biology and Medicine. 134 (4): 318–320. doi:10.1023/A:1021931508946. PMID 12533747. S2CID 23726657.
- ^ «Esophageal Varices : Article Excerpt by: Samy A Azer». eMedicine. Retrieved 2011-08-22.
- ^ «What Is Pulmonary Hypertension?». From Diseases and Conditions Index (DCI). National Heart, Lung, and Blood Institute. September 2008. Retrieved 6 April 2009.
- ^ Adair OV (2001). «Chapter 41». Cardiology secrets (2nd ed.). Philadelphia: Hanley & Belfus. p. 210. ISBN 978-1-56053-420-4.
- ^ a b Rothe CF (February 1993). «Mean circulatory filling pressure: its meaning and measurement». Journal of Applied Physiology. 74 (2): 499–509. doi:10.1152/jappl.1993.74.2.499. PMID 8458763.
- ^ Guyton AC (2006). Textbook of Medical Physiology (11th ed.). Philadelphia: Elsevier Saunders. p. 220. ISBN 978-0-7216-0240-0.
- ^ «Isolated systolic hypertension: A health concern?». MayoClinic.com. Retrieved 2018-01-25.
- ^ «Clinical Management of Isolated Systolic Hypertension». Archived from the original on September 29, 2011. Retrieved 2011-12-07.
- ^ Tan JL, Thakur K (2022). «Systolic Hypertension». StatPearls. Treasure Island (FL): StatPearls Publishing. PMID 29494079. Retrieved 2022-10-03.
- ^ Gottdiener JS, Panza JA, St John Sutton M, Bannon P, Kushner H, Weissman NJ (July 2002). «Testing the test: the reliability of echocardiography in the sequential assessment of valvular regurgitation». American Heart Journal. 144 (1): 115–121. doi:10.1067/mhj.2002.123139. PMID 12094197.
- ^ «Diseases and conditions index – hypotension». National Heart Lung and Blood Institute. September 2008. Retrieved 2008-09-16.
- ^ Braunwald E, Bonow RO (2012). Braunwald’s heart disease : a textbook of cardiovascular medicine (9th ed.). Philadelphia: Saunders. ISBN 978-1-4377-0398-6. OCLC 671465395.
- ^ a b Ricci F, De Caterina R, Fedorowski A (August 2015). «Orthostatic Hypotension: Epidemiology, Prognosis, and Treatment». Journal of the American College of Cardiology. 66 (7): 848–860. doi:10.1016/j.jacc.2015.06.1084. PMID 26271068.
- ^ Franco Folino A (2007). «Cerebral autoregulation and syncope». Progress in Cardiovascular Diseases. 50 (1): 49–80. doi:10.1016/j.pcad.2007.01.001. PMID 17631437.
- ^ Stevens SL, Wood S, Koshiaris C, Law K, Glasziou P, Stevens RJ, McManus RJ (August 2016). «Blood pressure variability and cardiovascular disease: systematic review and meta-analysis». BMJ. 354: i4098. doi:10.1136/bmj.i4098. PMC 4979357. PMID 27511067.
- ^ Tully PJ, Yano Y, Launer LJ, Kario K, Nagai M, Mooijaart SP, et al. (January 2020). «Association Between Blood Pressure Variability and Cerebral Small-Vessel Disease: A Systematic Review and Meta-Analysis». Journal of the American Heart Association. 9 (1): e013841. doi:10.1161/JAHA.119.013841. PMC 6988154. PMID 31870233.
- ^ a b c Messerli FH, Hofstetter L, Rimoldi SF, Rexhaj E, Bangalore S (May 2019). «Risk Factor Variability and Cardiovascular Outcome: JACC Review Topic of the Week». Journal of the American College of Cardiology. 73 (20): 2596–2603. doi:10.1016/j.jacc.2019.02.063. PMID 31118154.
- ^ Chiriacò M, Pateras K, Virdis A, Charakida M, Kyriakopoulou D, Nannipieri M, et al. (December 2019). «Association between blood pressure variability, cardiovascular disease and mortality in type 2 diabetes: A systematic review and meta-analysis». Diabetes, Obesity & Metabolism. 21 (12): 2587–2598. doi:10.1111/dom.13828. hdl:11568/996646. PMID 31282073. S2CID 195829708.
- ^ Nuyujukian DS, Newell MS, Zhou JJ, Koska J, Reaven PD (May 2022). «Baseline blood pressure modifies the role of blood pressure variability in mortality: Results from the ACCORD trial». Diabetes, Obesity & Metabolism. 24 (5): 951–955. doi:10.1111/dom.14649. PMC 8986598. PMID 35014154. S2CID 245896131.
- ^ Muntner P, Whittle J, Lynch AI, Colantonio LD, Simpson LM, Einhorn PT, et al. (September 2015). «Visit-to-Visit Variability of Blood Pressure and Coronary Heart Disease, Stroke, Heart Failure, and Mortality: A Cohort Study». Annals of Internal Medicine. 163 (5): 329–338. doi:10.7326/M14-2803. PMC 5021508. PMID 26215765.
- ^ Nuyujukian DS, Koska J, Bahn G, Reaven PD, Zhou JJ (July 2020). «Blood Pressure Variability and Risk of Heart Failure in ACCORD and the VADT». Diabetes Care. 43 (7): 1471–1478. doi:10.2337/dc19-2540. hdl:10150/641980. PMC 7305004. PMID 32327422.
- ^ Nwabuo CC, Yano Y, Moreira HT, Appiah D, Vasconcellos HD, Aghaji QN, et al. (July 2020). «Association Between Visit-to-Visit Blood Pressure Variability in Early Adulthood and Myocardial Structure and Function in Later Life». JAMA Cardiology. 5 (7): 795–801. doi:10.1001/jamacardio.2020.0799. PMC 7160747. PMID 32293640.
- ^ Parati G, Ochoa JE, Lombardi C, Bilo G (March 2013). «Assessment and management of blood-pressure variability». Nature Reviews. Cardiology. 10 (3): 143–155. doi:10.1038/nrcardio.2013.1. PMID 23399972. S2CID 22425558.
- ^ Brickman AM, Reitz C, Luchsinger JA, Manly JJ, Schupf N, Muraskin J, et al. (May 2010). «Long-term blood pressure fluctuation and cerebrovascular disease in an elderly cohort». Archives of Neurology. 67 (5): 564–569. doi:10.1001/archneurol.2010.70. PMC 2917204. PMID 20457955.
- ^ «Normal Blood Pressure Range Adults». Health and Life. 2010-06-07. Archived from the original on 2016-03-18. Retrieved 2010-06-20.
- ^ a b Caro CG (1978). The Mechanics of The Circulation. Oxford [Oxfordshire]: Oxford University Press. ISBN 978-0-19-263323-1.
- ^ Klabunde R (2005). Cardiovascular Physiology Concepts. Lippincott Williams & Wilkins. pp. 93–94. ISBN 978-0-7817-5030-1.
- ^ Mahler F, Muheim MH, Intaglietta M, Bollinger A, Anliker M (June 1979). «Blood pressure fluctuations in human nailfold capillaries». The American Journal of Physiology. 236 (6): H888–H893. doi:10.1152/ajpheart.1979.236.6.H888. PMID 443454.
- ^ Guyton AC (December 1981). «The relationship of cardiac output and arterial pressure control». Circulation. 64 (6): 1079–1088. doi:10.1161/01.cir.64.6.1079. PMID 6794930.
- ^ Milnor WR (May 1975). «Arterial impedance as ventricular afterload». Circulation Research. 36 (5): 565–570. doi:10.1161/01.res.36.5.565. PMID 1122568.
- ^ Freis ED (April 1976). «Salt, volume and the prevention of hypertension». Circulation. 53 (4): 589–595. doi:10.1161/01.CIR.53.4.589. PMID 767020.
- ^ Caplea A, Seachrist D, Dunphy G, Ely D (April 2001). «Sodium-induced rise in blood pressure is suppressed by androgen receptor blockade». American Journal of Physiology. Heart and Circulatory Physiology. 4. 280 (4): H1793–H1801. doi:10.1152/ajpheart.2001.280.4.H1793. PMID 11247793. S2CID 12069178.
- ^ Houston MC (January 1986). «Sodium and hypertension. A review». Archives of Internal Medicine. 1. 146 (1): 179–185. doi:10.1001/archinte.1986.00360130217028. PMID 3510595.
- ^ Kanbay M, Aslan G, Afsar B, Dagel T, Siriopol D, Kuwabara M, et al. (October 2018). «Acute effects of salt on blood pressure are mediated by serum osmolality». Journal of Clinical Hypertension. 20 (10): 1447–1454. doi:10.1111/jch.13374. PMC 8030773. PMID 30232829.
- ^ Titze J, Luft FC (June 2017). «Speculations on salt and the genesis of arterial hypertension». Kidney International. 91 (6): 1324–1335. doi:10.1016/j.kint.2017.02.034. PMID 28501304.
- ^ Lee AJ (December 1997). «The role of rheological and haemostatic factors in hypertension». Journal of Human Hypertension. 11 (12): 767–776. doi:10.1038/sj.jhh.1000556. PMID 9468002.
- ^ Coffman JD (December 1988). «Pathophysiology of obstructive arterial disease». Herz. 13 (6): 343–350. PMID 3061915.
- ^ Korner PI, Angus JA (1992). «Structural determinants of vascular resistance properties in hypertension. Haemodynamic and model analysis». Journal of Vascular Research. 29 (4): 293–312. doi:10.1159/000158945. PMID 1391553.
- ^ Mulvany MJ (January 2012). «Small artery remodelling in hypertension». Basic & Clinical Pharmacology & Toxicology. 110 (1): 49–55. doi:10.1111/j.1742-7843.2011.00758.x. PMID 21733124.
- ^ de Moraes R, Tibirica E (2017). «Early Functional and Structural Microvascular Changes in Hypertension Related to Aging». Current Hypertension Reviews. 13 (1): 24–32. doi:10.2174/1573402113666170413095508. PMID 28412915.
- ^ Guyton AC, Coleman TG, Cowley AV, Scheel KW, Manning RD, Norman RA (May 1972). «Arterial pressure regulation. Overriding dominance of the kidneys in long-term regulation and in hypertension». The American Journal of Medicine. 52 (5): 584–594. doi:10.1016/0002-9343(72)90050-2. PMID 4337474.
- ^ Mayet J, Hughes A (September 2003). «Cardiac and vascular pathophysiology in hypertension». Heart. 89 (9): 1104–1109. doi:10.1136/heart.89.9.1104. PMC 1767863. PMID 12923045.
- ^ Granger JP, Hall JE (2007). «Role of the Kidney in Hypertension». Comprehensive Hypertension. Elsevier. pp. 241–263. doi:10.1016/b978-0-323-03961-1.50026-x. ISBN 978-0-323-03961-1.
- ^ a b Klabunde RE (2007). «Cardiovascular Physiology Concepts – Mean Arterial Pressure». Archived from the original on 2009-10-02. Retrieved 2008-09-29.
- ^ Bos WJ, Verrij E, Vincent HH, Westerhof BE, Parati G, van Montfrans GA (April 2007). «How to assess mean blood pressure properly at the brachial artery level». Journal of Hypertension. 25 (4): 751–755. doi:10.1097/HJH.0b013e32803fb621. PMID 17351365. S2CID 23155959.
- ^ Meaney E, Alva F, Moguel R, Meaney A, Alva J, Webel R (July 2000). «Formula and nomogram for the sphygmomanometric calculation of the mean arterial pressure». Heart. 84 (1): 64. doi:10.1136/heart.84.1.64. PMC 1729401. PMID 10862592.
- ^ a b Klabunde RE (2007). «Cardiovascular Physiology Concepts – Pulse Pressure». Archived from the original on 2009-10-18. Retrieved 2008-10-02.
- ^ Klabunde RE (2007). «Cardiovascular Physiology Concepts – Arterial Baroreceptors». Retrieved 2008-09-09.
- ^ Fountain J, Lappin SL (January 2022). «Physiology, Renin Angiotensin System.». StatPearls. Treasure Island, FL: StatPearls Publishing. PMID 29261862. Retrieved 18 November 2022.
- ^ Feldman RD (January 2014). «Aldosterone and blood pressure regulation: recent milestones on the long and winding road from electrocortin to KCNJ5, GPER, and beyond». Hypertension. 63 (1): 19–21. doi:10.1161/HYPERTENSIONAHA.113.01251. PMID 24191283.
- ^ Forouzanfar M, Dajani HR, Groza VZ, Bolic M, Rajan S, Batkin I (2015-01-01). «Oscillometric Blood Pressure Estimation: Past, Present, and Future». IEEE Reviews in Biomedical Engineering. 8: 44–63. doi:10.1109/RBME.2015.2434215. PMID 25993705. S2CID 8940215.
- ^ «Apparatus and method for measuring blood pressure» – via Google patents.
- ^ Chandrasekhar A, Kim CS, Naji M, Natarajan K, Hahn JO, Mukkamala R (March 2018). «Smartphone-based blood pressure monitoring via the oscillometric finger-pressing method». Science Translational Medicine. 10 (431): eaap8674. doi:10.1126/scitranslmed.aap8674. PMC 6039119. PMID 29515001.
- ^ Solà J, Delgado-Gonzalo R (2019). The Handbook of Cuffless Blood Pressure Monitoring. Springer International Publishing. ISBN 978-3-030-24701-0.
- ^ Sola J, Bertschi M, Krauss J (September 2018). «Measuring Pressure: Introducing oBPM, the Optical Revolution for Blood Pressure Monitoring». IEEE Pulse. 9 (5): 31–33. doi:10.1109/MPUL.2018.2856960. PMID 30273141. S2CID 52893219.
- ^ Foti KE, Appel LJ, Matsushita K, Coresh J, Alexander GC, Selvin E (May 2021). «Digit Preference in Office Blood Pressure Measurements, United States 2015-2019». American Journal of Hypertension. 34 (5): 521–530. doi:10.1093/ajh/hpaa196. PMC 8628654. PMID 33246327.
- ^ Prothero JW (2015-10-22). The design of mammals : a scaling approach. Cambridge. ISBN 978-1-107-11047-2. OCLC 907295832.
- ^ Brøndum E, Hasenkam JM, Secher NH, Bertelsen MF, Grøndahl C, Petersen KK, et al. (October 2009). «Jugular venous pooling during lowering of the head affects blood pressure of the anesthetized giraffe». American Journal of Physiology. Regulatory, Integrative and Comparative Physiology. 297 (4): R1058–R1065. doi:10.1152/ajpregu.90804.2008. PMID 19657096.
- ^ Seymour RS, Lillywhite HB (December 1976). «Blood pressure in snakes from different habitats». Nature. 264 (5587): 664–666. Bibcode:1976Natur.264..664S. doi:10.1038/264664a0. PMID 1004612. S2CID 555576.
- ^ Nasoori A, Taghipour A, Shahbazzadeh D, Aminirissehei A, Moghaddam S (September 2014). «Heart place and tail length evaluation in Naja oxiana, Macrovipera lebetina, and Montivipera latifii». Asian Pacific Journal of Tropical Medicine. 7S1: S137–S142. doi:10.1016/s1995-7645(14)60220-0. PMID 25312108.
- ^ Seymour RS (1987). «Scaling of cardiovascular physiology in snakes». American Zoologist. 27 (1): 97–109. doi:10.1093/icb/27.1.97. ISSN 0003-1569.
- ^ a b Gross DR (2009). Animal Models in Cardiovascular Research (3rd ed.). Dordrecht: Springer. p. 5. ISBN 978-0-387-95962-7. OCLC 432709394.
- ^ Brown S, Atkins C, Bagley R, Carr A, Cowgill L, Davidson M, et al. (2007). «Guidelines for the identification, evaluation, and management of systemic hypertension in dogs and cats». Journal of Veterinary Internal Medicine. 21 (3): 542–558. doi:10.1111/j.1939-1676.2007.tb03005.x. PMID 17552466.
- ^ Lerman LO, Chade AR, Sica V, Napoli C (September 2005). «Animal models of hypertension: an overview». The Journal of Laboratory and Clinical Medicine. 146 (3): 160–173. doi:10.1016/j.lab.2005.05.005. PMID 16131455.
- ^ «AKC Canine Health Foundation | Hypertension in Dogs». www.akcchf.org. Retrieved 2022-10-03.
- ^ Acierno MJ, Brown S, Coleman AE, Jepson RE, Papich M, Stepien RL, Syme HM (November 2018). «ACVIM consensus statement: Guidelines for the identification, evaluation, and management of systemic hypertension in dogs and cats». Journal of Veterinary Internal Medicine. 32 (6): 1803–1822. doi:10.1111/jvim.15331. PMC 6271319. PMID 30353952.
Further reading[edit]
- Pickering TG, Hall JE, Appel LJ, Falkner BE, Graves J, Hill MN, et al. (January 2005). Subcommittee of Professional Public Education of the American Heart Association Council on High Blood Pressure Research. «Recommendations for blood pressure measurement in humans and experimental animals: Part 1: blood pressure measurement in humans: a statement for professionals from the Subcommittee of Professional and Public Education of the American Heart Association Council on High Blood Pressure Research». Hypertension. 45 (1): 142–161. doi:10.1161/01.HYP.0000150859.47929.8e. PMID 15611362.
| Blood pressure | |
|---|---|

A healthcare worker measuring blood pressure using a sphygmomanometer. |
|
| MeSH | D001795 |
| MedlinePlus | 007490 |
| LOINC | 35094-2 |
Blood pressure (BP) is the pressure of circulating blood against the walls of blood vessels. Most of this pressure results from the heart pumping blood through the circulatory system. When used without qualification, the term «blood pressure» refers to the pressure in the large arteries. Blood pressure is usually expressed in terms of the systolic pressure (maximum pressure during one heartbeat) over diastolic pressure (minimum pressure between two heartbeats) in the cardiac cycle. It is measured in millimeters of mercury (mmHg) above the surrounding atmospheric pressure.
Blood pressure is one of the vital signs—together with respiratory rate, heart rate, oxygen saturation, and body temperature—that healthcare professionals use in evaluating a patient’s health. Normal resting blood pressure, in an adult is approximately 120 millimetres of mercury (16 kPa) systolic over 80 millimetres of mercury (11 kPa) diastolic, denoted as «120/80 mmHg». Globally, the average blood pressure, age standardized, has remained about the same since 1975 to the present, at approx. 127/79 mmHg in men and 122/77 mmHg in women, although these average data mask significantly diverging regional trends.[1]
Traditionally, a health-care worker measured blood pressure non-invasively by auscultation (listening) through a stethoscope for sounds in one arm’s artery as the artery is squeezed, closer to the heart, by an aneroid gauge or a mercury-tube sphygmomanometer.[2] Auscultation is still generally considered to be the gold standard of accuracy for non-invasive blood pressure readings in clinic.[3] However, semi-automated methods have become common, largely due to concerns about potential mercury toxicity,[4] although cost, ease of use and applicability to ambulatory blood pressure or home blood pressure measurements have also influenced this trend.[5] Early automated alternatives to mercury-tube sphygmomanometers were often seriously inaccurate, but modern devices validated to international standards achieve an average difference between two standardized reading methods of 5 mm Hg or less, and a standard deviation of less than 8 mm Hg.[5] Most of these semi-automated methods measure blood pressure using oscillometry (measurement by a pressure transducer in the cuff of the device of small oscillations of
intra-cuff pressure accompanying heartbeat-induced changes in the volume of each pulse).[6]
Blood pressure is influenced by cardiac output, systemic vascular resistance, blood volume, arterial stiffness and varies depending of patient’s situation, emotional state, activity, and relative health or disease state. In the short term, blood pressure is regulated by baroreceptors, which act via the brain to influence the nervous and the endocrine systems.
Blood pressure that is too low is called hypotension, pressure that is consistently too high is called hypertension, and normal pressure is called normotension.[7] Both hypertension and hypotension have many causes and may be of sudden onset or of long duration. Long-term hypertension is a risk factor for many diseases, including stroke, heart disease, and kidney failure. Long-term hypertension is more common than long-term hypotension.
Classification, normal and abnormal values[edit]
Systemic arterial pressure[edit]
The Task Force for the management of arterial hypertension of the European Society of Cardiology (ESC) and the European Society of Hypertension (ESH) classification of office blood pressure (BP)a and definitions of hypertension gradeb.| Category | Systolic BP, mmHg |
Diastolic BP, mmHg |
|---|---|---|
| Optimal | < 120 | < 80 |
| Normal | 120–129 | 80–84 |
| High normal | 130–139 | 85–89 |
| Grade 1 hypertension | 140–159 | 90–99 |
| Grade 2 hypertension | 160–179 | 100–109 |
| Grade 3 hypertension | ≥ 180 | ≥ 110 |
| Isolated systolic hypertensionb | ≥ 140 | < 90 |
| The same classification is used for all ages from 16 years.
a BP category is defined according to seated clinic BP and by the highest level of BP, whether systolic or diastolic. b Isolated systolic hypertension is graded 1, 2, or 3 according to systolic BP values in the ranges indicated. |
The risk of cardiovascular disease increases progressively above 115/75 mmHg,[8] below this level there is limited evidence.[9]
Observational studies demonstrate that people who maintain arterial pressures at the low end of these pressure ranges have much better long-term cardiovascular health. There is an ongoing medical debate over what is the optimal level of blood pressure to target when using drugs to lower blood pressure with hypertension, particularly in older people.[10]
The table shows the 2018 classification of office (or clinic) blood pressure by The Task Force for the management of arterial hypertension of the European Society of Cardiology (ESC) and the European Society of Hypertension (ESH).[11] Similar thresholds had been adopted by the American Heart Association for adults who are 18 years and older,[12] but in November 2017 the American Heart Association announced revised definitions for blood pressure categories that increased the number of people considered to have high blood pressure.[13]
Blood pressure fluctuates from minute to minute and normally shows a circadian rhythm over a 24-hour period,[14] with highest readings in the early morning and evenings and lowest readings at night.[15][16] Loss of the normal fall in blood pressure at night is associated with a greater future risk of cardiovascular disease and there is evidence that night-time blood pressure is a stronger predictor of cardiovascular events than day-time blood pressure.[17] Blood pressure varies over longer time periods (months to years) and this variability predicts adverse outcomes.[18] Blood pressure also changes in response to temperature, noise, emotional stress, consumption of food or liquid, dietary factors, physical activity, changes in posture (such as standing-up), drugs, and disease.[19] The variability in blood pressure and the better predictive value of ambulatory blood pressure measurements has led some authorities, such as the National Institute for Health and Care Excellence (NICE) in the UK, to advocate for the use of ambulatory blood pressure as the preferred method for diagnosis of hypertension.[20]
Various other factors, such as age and sex, also influence a person’s blood pressure. Differences between left-arm and right-arm blood pressure measurements tend to be small. However, occasionally there is a consistent difference greater than 10 mmHg which may need further investigation, e.g. for peripheral arterial disease, obstructive arterial disease or aortic dissection.[21][22][23][24]
There is no accepted diagnostic standard for hypotension, although pressures less than 90/60 are commonly regarded as hypotensive.[25] In practice blood pressure is considered too low only if symptoms are present.[26]
Systemic arterial pressure and age[edit]
Fetal blood pressure[edit]
In pregnancy, it is the fetal heart and not the mother’s heart that builds up the fetal blood pressure to drive blood through the fetal circulation. The blood pressure in the fetal aorta is approximately 30 mmHg at 20 weeks of gestation, and increases to approximately 45 mmHg at 40 weeks of gestation.[27]
The average blood pressure for full-term infants:[28]
- Systolic 65–95 mmHg
- Diastolic 30–60 mmHg
Childhood[edit]
Reference ranges for blood pressure (BP) in children[29]| Stage | Approximate age | Systolic BP, mmHg |
Diastolic BP, mmHg |
|---|---|---|---|
| Infants | 0 to 12 months | 75–100 | 50–70 |
| Toddlers and preschoolers | 1 to 5 years | 80–110 | 50–80 |
| School age | 6 to 12 years | 85–120 | 50–80 |
| Adolescents | 13 to 18 years | 95–140 | 60–90 |
In children, the normal ranges for blood pressure are lower than for adults and depend on height.[30] Reference blood pressure values have been developed for children in different countries, based on the distribution of blood pressure in children of these countries.[31]
Aging adults[edit]
In adults in most societies, systolic blood pressure tends to rise from early adulthood onward, up to at least age 70;[32][33] diastolic pressure tends to begin to rise at the same time but to start to fall earlier in mid-life, approximately age 55.[33] Mean blood pressure rises from early adulthood, plateauing in mid-life, while pulse pressure rises quite markedly after the age of 40. Consequently, in many older people, systolic blood pressure often exceeds the normal adult range,[33] if the diastolic pressure is in the normal range this is termed isolated systolic hypertension. The rise in pulse pressure with age is attributed to increased stiffness of the arteries.[34] An age-related rise in blood pressure is not considered healthy and is not observed in some isolated unacculturated communities.[35]
Systemic venous pressure[edit]
| Site | Normal pressure range (in mmHg)[36] |
|
|---|---|---|
| Central venous pressure | 3–8 | |
| Right ventricular pressure | systolic | 15–30 |
| diastolic | 3–8 | |
| Pulmonary artery pressure | systolic | 15–30 |
| diastolic | 4–12 | |
| Pulmonary vein/
Pulmonary capillary wedge pressure |
2–15 | |
| Left ventricular pressure | systolic | 100–140 |
| diastolic | 3–12 |
Blood pressure generally refers to the arterial pressure in the systemic circulation. However, measurement of pressures in the venous system and the pulmonary vessels plays an important role in intensive care medicine but requires invasive measurement of pressure using a catheter.
Venous pressure is the vascular pressure in a vein or in the atria of the heart. It is much lower than arterial pressure, with common values of 5 mmHg in the right atrium and 8 mmHg in the left atrium.
Variants of venous pressure include:
- Central venous pressure, which is a good approximation of right atrial pressure,[37] which is a major determinant of right ventricular end diastolic volume. (However, there can be exceptions in some cases.)[38]
- The jugular venous pressure (JVP) is the indirectly observed pressure over the venous system. It can be useful in the differentiation of different forms of heart and lung disease.
- The portal venous pressure is the blood pressure in the portal vein. It is normally 5–10 mmHg[39]
Pulmonary pressure[edit]
Normally, the pressure in the pulmonary artery is about 15 mmHg at rest.[40]
Increased blood pressure in the capillaries of the lung causes pulmonary hypertension, leading to interstitial edema if the pressure increases to above 20 mmHg, and to pulmonary edema at pressures above 25 mmHg.[41]
Mean systemic pressure[edit]
If the heart is stopped, blood pressure falls, but it does not fall to zero. The remaining pressure measured after cessation of the heart beat and redistribution of blood throughout the circulation is termed the mean systemic pressure or mean circulatory filling pressure;[42] typically this is proximally ~7mm Hg.[42]
Disorders of blood pressure[edit]
Disorders of blood pressure control include high blood pressure, low blood pressure, and blood pressure that shows excessive or maladaptive fluctuation.
High blood pressure[edit]
Overview of main complications of persistent high blood pressure
Arterial hypertension can be an indicator of other problems and may have long-term adverse effects. Sometimes it can be an acute problem, for example hypertensive emergency.
Levels of arterial pressure put mechanical stress on the arterial walls. Higher pressures increase heart workload and progression of unhealthy tissue growth (atheroma) that develops within the walls of arteries. The higher the pressure, the more stress that is present and the more atheroma tend to progress and the heart muscle tends to thicken, enlarge and become weaker over time.
Persistent hypertension is one of the risk factors for strokes, heart attacks, heart failure, and arterial aneurysms, and is the leading cause of chronic kidney failure. Even moderate elevation of arterial pressure leads to shortened life expectancy. At severely high pressures, mean arterial pressures 50% or more above average, a person can expect to live no more than a few years unless appropriately treated.[43]
In the past, most attention was paid to diastolic pressure; but nowadays it is recognized that both high systolic pressure and high pulse pressure (the numerical difference between systolic and diastolic pressures) are also risk factors. In some cases, it appears that a decrease in excessive diastolic pressure can actually increase risk, probably due to the increased difference between systolic and diastolic pressures. If systolic blood pressure is elevated (>140 mmHg) with a normal diastolic blood pressure (<90 mmHg), it is called isolated systolic hypertension and may present a health concern.[44][45] According to the 2017 [46]American College of Cardiology/American Heart Association Blood Pressure Guidelines, «an {systolic blood pressure] of 130 mm Hg is now considered hypertensive at all ages.» This will lead to more diagnoses of hypertension among all ages.
For those with heart valve regurgitation, a change in its severity may be associated with a change in diastolic pressure. In a study of people with heart valve regurgitation that compared measurements two weeks apart for each person, there was an increased severity of aortic and mitral regurgitation when diastolic blood pressure increased, whereas when diastolic blood pressure decreased, there was a decreased severity.[47]
Low blood pressure[edit]
Blood pressure that is too low is known as hypotension. This is a medical concern if it causes signs or symptoms, such as dizziness, fainting, or in extreme cases, circulatory shock.[48]
Causes of low arterial pressure include:[49]
- Sepsis
- Hemorrhage – blood loss
- Cardiogenic shock
- Neurally mediated hypotension (or reflex syncope)
- Toxins including toxic doses of blood pressure medicine
- Hormonal abnormalities, such as Addison’s disease
- Eating disorders, particularly anorexia nervosa and bulimia
Orthostatic hypotension[edit]
A large fall in blood pressure upon standing (persistent systolic/diastolic blood pressure decrease of >20/10 mm Hg) is termed orthostatic hypotension (postural hypotension) and represents a failure of the body to compensate for the effect of gravity on the circulation. Standing results in an increased hydrostatic pressure in the blood vessels of the lower limbs. The consequent distension of the veins below the diaphragm (venous pooling) causes ~500 ml of blood to be relocated from the chest and upper body. This results in a rapid decrease in central blood volume and a reduction of ventricular preload which in turn reduces stroke volume, and mean arterial pressure. Normally this is compensated for by multiple mechanisms, including activation of the autonomic nervous system which increases heart rate, myocardial contractility and systemic arterial vasoconstriction to preserve blood pressure and elicits venous vasoconstriction to decrease venous compliance. Decreased venous compliance also results from an intrinsic myogenic increase in venous smooth muscle tone in response to the elevated pressure in the veins of the lower body. Other compensatory mechanisms include the veno-arteriolar axon reflex, the ‘skeletal muscle pump’ and ‘respiratory pump’. Together these mechanisms normally stabilize blood pressure within a minute or less.[50] If these compensatory mechanisms fail and arterial pressure and blood flow decrease beyond a certain point, the perfusion of the brain becomes critically compromised (i.e., the blood supply is not sufficient), causing lightheadedness, dizziness, weakness or fainting.[51] Usually this failure of compensation is due to disease, or drugs that affect the sympathetic nervous system.[50] A similar effect is observed following the experience of excessive gravitational forces (G-loading), such as routinely experienced by aerobatic or combat pilots ‘pulling Gs’ where the extreme hydrostatic pressures exceed the ability of the body’s compensatory mechanisms.
Variable or fluctuating blood pressure[edit]
Some fluctuation or variation in blood pressure is normal. Variations in pressure that are significantly greater than the norm are associated with increased risk of cardiovascular disease[52] brain small vessel disease,[53] and dementia[54] independent of the average blood pressure level. Recent evidence from clinical trials has also linked variation in blood pressure to mortality,[55][56] stroke,[57] heart failure,[58] and cardiac changes that may give rise to heart failure.[59] These data have prompted discussion of whether excessive variation in blood pressure should be treated, even among normotensive older adults.[60] Older individuals and those who had received blood pressure medications are more likely to exhibit larger fluctuations in pressure,[61] and there is some evidence that different antihypertensive agents have different effects on blood pressure variability;[54] whether these differences translate to benefits in outcome is uncertain.[54]
Physiology[edit]
Cardiac systole and diastole
Blood flow velocity waveforms in the central retinal artery (red) and vein (blue), measured by laser Doppler imaging in the eye fundus of a healthy volunteer.
During each heartbeat, blood pressure varies between a maximum (systolic) and a minimum (diastolic) pressure.[62] The blood pressure in the circulation is principally due to the pumping action of the heart.[63] However, blood pressure is also regulated by neural regulation from the brain (see Hypertension and the brain), as well as osmotic regulation from the kidney. Differences in mean blood pressure drive the flow of blood around the circulation. The rate of mean blood flow depends on both blood pressure and the resistance to flow presented by the blood vessels. In the absence of hydrostatic effects (e.g. standing), mean blood pressure decreases as the circulating blood moves away from the heart through arteries and capillaries due to viscous losses of energy. Mean blood pressure drops over the whole circulation, although most of the fall occurs along the small arteries and arterioles.[64] Pulsatility also diminishes in the smaller elements of the arterial circulation, although some transmitted pulsatility is observed in capillaries.[65]
Schematic of pressures in the circulation
Gravity affects blood pressure via hydrostatic forces (e.g., during standing), and valves in veins, breathing, and pumping from contraction of skeletal muscles also influence blood pressure, particularly in veins.[63]
Hemodynamics[edit]
A simple view of the hemodynamics of systemic arterial pressure is based around mean arterial pressure (MAP) and pulse pressure. Most influences on blood pressure can be understood in terms of their effect on cardiac output,[66] systemic vascular resistance, or arterial stiffness (the inverse of arterial compliance). Cardiac output is the product of stroke volume and heart rate. Stroke volume is influenced by 1) the end diastolic volume or filling pressure of the ventricle acting via the Frank Starling mechanism—this is influenced by blood volume; 2) cardiac contractility; and 3) afterload, the impedance to blood flow presented by the circulation.[67] In the short-term, the greater the blood volume, the higher the cardiac output. This has been proposed as an explanation of the relationship between high dietary salt intake and increased blood pressure; however, responses to increased dietary sodium intake vary between individuals and are highly dependent on autonomic nervous system responses and the renin–angiotensin system,[68][69][70] changes in plasma osmolarity may also be important.[71] In the longer-term the relationship between volume and blood pressure is more complex.[72] In simple terms, systemic vascular resistance is mainly determined by the caliber of small arteries and arterioles. The resistance attributable to a blood vessel depends on its radius as described by the Hagen-Poiseuille’s equation (resistance∝1/radius4). Hence, the smaller the radius, the higher the resistance. Other physical factors that affect resistance include: vessel length (the longer the vessel, the higher the resistance), blood viscosity (the higher the viscosity, the higher the resistance)[73] and the number of vessels, particularly the smaller numerous, arterioles and capillaries. The presence of a severe arterial stenosis increases resistance to flow, however this increase in resistance rarely increases systemic blood pressure because its contribution to total systemic resistance is small, although it may profoundly decrease downstream flow.[74] Substances called vasoconstrictors reduce the caliber of blood vessels, thereby increasing blood pressure. Vasodilators (such as nitroglycerin) increase the caliber of blood vessels, thereby decreasing arterial pressure. In the longer term a process termed remodeling also contributes to changing the caliber of small blood vessels and influencing resistance and reactivity to vasoactive agents.[75][76] Reductions in capillary density, termed capillary rarefaction, may also contribute to increased resistance in some circumstances.[77]
In practice, each individual’s autonomic nervous system and other systems regulating blood pressure, notably the kidney,[78] respond to and regulate all these factors so that, although the above issues are important, they rarely act in isolation and the actual arterial pressure response of a given individual can vary widely in the short and long term.
Mean arterial pressure[edit]
Mean Arterial Pressure (MAP) is the average of blood pressure over a cardiac cycle and is determined by the cardiac output (CO), systemic vascular resistance (SVR), and central venous pressure (CVP):[79][80][81]
In practice, the contribution of CVP (which is small) is generally ignored and so
MAP is often estimated from measurements of the systolic pressure, 


where k = 0.333 although other values for k have been advocated.[82][83]
Pulse pressure[edit]
A schematic representation of the arterial pressure waveform over one cardiac cycle. The notch in the curve is associated with closing of the aortic valve.
The pulse pressure is the difference between the measured systolic and diastolic pressures,[84]
The pulse pressure is a consequence of the pulsatile nature of the cardiac output, i.e. the heartbeat. The magnitude of the pulse pressure is usually attributed to the interaction of the stroke volume of the heart, the compliance (ability to expand) of the arterial system—largely attributable to the aorta and large elastic arteries—and the resistance to flow in the arterial tree.[84]
Regulation of blood pressure[edit]
The endogenous, homeostatic regulation of arterial pressure is not completely understood, but the following mechanisms of regulating arterial pressure have been well-characterized:
- Baroreceptor reflex: Baroreceptors in the high pressure receptor zones detect changes in arterial pressure. These baroreceptors send signals ultimately to the medulla of the brain stem, specifically to the rostral ventrolateral medulla (RVLM). The medulla, by way of the autonomic nervous system, adjusts the mean arterial pressure by altering both the force and speed of the heart’s contractions, as well as the systemic vascular resistance. The most important arterial baroreceptors are located in the left and right carotid sinuses and in the aortic arch.[85]
- Renin–angiotensin system (RAS): This system is generally known for its long-term adjustment of arterial pressure. This system allows the kidney to compensate for loss in blood volume or drops in arterial pressure by activating an endogenous vasoconstrictor known as angiotensin II.
- Aldosterone release: This steroid hormone is released from the adrenal cortex in response to activation of the renin-angiotensin system, high serum potassium levels, or elevated adrenocorticotropic hormone (ACTH). Renin converts angiotensinogen to angiotensin I, which is converted by angiotensin converting enzyme to angiotensin II. Angiotensin II then signals to the adrenal cortex to release aldosterone.[86] Aldosterone stimulates sodium retention and potassium excretion by the kidneys and the consequent salt and water retention increases plasma volume, and indirectly, arterial pressure. Aldosterone may also exert direct pressor effects on vascular smooth muscle and central effects on sympathetic nervous system activity.[87]
- Baroreceptors in low pressure receptor zones (mainly in the venae cavae and the pulmonary veins, and in the atria) result in feedback by regulating the secretion of antidiuretic hormone (ADH/Vasopressin), renin and aldosterone. The resultant increase in blood volume results in an increased cardiac output by the Frank–Starling law of the heart, in turn increasing arterial blood pressure.
These different mechanisms are not necessarily independent of each other, as indicated by the link between the RAS and aldosterone release. When blood pressure falls many physiological cascades commence in order to return the blood pressure to a more appropriate level.
- The blood pressure fall is detected by a decrease in blood flow and thus a decrease in glomerular filtration rate (GFR).
- Decrease in GFR is sensed as a decrease in Na+ levels by the macula densa.
- The macula densa causes an increase in Na+ reabsorption, which causes water to follow in via osmosis and leads to an ultimate increase in plasma volume. Further, the macula densa releases adenosine which causes constriction of the afferent arterioles.
- At the same time, the juxtaglomerular cells sense the decrease in blood pressure and release renin.
- Renin converts angiotensinogen (inactive form) to angiotensin I (active form).
- Angiotensin I flows in the bloodstream until it reaches the capillaries of the lungs where angiotensin-converting enzyme (ACE) acts on it to convert it into angiotensin II.
- Angiotensin II is a vasoconstrictor that will increase blood flow to the heart and subsequently the preload, ultimately increasing the cardiac output.
- Angiotensin II also causes an increase in the release of aldosterone from the adrenal glands.
- Aldosterone further increases the Na+ and H2O reabsorption in the distal convoluted tubule of the nephron.
Currently, the RAS is targeted pharmacologically by ACE inhibitors and angiotensin II receptor antagonists, also known as angiotensin receptor blockers (ARBs). The aldosterone system is directly targeted by spironolactone, an aldosterone antagonist. The fluid retention may be targeted by diuretics; the antihypertensive effect of diuretics is due to its effect on blood volume. Generally, the baroreceptor reflex is not targeted in hypertension because if blocked, individuals may experience orthostatic hypotension and fainting.
Taking blood pressure with a sphygmomanometer
Measurement[edit]
Arterial pressure is most commonly measured via a sphygmomanometer, which uses the height of a column of mercury, or an aneroid gauge, to reflect the blood pressure by auscultation.[2] The most common automated blood pressure measurement technique is based on the oscillometric method.[88] Fully automated oscillometric measurement has been available since 1981.[89] This principle has recently been used to measure blood pressure with a smartphone.[90] Measuring pressure invasively, by penetrating the arterial wall to take the measurement, is much less common and usually restricted to a hospital setting.
Novel methods to measure blood pressure without penetrating the arterial wall, and without applying any pressure on patient’s body are currently being explored.[91] So-called cuffless measurements, these methods open the door to more comfortable and acceptable blood pressure monitors. An example is a cuffless blood pressure monitor at the wrist that uses only optical sensors.[92]
One common problem in office blood pressure measurement in the United States is terminal digit preference. According to one study, approximately 40% of recorded measurements ended with the digit zero, whereas «without bias, 10%–20% of measurements are expected to end in zero»[93] Therefore, addressing digit preference is a key issue for improving blood pressure measurement accuracy.
In animals[edit]
Blood pressure levels in non-human mammals may vary depending on the species. Heart rate differs markedly, largely depending on the size of the animal (larger animals have slower heart rates).[94] The giraffe has a distinctly high arterial pressure of about 190 mm Hg, enabling blood perfusion through the 2 metres (6 ft 7 in)-long neck to the head.[95] In other species subjected to orthostatic blood pressure, such as arboreal snakes, blood pressure is higher than in non-arboreal snakes.[96] A heart near to the head (short heart-to-head distance) and a long tail with tight integument favor blood perfusion to the head.[97][98]
As in humans, blood pressure in animals differs by age, sex, time of day, and environmental circumstances:[99][100] measurements made in laboratories or under anesthesia may not be representative of values under free-living conditions. Rats, mice, dogs and rabbits have been used extensively to study the regulation of blood pressure.[101]
Blood pressure and heart rate of various mammals[99]| Species | Blood pressure mm Hg |
Heart rate beats per minute |
|
|---|---|---|---|
| Systolic | Diastolic | ||
| Calves | 140 | 70 | 75–146 |
| Cats | 155 | 68 | 100–259 |
| Dogs | 161 | 51 | 62–170 |
| Goats | 140 | 90 | 80–120 |
| Guinea-pigs | 140 | 90 | 240–300 |
| Mice | 120 | 75 | 580–680 |
| Pigs | 169 | 55 | 74–116 |
| Rabbits | 118 | 67 | 205–306 |
| Rats | 153 | 51 | 305–500 |
| Rhesus monkeys | 160 | 125 | 180–210 |
| Sheep | 140 | 80 | 63–210 |
Hypertension in cats and dogs[edit]
Hypertension in cats and dogs is generally diagnosed if the blood pressure is greater than 150[102] mm Hg (systolic), although sight hounds have higher blood pressures than most other dog breeds; a systolic pressure greater than 180 mmHg is considered abnormal in these dogs.[103]
References[edit]
- ^ Zhou B, Bentham J, Di Cesare M, Bixby H, Danaei G, Cowan MJ, et al. (NCD Risk Factor Collaboration (NCD-RisC)) (January 2017). «Worldwide trends in blood pressure from 1975 to 2015: a pooled analysis of 1479 population-based measurement studies with 19·1 million participants». Lancet. 389 (10064): 37–55. doi:10.1016/S0140-6736(16)31919-5. PMC 5220163. PMID 27863813.
- ^ a b Booth J (November 1977). «A short history of blood pressure measurement». Proceedings of the Royal Society of Medicine. 70 (11): 793–799. doi:10.1177/003591577707001112. PMC 1543468. PMID 341169.
- ^ Grim CE, Grim CM (March 2016). «Auscultatory BP: still the gold standard». Journal of the American Society of Hypertension. 10 (3): 191–193. doi:10.1016/j.jash.2016.01.004. PMID 26839183.
- ^ O’Brien E (January 2001). «Blood pressure measurement is changing!». Heart. 85 (1): 3–5. doi:10.1136/heart.85.1.3. PMC 1729570. PMID 11119446.
- ^ a b Ogedegbe G, Pickering T (November 2010). «Principles and techniques of blood pressure measurement». Cardiology Clinics. 28 (4): 571–586. doi:10.1016/j.ccl.2010.07.006. PMC 3639494. PMID 20937442.
- ^ Alpert BS, Quinn D, Gallick D (December 2014). «Oscillometric blood pressure: a review for clinicians». Journal of the American Society of Hypertension. 8 (12): 930–938. doi:10.1016/j.jash.2014.08.014. PMID 25492837.
- ^ Newman WA, ed. (2012). Dorland’s illustrated medical dictionary (32nd ed.). Philadelphia, PA: Saunders/Elsevier. ISBN 978-1-4160-6257-8. OCLC 706780870.
- ^ Appel LJ, Brands MW, Daniels SR, Karanja N, Elmer PJ, Sacks FM (February 2006). «Dietary approaches to prevent and treat hypertension: a scientific statement from the American Heart Association». Hypertension. 47 (2): 296–308. CiteSeerX 10.1.1.617.6244. doi:10.1161/01.HYP.0000202568.01167.B6. PMID 16434724. S2CID 1447853.
- ^ Lewington S, Clarke R, Qizilbash N, Peto R, Collins R (December 2002). «Age-specific relevance of usual blood pressure to vascular mortality: a meta-analysis of individual data for one million adults in 61 prospective studies». Lancet. 360 (9349): 1903–1913. doi:10.1016/S0140-6736(02)11911-8. PMID 12493255. S2CID 54363452.
- ^ Yusuf S, Lonn E (November 2016). «The SPRINT and the HOPE-3 Trial in the Context of Other Blood Pressure-Lowering Trials». JAMA Cardiology. 1 (8): 857–858. doi:10.1001/jamacardio.2016.2169. PMID 27602555.
- ^ Williams B, Mancia G, Spiering W, Agabiti Rosei E, Azizi M, Burnier M, et al. (September 2018). «2018 ESC/ESH Guidelines for the management of arterial hypertension». European Heart Journal. 39 (33): 3021–3104. doi:10.1093/eurheartj/ehy339. PMID 30165516.
- ^ «Understanding blood pressure readings». American Heart Association. 11 January 2011. Retrieved 30 March 2011.
- ^ «Nearly half of US adults could now be classified with high blood pressure, under new definitions». American Heart Association. 13 November 2017. Retrieved 2019-07-28.
- ^ Smolensky MH, Hermida RC, Portaluppi F (June 2017). «Circadian mechanisms of 24-hour blood pressure regulation and patterning». Sleep Medicine Reviews. 33: 4–16. doi:10.1016/j.smrv.2016.02.003. PMID 27076261.
- ^ van Berge-Landry HM, Bovbjerg DH, James GD (October 2008). «Relationship between waking-sleep blood pressure and catecholamine changes in African-American and European-American women». Blood Pressure Monitoring. 13 (5): 257–262. doi:10.1097/MBP.0b013e3283078f45. PMC 2655229. PMID 18799950.
Table2: Comparison of ambulatory blood pressures and urinary norepinephrine and epinephrine excretion measured at work, home, and during sleep between European–American (n = 110) and African–American (n = 51) women
- ^ van Berge-Landry HM, Bovbjerg DH, James GD (October 2008). «Relationship between waking-sleep blood pressure and catecholamine changes in African-American and European-American women». Blood Pressure Monitoring. 13 (5): 257–262. doi:10.1097/MBP.0b013e3283078f45. PMC 2655229. PMID 18799950. NIHMS90092.
- ^ Hansen TW, Li Y, Boggia J, Thijs L, Richart T, Staessen JA (January 2011). «Predictive role of the nighttime blood pressure». Hypertension. 57 (1): 3–10. doi:10.1161/HYPERTENSIONAHA.109.133900. PMID 21079049.
- ^ Rothwell PM (June 2011). «Does blood pressure variability modulate cardiovascular risk?». Current Hypertension Reports. 13 (3): 177–186. doi:10.1007/s11906-011-0201-3. PMID 21465141. S2CID 207331784.
- ^ Engel BT, Blümchen G, eds. (1992). Temporal Variations of the Cardiovascular System. Berlin, Heidelberg: Springer Berlin Heidelberg. ISBN 978-3-662-02748-6. OCLC 851391490.
- ^ National Clinical Guideline Centre (UK) (2011). Hypertension: The Clinical Management of Primary Hypertension in Adults: Update of Clinical Guidelines 18 and 34. National Institute for Health and Clinical Excellence: Guidance. London: Royal College of Physicians (UK). PMID 22855971.
- ^ Eguchi K, Yacoub M, Jhalani J, Gerin W, Schwartz JE, Pickering TG (February 2007). «Consistency of blood pressure differences between the left and right arms». Archives of Internal Medicine. 167 (4): 388–393. doi:10.1001/archinte.167.4.388. PMID 17325301.
- ^ Agarwal R, Bunaye Z, Bekele DM (March 2008). «Prognostic significance of between-arm blood pressure differences». Hypertension. 51 (3): 657–662. CiteSeerX 10.1.1.540.5836. doi:10.1161/HYPERTENSIONAHA.107.104943. PMID 18212263. S2CID 1101762.
- ^ Clark CE, Campbell JL, Evans PH, Millward A (December 2006). «Prevalence and clinical implications of the inter-arm blood pressure difference: A systematic review». Journal of Human Hypertension. 20 (12): 923–931. doi:10.1038/sj.jhh.1002093. PMID 17036043.
- ^ Clark CE, Warren FC, Boddy K, McDonagh ST, Moore SF, Goddard J, et al. (February 2021). «Associations Between Systolic Interarm Differences in Blood Pressure and Cardiovascular Disease Outcomes and Mortality: Individual Participant Data Meta-Analysis, Development and Validation of a Prognostic Algorithm: The INTERPRESS-IPD Collaboration». Hypertension. 77 (2): 650–661. doi:10.1161/HYPERTENSIONAHA.120.15997. PMC 7803446. PMID 33342236.
- ^ Sharma S, Bhattacharya PT (2018). «Hypotension». StatPearls. StatPearls Publishing. PMID 29763136. Retrieved 2018-12-23.
- ^ Mayo Clinic staff (2009-05-23). «Low blood pressure (hypotension) – Causes». MayoClinic.com. Mayo Foundation for Medical Education and Research. Retrieved 2010-10-19.
- ^ Struijk PC, Mathews VJ, Loupas T, Stewart PA, Clark EB, Steegers EA, Wladimiroff JW (October 2008). «Blood pressure estimation in the human fetal descending aorta». Ultrasound in Obstetrics & Gynecology. 32 (5): 673–681. doi:10.1002/uog.6137. PMID 18816497. S2CID 23575926.
- ^ Sharon SM, Emily SM (2006). Foundations of Maternal-Newborn Nursing (4th ed.). Philadelphia: Elsevier. p. 476.
- ^ Pediatric Age Specific Archived 2017-05-16 at the Wayback Machine, p. 6. Revised 6/10. By Theresa Kirkpatrick and Kateri Tobias. UCLA Health System
- ^ National Heart Lung and Blood Institute. «Blood pressure tables for children and adolescents». Archived from the original on 2014-06-18. Retrieved 2008-09-23. (Note that the median blood pressure is given by the 50th percentile and hypertension is defined by the 95th percentile for a given age, height, and sex.)
- ^ Chiolero A (March 2014). «The quest for blood pressure reference values in children». Journal of Hypertension. 32 (3): 477–479. doi:10.1097/HJH.0000000000000109. PMID 24477093. S2CID 1949314.
- ^ Wills AK, Lawlor DA, Matthews FE, Sayer AA, Bakra E, Ben-Shlomo Y, et al. (June 2011). «Life course trajectories of systolic blood pressure using longitudinal data from eight UK cohorts». PLOS Medicine. 8 (6): e1000440. doi:10.1371/journal.pmed.1000440. PMC 3114857. PMID 21695075.
- ^ a b c Franklin SS, Gustin W, Wong ND, Larson MG, Weber MA, Kannel WB, Levy D (July 1997). «Hemodynamic patterns of age-related changes in blood pressure. The Framingham Heart Study». Circulation. 96 (1): 308–315. doi:10.1161/01.CIR.96.1.308. PMID 9236450. S2CID 40209177.
- ^ Franklin SS (2008-05-01). «Beyond blood pressure: Arterial stiffness as a new biomarker of cardiovascular disease». Journal of the American Society of Hypertension. 2 (3): 140–151. doi:10.1016/j.jash.2007.09.002. PMID 20409896.
- ^ Gurven M, Blackwell AD, Rodríguez DE, Stieglitz J, Kaplan H (July 2012). «Does blood pressure inevitably rise with age?: longitudinal evidence among forager-horticulturalists». Hypertension. 60 (1): 25–33. doi:10.1161/HYPERTENSIONAHA.111.189100. PMC 3392307. PMID 22700319.
- ^ Table 30-1 in: Goers TA, Klingensmith ME, Chen LE, Glasgow SC (2008). The Washington Manual of Surgery. Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins. ISBN 978-0-7817-7447-5.
- ^ «Central Venous Catheter Physiology». Archived from the original on 2008-08-21. Retrieved 2009-02-27.
- ^ Tkachenko BI, Evlakhov VI, Poyasov IZ (October 2002). «Independence of changes in right atrial pressure and central venous pressure». Bulletin of Experimental Biology and Medicine. 134 (4): 318–320. doi:10.1023/A:1021931508946. PMID 12533747. S2CID 23726657.
- ^ «Esophageal Varices : Article Excerpt by: Samy A Azer». eMedicine. Retrieved 2011-08-22.
- ^ «What Is Pulmonary Hypertension?». From Diseases and Conditions Index (DCI). National Heart, Lung, and Blood Institute. September 2008. Retrieved 6 April 2009.
- ^ Adair OV (2001). «Chapter 41». Cardiology secrets (2nd ed.). Philadelphia: Hanley & Belfus. p. 210. ISBN 978-1-56053-420-4.
- ^ a b Rothe CF (February 1993). «Mean circulatory filling pressure: its meaning and measurement». Journal of Applied Physiology. 74 (2): 499–509. doi:10.1152/jappl.1993.74.2.499. PMID 8458763.
- ^ Guyton AC (2006). Textbook of Medical Physiology (11th ed.). Philadelphia: Elsevier Saunders. p. 220. ISBN 978-0-7216-0240-0.
- ^ «Isolated systolic hypertension: A health concern?». MayoClinic.com. Retrieved 2018-01-25.
- ^ «Clinical Management of Isolated Systolic Hypertension». Archived from the original on September 29, 2011. Retrieved 2011-12-07.
- ^ Tan JL, Thakur K (2022). «Systolic Hypertension». StatPearls. Treasure Island (FL): StatPearls Publishing. PMID 29494079. Retrieved 2022-10-03.
- ^ Gottdiener JS, Panza JA, St John Sutton M, Bannon P, Kushner H, Weissman NJ (July 2002). «Testing the test: the reliability of echocardiography in the sequential assessment of valvular regurgitation». American Heart Journal. 144 (1): 115–121. doi:10.1067/mhj.2002.123139. PMID 12094197.
- ^ «Diseases and conditions index – hypotension». National Heart Lung and Blood Institute. September 2008. Retrieved 2008-09-16.
- ^ Braunwald E, Bonow RO (2012). Braunwald’s heart disease : a textbook of cardiovascular medicine (9th ed.). Philadelphia: Saunders. ISBN 978-1-4377-0398-6. OCLC 671465395.
- ^ a b Ricci F, De Caterina R, Fedorowski A (August 2015). «Orthostatic Hypotension: Epidemiology, Prognosis, and Treatment». Journal of the American College of Cardiology. 66 (7): 848–860. doi:10.1016/j.jacc.2015.06.1084. PMID 26271068.
- ^ Franco Folino A (2007). «Cerebral autoregulation and syncope». Progress in Cardiovascular Diseases. 50 (1): 49–80. doi:10.1016/j.pcad.2007.01.001. PMID 17631437.
- ^ Stevens SL, Wood S, Koshiaris C, Law K, Glasziou P, Stevens RJ, McManus RJ (August 2016). «Blood pressure variability and cardiovascular disease: systematic review and meta-analysis». BMJ. 354: i4098. doi:10.1136/bmj.i4098. PMC 4979357. PMID 27511067.
- ^ Tully PJ, Yano Y, Launer LJ, Kario K, Nagai M, Mooijaart SP, et al. (January 2020). «Association Between Blood Pressure Variability and Cerebral Small-Vessel Disease: A Systematic Review and Meta-Analysis». Journal of the American Heart Association. 9 (1): e013841. doi:10.1161/JAHA.119.013841. PMC 6988154. PMID 31870233.
- ^ a b c Messerli FH, Hofstetter L, Rimoldi SF, Rexhaj E, Bangalore S (May 2019). «Risk Factor Variability and Cardiovascular Outcome: JACC Review Topic of the Week». Journal of the American College of Cardiology. 73 (20): 2596–2603. doi:10.1016/j.jacc.2019.02.063. PMID 31118154.
- ^ Chiriacò M, Pateras K, Virdis A, Charakida M, Kyriakopoulou D, Nannipieri M, et al. (December 2019). «Association between blood pressure variability, cardiovascular disease and mortality in type 2 diabetes: A systematic review and meta-analysis». Diabetes, Obesity & Metabolism. 21 (12): 2587–2598. doi:10.1111/dom.13828. hdl:11568/996646. PMID 31282073. S2CID 195829708.
- ^ Nuyujukian DS, Newell MS, Zhou JJ, Koska J, Reaven PD (May 2022). «Baseline blood pressure modifies the role of blood pressure variability in mortality: Results from the ACCORD trial». Diabetes, Obesity & Metabolism. 24 (5): 951–955. doi:10.1111/dom.14649. PMC 8986598. PMID 35014154. S2CID 245896131.
- ^ Muntner P, Whittle J, Lynch AI, Colantonio LD, Simpson LM, Einhorn PT, et al. (September 2015). «Visit-to-Visit Variability of Blood Pressure and Coronary Heart Disease, Stroke, Heart Failure, and Mortality: A Cohort Study». Annals of Internal Medicine. 163 (5): 329–338. doi:10.7326/M14-2803. PMC 5021508. PMID 26215765.
- ^ Nuyujukian DS, Koska J, Bahn G, Reaven PD, Zhou JJ (July 2020). «Blood Pressure Variability and Risk of Heart Failure in ACCORD and the VADT». Diabetes Care. 43 (7): 1471–1478. doi:10.2337/dc19-2540. hdl:10150/641980. PMC 7305004. PMID 32327422.
- ^ Nwabuo CC, Yano Y, Moreira HT, Appiah D, Vasconcellos HD, Aghaji QN, et al. (July 2020). «Association Between Visit-to-Visit Blood Pressure Variability in Early Adulthood and Myocardial Structure and Function in Later Life». JAMA Cardiology. 5 (7): 795–801. doi:10.1001/jamacardio.2020.0799. PMC 7160747. PMID 32293640.
- ^ Parati G, Ochoa JE, Lombardi C, Bilo G (March 2013). «Assessment and management of blood-pressure variability». Nature Reviews. Cardiology. 10 (3): 143–155. doi:10.1038/nrcardio.2013.1. PMID 23399972. S2CID 22425558.
- ^ Brickman AM, Reitz C, Luchsinger JA, Manly JJ, Schupf N, Muraskin J, et al. (May 2010). «Long-term blood pressure fluctuation and cerebrovascular disease in an elderly cohort». Archives of Neurology. 67 (5): 564–569. doi:10.1001/archneurol.2010.70. PMC 2917204. PMID 20457955.
- ^ «Normal Blood Pressure Range Adults». Health and Life. 2010-06-07. Archived from the original on 2016-03-18. Retrieved 2010-06-20.
- ^ a b Caro CG (1978). The Mechanics of The Circulation. Oxford [Oxfordshire]: Oxford University Press. ISBN 978-0-19-263323-1.
- ^ Klabunde R (2005). Cardiovascular Physiology Concepts. Lippincott Williams & Wilkins. pp. 93–94. ISBN 978-0-7817-5030-1.
- ^ Mahler F, Muheim MH, Intaglietta M, Bollinger A, Anliker M (June 1979). «Blood pressure fluctuations in human nailfold capillaries». The American Journal of Physiology. 236 (6): H888–H893. doi:10.1152/ajpheart.1979.236.6.H888. PMID 443454.
- ^ Guyton AC (December 1981). «The relationship of cardiac output and arterial pressure control». Circulation. 64 (6): 1079–1088. doi:10.1161/01.cir.64.6.1079. PMID 6794930.
- ^ Milnor WR (May 1975). «Arterial impedance as ventricular afterload». Circulation Research. 36 (5): 565–570. doi:10.1161/01.res.36.5.565. PMID 1122568.
- ^ Freis ED (April 1976). «Salt, volume and the prevention of hypertension». Circulation. 53 (4): 589–595. doi:10.1161/01.CIR.53.4.589. PMID 767020.
- ^ Caplea A, Seachrist D, Dunphy G, Ely D (April 2001). «Sodium-induced rise in blood pressure is suppressed by androgen receptor blockade». American Journal of Physiology. Heart and Circulatory Physiology. 4. 280 (4): H1793–H1801. doi:10.1152/ajpheart.2001.280.4.H1793. PMID 11247793. S2CID 12069178.
- ^ Houston MC (January 1986). «Sodium and hypertension. A review». Archives of Internal Medicine. 1. 146 (1): 179–185. doi:10.1001/archinte.1986.00360130217028. PMID 3510595.
- ^ Kanbay M, Aslan G, Afsar B, Dagel T, Siriopol D, Kuwabara M, et al. (October 2018). «Acute effects of salt on blood pressure are mediated by serum osmolality». Journal of Clinical Hypertension. 20 (10): 1447–1454. doi:10.1111/jch.13374. PMC 8030773. PMID 30232829.
- ^ Titze J, Luft FC (June 2017). «Speculations on salt and the genesis of arterial hypertension». Kidney International. 91 (6): 1324–1335. doi:10.1016/j.kint.2017.02.034. PMID 28501304.
- ^ Lee AJ (December 1997). «The role of rheological and haemostatic factors in hypertension». Journal of Human Hypertension. 11 (12): 767–776. doi:10.1038/sj.jhh.1000556. PMID 9468002.
- ^ Coffman JD (December 1988). «Pathophysiology of obstructive arterial disease». Herz. 13 (6): 343–350. PMID 3061915.
- ^ Korner PI, Angus JA (1992). «Structural determinants of vascular resistance properties in hypertension. Haemodynamic and model analysis». Journal of Vascular Research. 29 (4): 293–312. doi:10.1159/000158945. PMID 1391553.
- ^ Mulvany MJ (January 2012). «Small artery remodelling in hypertension». Basic & Clinical Pharmacology & Toxicology. 110 (1): 49–55. doi:10.1111/j.1742-7843.2011.00758.x. PMID 21733124.
- ^ de Moraes R, Tibirica E (2017). «Early Functional and Structural Microvascular Changes in Hypertension Related to Aging». Current Hypertension Reviews. 13 (1): 24–32. doi:10.2174/1573402113666170413095508. PMID 28412915.
- ^ Guyton AC, Coleman TG, Cowley AV, Scheel KW, Manning RD, Norman RA (May 1972). «Arterial pressure regulation. Overriding dominance of the kidneys in long-term regulation and in hypertension». The American Journal of Medicine. 52 (5): 584–594. doi:10.1016/0002-9343(72)90050-2. PMID 4337474.
- ^ Mayet J, Hughes A (September 2003). «Cardiac and vascular pathophysiology in hypertension». Heart. 89 (9): 1104–1109. doi:10.1136/heart.89.9.1104. PMC 1767863. PMID 12923045.
- ^ Granger JP, Hall JE (2007). «Role of the Kidney in Hypertension». Comprehensive Hypertension. Elsevier. pp. 241–263. doi:10.1016/b978-0-323-03961-1.50026-x. ISBN 978-0-323-03961-1.
- ^ a b Klabunde RE (2007). «Cardiovascular Physiology Concepts – Mean Arterial Pressure». Archived from the original on 2009-10-02. Retrieved 2008-09-29.
- ^ Bos WJ, Verrij E, Vincent HH, Westerhof BE, Parati G, van Montfrans GA (April 2007). «How to assess mean blood pressure properly at the brachial artery level». Journal of Hypertension. 25 (4): 751–755. doi:10.1097/HJH.0b013e32803fb621. PMID 17351365. S2CID 23155959.
- ^ Meaney E, Alva F, Moguel R, Meaney A, Alva J, Webel R (July 2000). «Formula and nomogram for the sphygmomanometric calculation of the mean arterial pressure». Heart. 84 (1): 64. doi:10.1136/heart.84.1.64. PMC 1729401. PMID 10862592.
- ^ a b Klabunde RE (2007). «Cardiovascular Physiology Concepts – Pulse Pressure». Archived from the original on 2009-10-18. Retrieved 2008-10-02.
- ^ Klabunde RE (2007). «Cardiovascular Physiology Concepts – Arterial Baroreceptors». Retrieved 2008-09-09.
- ^ Fountain J, Lappin SL (January 2022). «Physiology, Renin Angiotensin System.». StatPearls. Treasure Island, FL: StatPearls Publishing. PMID 29261862. Retrieved 18 November 2022.
- ^ Feldman RD (January 2014). «Aldosterone and blood pressure regulation: recent milestones on the long and winding road from electrocortin to KCNJ5, GPER, and beyond». Hypertension. 63 (1): 19–21. doi:10.1161/HYPERTENSIONAHA.113.01251. PMID 24191283.
- ^ Forouzanfar M, Dajani HR, Groza VZ, Bolic M, Rajan S, Batkin I (2015-01-01). «Oscillometric Blood Pressure Estimation: Past, Present, and Future». IEEE Reviews in Biomedical Engineering. 8: 44–63. doi:10.1109/RBME.2015.2434215. PMID 25993705. S2CID 8940215.
- ^ «Apparatus and method for measuring blood pressure» – via Google patents.
- ^ Chandrasekhar A, Kim CS, Naji M, Natarajan K, Hahn JO, Mukkamala R (March 2018). «Smartphone-based blood pressure monitoring via the oscillometric finger-pressing method». Science Translational Medicine. 10 (431): eaap8674. doi:10.1126/scitranslmed.aap8674. PMC 6039119. PMID 29515001.
- ^ Solà J, Delgado-Gonzalo R (2019). The Handbook of Cuffless Blood Pressure Monitoring. Springer International Publishing. ISBN 978-3-030-24701-0.
- ^ Sola J, Bertschi M, Krauss J (September 2018). «Measuring Pressure: Introducing oBPM, the Optical Revolution for Blood Pressure Monitoring». IEEE Pulse. 9 (5): 31–33. doi:10.1109/MPUL.2018.2856960. PMID 30273141. S2CID 52893219.
- ^ Foti KE, Appel LJ, Matsushita K, Coresh J, Alexander GC, Selvin E (May 2021). «Digit Preference in Office Blood Pressure Measurements, United States 2015-2019». American Journal of Hypertension. 34 (5): 521–530. doi:10.1093/ajh/hpaa196. PMC 8628654. PMID 33246327.
- ^ Prothero JW (2015-10-22). The design of mammals : a scaling approach. Cambridge. ISBN 978-1-107-11047-2. OCLC 907295832.
- ^ Brøndum E, Hasenkam JM, Secher NH, Bertelsen MF, Grøndahl C, Petersen KK, et al. (October 2009). «Jugular venous pooling during lowering of the head affects blood pressure of the anesthetized giraffe». American Journal of Physiology. Regulatory, Integrative and Comparative Physiology. 297 (4): R1058–R1065. doi:10.1152/ajpregu.90804.2008. PMID 19657096.
- ^ Seymour RS, Lillywhite HB (December 1976). «Blood pressure in snakes from different habitats». Nature. 264 (5587): 664–666. Bibcode:1976Natur.264..664S. doi:10.1038/264664a0. PMID 1004612. S2CID 555576.
- ^ Nasoori A, Taghipour A, Shahbazzadeh D, Aminirissehei A, Moghaddam S (September 2014). «Heart place and tail length evaluation in Naja oxiana, Macrovipera lebetina, and Montivipera latifii». Asian Pacific Journal of Tropical Medicine. 7S1: S137–S142. doi:10.1016/s1995-7645(14)60220-0. PMID 25312108.
- ^ Seymour RS (1987). «Scaling of cardiovascular physiology in snakes». American Zoologist. 27 (1): 97–109. doi:10.1093/icb/27.1.97. ISSN 0003-1569.
- ^ a b Gross DR (2009). Animal Models in Cardiovascular Research (3rd ed.). Dordrecht: Springer. p. 5. ISBN 978-0-387-95962-7. OCLC 432709394.
- ^ Brown S, Atkins C, Bagley R, Carr A, Cowgill L, Davidson M, et al. (2007). «Guidelines for the identification, evaluation, and management of systemic hypertension in dogs and cats». Journal of Veterinary Internal Medicine. 21 (3): 542–558. doi:10.1111/j.1939-1676.2007.tb03005.x. PMID 17552466.
- ^ Lerman LO, Chade AR, Sica V, Napoli C (September 2005). «Animal models of hypertension: an overview». The Journal of Laboratory and Clinical Medicine. 146 (3): 160–173. doi:10.1016/j.lab.2005.05.005. PMID 16131455.
- ^ «AKC Canine Health Foundation | Hypertension in Dogs». www.akcchf.org. Retrieved 2022-10-03.
- ^ Acierno MJ, Brown S, Coleman AE, Jepson RE, Papich M, Stepien RL, Syme HM (November 2018). «ACVIM consensus statement: Guidelines for the identification, evaluation, and management of systemic hypertension in dogs and cats». Journal of Veterinary Internal Medicine. 32 (6): 1803–1822. doi:10.1111/jvim.15331. PMC 6271319. PMID 30353952.
Further reading[edit]
- Pickering TG, Hall JE, Appel LJ, Falkner BE, Graves J, Hill MN, et al. (January 2005). Subcommittee of Professional Public Education of the American Heart Association Council on High Blood Pressure Research. «Recommendations for blood pressure measurement in humans and experimental animals: Part 1: blood pressure measurement in humans: a statement for professionals from the Subcommittee of Professional and Public Education of the American Heart Association Council on High Blood Pressure Research». Hypertension. 45 (1): 142–161. doi:10.1161/01.HYP.0000150859.47929.8e. PMID 15611362.
Единственный способ узнать, есть ли у вас высокое или низкое артериальное давление — это измерить свое артериальное давление. Понимание ваших результатов является ключом к контролю вашего артериального давления.
- Систолическое артериальное давление (Первое или верхнее число) — максимальное давление в артериях в момент, когда сердце сжимается и выталкивает кровь в артерии.
- Диастолическое артериальное давление (Второе или нижнее число) — показывает давление в артериях в момент расслабления сердечной мышцы, оно отражает сопротивление периферических сосудов.
Какое число важнее?
Обычно больше внимания уделяется систолическому артериальному давлению (первое число) как главному фактору риска сердечно-сосудистых заболеваний для людей старше 50 лет. У большинства людей систолическое артериальное давление неуклонно повышается с возрастом из-за потери эластичности крупных артерий, увеличения частоты сердечных сокращений и развития сосудистых заболеваний.
Тем не менее, повышенное систолическое или повышенное значение диастолического артериального давления может использоваться для постановки диагноза высокого артериального давления. Риск смерти от ишемической болезни сердца и инсульта удваивается с увеличением систолического давления на 20 мм рт. ст. или диастолического на 10 мм рт. ст. среди людей в возрасте от 40 до 89 лет.
Диапазоны артериального давления
У нас в стране придерживаются норм Европейского общества по изучению гипертензии, также есть рекомендации Министерства здравоохранения Российской Федерации от 2020, которые установили следующие диапазоны цифр:
- Нормальное – АД-систолическое менее АД 120-129 мм.рт.ст., диастолическое АД менее 80-85 мм.рт.ст.
- Высоко нормальное – систолическое АД 130-139 мм.рт.ст., диастолическое АД 85-89 мм.рт.ст.
- 1 степень – 140-159/90-99 мм.рт.ст.
- 2 степень – 160-179/100-109 мм.рт.ст.
- 3 степень – более 180/110 мм.рт.ст.
Примечание: Диагноз должен быть подтвержден врачом. Гипертония – это заболевание или диагноз, а гипертензия – сам факт повышения давления. Врач также может оценить любые необычно низкие показатели артериального давления и связанные с ним симптомы.
Нормальное давление
- Оптимальное АД — САД менее 120 мм.рт. ст. и/или ДАД менее 80 мм рт. ст.
- Нормальное АД — давление в диапазоне САД 120–129 мм рт. ст. и/или ДАД 80–84 мм рт. ст.
Если ваши результаты попадают в эту категорию, придерживайтесь полезных для сердца привычек, таких как сбалансированная диета и регулярные упражнения.
Повышенное давление
Повышенное артериальное давление — это когда показания постоянно находятся в диапазоне выше 140 мм.рт.ст для систолического и для диастолического более 90 мм рт. ст. Необходимо принять меры для контроля этого состояния.
Гипертония 1 степени
1 степени гипертонии — это когда артериальное давление постоянно колеблется систолическое в пределах 140–159 и/или диастолическое выше 90–99 мм рт. Ст. На этой стадии высокого кровяного давления врачи могут порекомендовать изменить образ жизни и могут рассмотреть возможность приема лекарств от кровяного давления. Дальнейшие действия зависят от вашего риска атеросклеротических сердечно-сосудистых заболеваний (ССЗС), таких как сердечный приступ или инсульт и факторов риска.
Гипертония 2 и 3 степени
2 степень гипертонии — это когда артериальное давление постоянно находится на уровне 160/100 мм.рт.ст. или выше. На этих стадиях высокого кровяного давления врачи могут назначить комбинацию лекарств от кровяного давления и порекомендовать незамедлительно изменить образ жизни.
Гипертонический криз
Эта стадия высокого кровяного давления требует медицинской помощи. Если ваши показания артериального давления внезапно превысят 180/120 мм рт. ст., подождите пять минут, а затем снова проверьте артериальное давление. Если ваши показатели по-прежнему необычно высоки, немедленно обратитесь к врачу. Возможно, у вас гипертонический криз.
Если ваше кровяное давление выше 180/120 мм рт. ст. и вы испытываете признаки возможного поражения органов, такие как боль в груди, одышка, боль в спине, онемение / слабость, изменение зрения или затрудненная речь, не ждите, снижения давления. Позвоните 103
Симптомы пониженного давления
Большинство врачей считают хроническое низкое артериальное давление опасным только в том случае, если оно вызывает заметные признаки и симптомы, такие как:
- Головокружение
- Тошнота
- Обморок
- Обезвоживание и необычная жажда
- Нехватка концентрации
- Затуманенное зрение
- Холодная, липкая, бледная кожа
- Учащенное дыхание
- Усталость
- Депрессия
Единичное отклонение показателей давления от нормы не является поводом для беспокойства, если только вы не испытываете каких-либо других симптомов.
Почему артериальное давление измеряется в мм рт. ст.
Аббревиатура мм рт. ст. означает миллиметры ртутного столба. Ртуть использовалась в первых точных манометрах, и единица измерения до сих пор используется в медицине как стандартная единица измерения давления.
Что означают цифры давления: верхнее и нижнее АД
Артериальное давление может меняться в течении суток. Как правильно его контролировать и что означают цифры давления человека?
Измерение артериального давления (АД) – обычная процедура, которой подвергаются все пациенты, переступившие порог кабинета участкового терапевта. Врач использует для этого тонометр и стетоскоп, с помощью которого выслушивает тоны пульсации пережатой артерии и записывают цифры показателей.
На сегодняшний день это единственный утвержденный Всемирной организацией здравоохранения метод неинвазивного измерения артериального АД. Придумал его в 1905 году русский хирург Николай Сергеевич Коротков.
Какая норма
Практически все знают, что нормальным считается давление 120/80 мм, но мало кто может рассказать, что именно означают эти цифры. А ведь речь идет о здоровье, которое иногда напрямую зависит от показаний тонометра, поэтому уметь определять свое рабочее артериальное давление и знать его рамки необходимо.
Превышение показаний выше 140/90 мм рт.ст. является поводом для обследования и посещения врача.
Что показывают цифры тонометра
Показатели АД очень важны для оценки циркуляции крови в организме. Обычно измерения проводят на левой руке с помощью тонометра. В результате врач получает два показателя, которые могут много ему рассказать о состоянии здоровья пациента.
Такие данные определяются из-за непрерывной работы сердца в момент измерения и обозначают верхнюю и нижнюю границу.
Верхнее АД
Что означает верхняя цифра давления? Такое АД называют систолическим, так как оно учитывает показания систолы (сердечного сокращения). Оптимальным считается, когда при его измерении тонометр показывает значение 120-135 мм. рт. ст.
Чем чаще бьется сердце, тем выше будут показатели. Отклонения от этого значения в ту или иную сторону будут расцениваться врачом, как развитие опасной болезни – гипертонии или гипотонии.
Нижнее АД
Нижние цифры показывают АД в период расслабления желудочков сердца (диастола), поэтому называется диастолическое. Нормальным его считают в пределах от 80 до 89 мм. рт. ст. Чем больше сопротивление и эластичность сосудов, тем выше будут показатели нижней границы.
Пульс
Сердечные сокращения и их частота может рассказать врачу о наличии или отсутствии аритмии и других заболеваний. В зависимости от внешних причин пульс может ускоряться или замедляться. Этому способствуют физические нагрузки, стресс, употребление алкоголя и кофеина и так далее.
Средний показатель для взрослого здорового человека – 70 ударов в минуту.
Повышение этого значения может говорить о приступе тахикардии, а понижение о брадикардии. Такие отклонения должны быть под наблюдением врача, так как могут повлечь за собой серьезные проблемы со здоровьем.
Норма по возрасту
Рабочим артериальным давлением взрослого человека считаются показатели от 110/70 до 130/80 мм. Но с возрастом эти цифры могут меняться! Это не считается признаком заболевания.
Проследить изменение нормы артериального давления с взрослением человека можно в таблице:
| Возраст | Мужчины | Женщины |
| 20 лет | 123/76 | 116/72 |
| До 30 лет | 126/79 | 120/75 |
| 30-40 лет | 129/81 | 127/80 |
| 40-50 лет | 135/83 | 137/84 |
| 50-60 лет | 142/85 | 144/85 |
| Старше 70 лет | 142/80 | 159/85 |
Самое низкое кровяное давление наблюдается у детей! По мере взросления человека оно повышается и достигает своих максимальных показателей в глубокой старости. Гормональные всплески, приходящиеся на период взросления у подростков, а также беременности у женщин, могут повышать или понижать его.
Норма давления зависит от индивидуальных характеристик организма отдельных людей.
Повышенным АД, которое можно назвать патологией, принято считать 135/85 мм и выше. Если тонометр выдает более 145/90 мм, то однозначно можно сказать о наличии симптомов гипертонии. Аномально низкие показатели для взрослого человека считаются 100/60 мм. Такие показания требуют разбирательства и установления причин понижения АД, а также немедленного лечения.
Чем измеряют давление человека
Чтобы безошибочно говорить о наличии или отсутствии каких-либо патологий или болезней, необходимо уметь правильно измерять артериальное давление. Для этого нелишним будет приобретение в специализированном магазине или аптеке диагностического прибора — тонометра.
- Механические аппараты требуют подготовки и навыка работы с ними. Для этого обычно левую руку помещают в специальную манжету, в которую нагнетается избыточное давление. Затем плавно воздух выпускается, пока кровь снова не начнет свое движение. Чтобы понять значения АД, необходим стетоскоп. Его прикладывается к локтевому сгибу пациента и ловят звуковые сигналы, обозначающие остановку и возобновление кровяного движения. Этот прибор считается самым надежным, так как он редко выходит из строя и выдает ложные показания.
- Полуавтоматический тонометр работает по тому же принципу, что и механический. Воздух в манжете там также накачивается с помощью ручной груши. В остальном, тонометр справляется сам! Выслушивать кровяное движение в стетоскоп не придется.
- Автоматический тонометр все сделает сам! Нужно только надеть манжету на руку и нажать кнопку. Это очень удобно, но чаще всего такие тонометры выдают небольшую погрешность при расчете. Бывают модели, которые крепятся на предплечье и на запястье. Выбирают этот вид приборов люди до 40 лет, так как с возрастом толщина стенок сосудов, уменьшается, а для точного измерения этот показатель является очень важным.
Каждый вид тонометра имеет свои положительные и отрицательные стороны. Выбор в основном основывается на индивидуальных характеристиках и личных предпочтениях человека, для которого предназначается прибор.
Во всех приборах вторая цифра (диастолическое давление) – самая важная!
Сильное повышение именно этих значений чаще приводит к серьезным осложнениям.
Как правильно его измерять
Измерение артериального давления – серьезная процедура, требующая подготовки.
Существуют определенные правила, соблюдение которых позволит получить наиболее достоверные результаты:
- Измерять АД нужно всегда в одно и то же время, чтобы можно было проследить за изменением показателей.
- В течение часа перед процедурой не следует употреблять алкоголь, кофеин, курить, а также заниматься спортом.
- Измерять давление нужно всегда в спокойном состоянии! Лучше в положении сидя, расставив ноги друг от друга.
- Полный мочевой пузырь также может повысить АД на 10 ед. рт. ст., поэтому перед процедурой лучше его опорожнить.
- При использовании тонометра с манжетой на запястье, необходимо руку держать на уровне груди. Если прибор измеряет АД на предплечье, то рука должна спокойно лежать на столе.
- Не рекомендуется разговаривать и двигаться в момент измерения. Это может увеличить показатели на несколько единиц.
- Перед использованием прибора необходимо внимательно изучить инструкцию по применению. От этого может зависеть точность результата.
Главное правило, которого стоит придерживаться для поддержания своего здоровья – ежедневные измерения артериального давления.
При диагностике цифры нужно записывать в специальный блокнот или дневник. Такой контроль даст врачу полную динамику.
Рекомендации по лечению
Заметив некоторые отклонения от нормы в показаниях артериального давления необходимо принимать меры. При его понижении можно принять тонизирующие средства. Например, крепкий чай или кофе, а также элеутерококк. Это поможет улучшить общее состояние и нормализовать АД с пульсом.
Если присутствуют симптомы гипертонии, то народными методами быстро справиться с повышенным давлением не получится! Лучше тщательно пройти диагностику и получить консультацию врача-кардиолога. Хорошо, если в домашней аптечке найдется лекарство Коринфар или Нифедипин, которые помогут устранить симптомы гипертонии.
Эффективно справиться с проявлениями этой болезни может и дыхательная гимнастика, предусматривающая глубокие вдохи и медленные выдохи.
При повторном проявлении болезни, будь-то понижение или повышение АД, необходимо незамедлительно обращаться за квалифицированной помощью специалиста. Только врач сможет выявить причины эффективное лечение и предотвратить ухудшение ситуации.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ
НЕОБХОДИМА КОНСУЛЬТАЦИЯ ЛЕЧАЩЕГО ВРАЧА
Автор статьи Иванова Светлана Анатольевна, врач-терапевт
Источник статьи: http://giperton.com/cifry-ad.html
Нормальное давление человека: основные показатели по возрастам
Артериальное давление являет собой индивидуальный физиологический показатель, который определяет силу сдавливания крови на стенки кровеносных сосудов.
Во многом АД зависит от того, как работает сердце человека и сколько ударов в минуту оно может сделать.
Нормальное давление человека являет собой показатель, который может меняться в зависимости от физической нагрузки на организм.
Таким образом, при активных тренировках либо сильных эмоциональных переживаниях нормальное давление человека может повышаться и выходить за рамки нормы.
По этой причине измерять показатели АД рекомендуется утром, когда человек не переживал и не перенапрягался физически.
Идеальным в состоянии покоя считается показатель давления 11070. Пониженное давление начинается с 10060. Повышенное (гипертония) — с 14090.
Критическим (максимальным) показателем считается 200/100 и больше.
Нормальное давление человека также может изменяться и после физической активности. Если сердце при этом справляется со своими функциями, то изменение АД не является отклонением. Таким образом, после спортивных нагрузок у человека может повыситься давление до 13085.
Выделяют такие факторы, которые оказывают существенное влияние на нормальное давление (в том числе внутриглазное, внутрибрюшное и т.п.) человека:
- Возраст человека и его общее состояние здоровья. При этом важно знать, что уже имеющиеся болезни (особенно хронические патологии почек, сердца, венерические или вирусные болезни) способны существенно повышать АД.
- Наличие болезней, способных сгущать кровь (сахарный диабет).
- Наличие прогрессирующих отклонений в давлении (гипертония, гипотония).
- Состояние сердца и наличие болезней у него.
- Атмосферное давление.
- Уровень гормонов щитовидной железы и менопауза у женщин.
- Гормональные сбои в организме, которые сужают артерии и сосуды.
- Общая эластичность сосудистых стенок. У людей пожилого возраста сосуды изнашиваются и становятся ломкими.
- Наличие атеросклероза.
- Вредные привычки (курение, употребление спиртного).
- Эмоциональное состояние человека (частые стрессы и переживания негативно отображаются на нормальном давлении человека).
Нормальное кровяное давление имеет некоторые отличия у женщин, взрослых мужчин и детей.
В том случае, если у человека наблюдаются сбои в данном показателе и проблемы со скачками АД, ему требуется срочная врачебная помощь и медицинское лечение.
Помимо этого, немало важную роль играет и пульсовой показатель, так как кровяной пульс неразрывно связан с венозным давлением.
Нормальное артериальное давление у человека: верхнее и нижнее давление
Перед тем, как рассмотреть, что такое верхнее и нижнее артериальное давление, приведем классификацию АД по ВОЗ.
Выделяют такие стадии повышенного АД по ВОЗ:
- Первая стадия сопровождается стабильным протеканием гипертонии, без ухудшения работы внутренних органов.
- Вторая стадия предусматривает развитие патологий в одном или двух органах.
- Третья стадия затрагивает не только органы, но и также системы организма. Помимо этого, выделяют такие степени АД:
- Пограничное состояние, при котором показатели не больше 159/99.
- Вторая степень — умеренная гипертония (179/109 и больше).

Перед тем, как понять, какое нормальное артериальное давление у человека, важно выяснить, что такое верхнее и нижнее артериальное давление.
Не все знают, что такое верхнее и нижнее артериальное давление, и часто его путают. Говоря простыми словами, верхнее или систолическое давление — это показатель, который зависит от частоты сокращения и силы ритма миокарда.
Нижнее или диастолическое давление — это показатель, выявляющий минимальное давление во время спадания нагрузки (расслабления) мышцы сердца.
Какое должно быть артериальное давление по возрастам и половой принадлежности?
У мужчин нормами считаются:
- В 20 лет — 123/76.
- В 30 лет — 130/80.
- В лет — 145/85.
- Более 70 лет — 150/80.
У женщин нормальные показатели давления такие:
- В 20 лет −115/70.
- В 30 лет — 120/80.
- В 40 лет — 130/85.
- В лет — 150/80.
- Более 70 лет — 160/85.
Как можно заметить, показатели АД с возрастом увеличиваются как у мужчин, так и у женщин.
Нормальное артериальное давление у человека неразрывно связано с его пульсом, который также может свидетельствовать о различных заболеваниях и патологиях в организме (особенно в почках и кровеносных сосудах).
Сам по себе пульс — это не что иное, как периодические сокращения, которые связаны с колебанием сосудов при их наполнении кровью. При пониженном сосудистом давлении пульс также будет слабым.
В норме в состоянии покоя пульс человека должен быть ударов в минуту.
Выделяют разные нормы пульса для людей разных возрастных категорий:
- У детей от одного до двух лет — 120 ударов в минуту.
- У детей от трех до семи лет — 95 ударов.
- У детей от восьми до 14 лет — 80 ударов.
- У подростков и молодых людей— 70 ударов.
- У людей пожилого возраста — 65 ударов.
Нормальное давление у человека при беременности не сбивается вплоть до шестого месяца вынашивания ребенка. После этого из-за влияния гормонов АД может повышаться.
В том случае, если беременность протекает с отклонения или патологиями, то скачки АД могут быть более заметными. В таком состоянии у женщины может наблюдаться стойкое повышение показателей давления. При этом ей рекомендуется ставать на учет к терапевту и ложиться в больницу под наблюдение врача.
В каких единицах измеряют артериальное давление: советы по измерению АД
Перед тем, как рассмотреть, в каких единицах измеряют артериальное давление, следует разобраться в правилах самой процедуры по установлению показателей АД.
Выделяют такие врачебные рекомендации по измерению давления:
- Человек должен занять сидячее положение с опорой на спину.
- Перед измерением давления не рекомендуется физически перенапрягаться, курить, кушать, а также принимать спиртные напитки.
- Нужно использовать только рабочий механический прибор для изменения АД, который будет иметь нормированную шкалу.
- Рука человека должна быть на уровне его груди.
- Во время процедуры нельзя говорить либо двигаться.
- В измерении величины давления обеих рук нужно делать перерыв в десять минут.
- Измерять давление должен врач либо медсестра. Самостоятельно человек не сможет точно определить свое давление.
После того, как мы разобрались, в каких единицах измеряют артериальное давление, приведем основные причины отклонений от нормы.
Нарушения давления в организме может развиваться по самым разным причинам. Это может быть физическое переутомление, голодание или простой стресс, который сильно повлиял на состояние человека. Обычно в таком состоянии показатели сами стабилизируются, когда организм придет в норму, человек поест, отдохнет и хорошо поспит.
Более серьезной причиной повышенного давления могут стать прогрессирующие болезни, такие как атеросклероз сосудов, сахарный диабет, острые вирусные или инфекционные заболевания. В таком состоянии человек может страдать от резких скачков АД, а также явных признаков гипертонии.
Еще одной частой причиной сбоя в АД является резкое сужение сосудов, возникшее по причине гормонального влияния, а также эмоциональных перенапряжений.
Прием некоторых препаратов, болезни сердца, нарушение свертываемости крови и чрезмерные физические нагрузки тоже могут повлиять на сбой в данном показателе.
Неправильное питание и сбой в функционировании эндокринной системы обычно плохо сказывается на АД как у молодых, так и у пожилых людей.
Разница между систолическим и диастолическим давлением: норма и отклонение
Артериальное давление имеет два основных показателя:
Существует весомая разница между систолическим и диастолическим давлением. Норма верхнего (систолического давления) определяется уровнем давления в крови человека в миг самого сильного (предельного) сокращения сердца.
Таким образом, норма систолического давления напрямую зависит от частоты ударов сердца и количества его сокращений.
Выделяют такие факторы, которые влияют на норму систолического давления:
- Объем правого желудочка.
- Частота колебаний сердечной мышцы.
- Мера растяжения стенок в аорте.

Норма диастолического давления зависит от уровня давления крови в миг максимального расслабления сердца. Таким образом, норма диастолического давления составляет 80 мм.рт.ст.
По этому, есть довольно весомая разница между систолическим и диастолическим давлением.
Норма же при этом все равно индивидуальна для каждого человека, в зависимости от состояния здоровья, возраста и пола.
Повышенное артериальное давление или гипертония (гипертензия) обычно выявляется у пожилых людей. Данное заболевание считается очень опасным, поскольку оно способно привести к инсульту, то есть, разрыву сосуда в мозге.
Такое отклонение может развиться по следующим причинам:
- Лишний вес человека (ожирение).
- Сильное нервное перенапряжение, частые стрессы и психоэмоциональная нестабильность.
- Хронические заболевания внутренних органов.
- Малоподвижный образ жизни.
- Сахарный диабет.
- Употребление спиртных напитков.
- Курение.
- Неправильное питание.
- Генетическая предрасположенность человека к данному заболеванию.
Во время гипертонии человек страдает от жутких головных болей, слабости, отдышки, сухости во рту, болей в сердце и слабости.
В таком состоянии больному нужно оказывать срочную помощь и обращаться к врачу, пока заболевание не вызвало опасных осложнений. Также при этом важно выявить первопричину гипертонии, и совместно с высоким давлением лечить и тот фактор, который спровоцировал его появление.
Гипертонический криз — это очень опасное состояние, при котором резко повышается АД. В таком состоянии у человека поражается нервная система и внутренние органы. Есть высокий риск инсульта и инфаркта.
Выявить гипертонический криз можно по эхокардиографии и измерению АД. Его причинами могут стать прием спиртного, сильная физическая нагрузка, прием некоторых препаратов, а также прогрессирование болезней внутренних органов или систем. Для купирования приступа назначается препарат Прогликем.
Гипотония — это состояние, при котором у человека наблюдается пониженное давление. При этом больной будет ощущать сильную слабость, тошноту, головокружение.
Вызвать такое состояние могут:
- Анемия.
- ВСД.
- Инфаркт.
- Длительное голодание.
- Болезни надпочечников.
Источник статьи: http://med88.ru/kardiologija/diagnostika/normalnoe-davlenie-cheloveka/
Дата публикации: 06.04.2017
Просмотров: 190082
Кровяное или артериальное давление – это давление крови на стенки сосудов. Оно определяется объемом крови, который выталкивает сердце за единицу времени, и силой ответного сопротивления сосудов. Давление создаёт условия, позволяющие крови достигать органов и питать их кислородом и полезными веществами, которые она транспортирует. Считается, что давление у человека в норме тогда, когда сердце справляется со своей насосной функцией, а сосуды остаются эластичными и прочными.
Нижнее и верхнее артериальное давление
У здорового человека сердечная мышца в покое сокращается от 60 до 80 раз в минуту. С каждым сокращением сердце закачивает очередную порцию крови в артерии. Соответственно, максимальный показатель давления крови на стенки сосудов регистрируется в момент сокращения сердечной мышцы. Между сокращениями сердечная мышца расслабляется. В момент такого отдыха показатель артериального давления самый низкий.
Самый высокий показатель называют систолическим или верхним давлением. Название происходит от слова «систола» – стадия сокращения. Самый низкий показатель давления называют диастолическим (от слова «диастола» – стадия расслабления). Систола и диастола – стадии нормального сердечного цикла.
Показатели давления традиционно фиксируются в миллиметрах ртутного столба. При измерении первым всегда указывают показатель верхнего давления, вторым – показатель нижнего.
Какое давление считается нормальным
На артериальное давление одновременно влияют несколько факторов:
-
состояние сердечной мышцы;
-
состояние стенок сосудов;
-
наличие отложений на стенках сосудов;
-
возраст человека;
-
тип телосложения человека;
-
образ жизни человека и его физические нагрузки;
-
внешние факторы, например, регион проживания.
Если суммировать все эти моменты, то можно сделать вывод, что «идеальное» артериальное давление определяется весьма индивидуально. Конечно, у медиков существует эталон – 120/80, но это не значит, что абсолютно все люди будут себя хорошо чувствовать при таком давлении. Например, нормальный показатель давления для миниатюрных женщин – 110/70, для спортсменов, постоянно подвергающихся физическим нагрузкам, – 130/80. У человека нормальным может быть несколько пониженное или повышенное артериальное давление, и даже малейшие его изменения окажутся сразу ощутимы.
Однако есть и предельные границы, которые врачи считают критическими. Например, если показатель давления 140/90 и при этом он имеет тенденцию расти, то это признак артериальной гипертензии. В этом случае нужно обязательно обратиться к врачу, а при резком ухудшении общего состояния – вызвать скорую помощь.
Чтобы привести давление в норму, доктор может назначить медикаментозное лечение. Помимо приема лекарств, необходимо изменить образ жизни и привычки в питании: отказаться от курения, алкоголя, жирной, тяжелой пищи.
Крайне пониженное артериальное давление, например 90/60, указывает на то, что органы получают недостаточно питания: мозговая деятельность у такого человека снижена, существует риск кислородного голодания. Такие показатели могут свидетельствовать о сопутствующих заболеваниях: вегето-сосудистой дистонии, анемии, недостаточности коры надпочечников и т.д.
Возрастные нормы артериального давления
Показатели кровяного давления могут меняться на протяжении жизни. Иногда это связано с переездом человека в другой регион: организм приспосабливается к новым для него внешним условиям, поэтому давление может понижаться или повышаться в пределах 10 пунктов. Однако в большинстве случаев на изменение артериального давления влияет возраст.
С возрастом стенки сосудов становятся менее эластичными, а внутреннее их пространство уменьшается за счет различных отложений и «бляшек». Ответное сопротивление со стороны сосудов слабеет, и кровь сильнее растягивает их стенки.
С возрастом сосуды человека засоряются и сужаются
Однако специалисты советуют не делать серьезную скидку на возраст во время измерения давления. У здорового человека допустимо повышение давления с возрастом – на 10–15 мм ртутного столба. Если наблюдается резкий скачок давления, то это связано не с возрастом, а скорее, с развитием заболевания сердечно-сосудистой системы, игнорировать которое опасно.
Средние возрастные нормы артериального давления у мужчин в молодом возрасте несколько выше, чем у женщин, что объясняется большей мышечной массой. Однако с возрастом показатели у представителей обоих полов становятся примерно одинаковыми. Изменение показателей с возрастом можно представить в виде следующей таблицы.
Показатели верхнего и нижнего давления зависят от возраста и пола человека
Врачи рекомендуют измерять артериальное давление регулярно и следить за его показателями, начиная с 30 лет. В возрасте от 40 лет и более измерение кровяного давления должно стать ежедневной процедурой.
Измерение артериального давления
Современные аппараты для измерения давления бывают механическими или электронными. При использовании механического манометра необходим фонендоскоп, с помощью которого можно услышать начало и окончание стадий систолы и диастолы.
Давление измеряется в положении сидя или лежа. Для того чтобы показатели были точными, манометр должен находиться на уровне сердца человека, а манжетка – приблизительно на 2 см выше локтевого сгиба. Воздух нагнетают в манжетку, вызывая пережатие сосудов и исчезновение пульса, а затем медленно выпускают. Точку, в которой появились ясно различимые пульсовые удары, отмечают как показатель верхнего давления, а точку, в которой эти удары исчезают – как показатель нижнего давления. Электронный манометр работает без фонендоскопа, в этом случае показатели верхнего и нижнего давления, а также пульса фиксируются автоматически и выводятся на экран.
Доступность современных приборов для измерения артериального давления и простота их эксплуатации позволяют каждому регулярно отслеживать этот важный показатель жизнедеятельности собственного организма и своевременно предпринять меры, если такая необходимость возникнет.
Есть вопросы?
Оставьте телефон –
и мы Вам перезвоним
Записаться на прием
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Артериальное давление (АД) – один из важных показателей состояния здоровья человека. Оно характеризует состояние сердечно-сосудистой системы. Про верхнее и нижнее давление слышал каждый из нас, однако не все, хотя бы в общих чертах, представляют, что это такое. Правильное медицинское название верхнего показателя артериального давления – систолическое, нижнего – диастолическое.
Систола в переводе с древнегреческого означает «сжатие, сокращение», диастола – «растяжение, расширение».
Сердечная мышца состоит из четырех камер (двух пар): правого и левого предсердий и желудочков, которые поочередно сокращаются (систола) и расслабляются (диастола).
Чтобы сердце нормально работало, ему необходим кислород. Его доставляют отходящие от основания аорты (самой крупной артерии организма) две коронарные артерии, которые затем разделяются на более мелкие сосуды, питающие все отделы сердца.
Во время систолы кровь выталкивается в легочную артерию, в легких обогащается кислородом и собирается в левое предсердие. Пульс – это колебания стенки артерии при каждом сокращении сердца.
Максимальное давление в аорте при сокращении желудочков называется систолическим давлением, его также называют верхним. Это та сила, с которой кровь выталкивается из сердца.
Во время диастолы кровь из левого предсердия разносится по организму и обогащая его системы кислородом. Кровь, отдавшая кислород, по мелким венам собирается в большую (венечный синус) и поступает через правое предсердие в правый желудочек. Минимальное остаточное давление крови на стенки сосудов при расслаблении левого желудочка называют диастолическим или нижним давлением.
За счет разности верхнего и нижнего давления кровь непрерывно течет по сосудам.
Артериальное давление обычно записывают в виде соотношения «Верхнее АД/Нижнее АД», например, 120/80.
К сожалению, заложенный природой механизм нередко дает сбои, и сердечно-сосудистые заболевания служат самой частой причиной смерти в России. Самая частая патология – артериальная гипертензия (гипертоническая болезнь).
Гипертонию диагностируют, если у пациента постоянно превышено значение АД 140/90.
АД выше 180/120 – это гипертонический криз, при котором срочно нужно обратиться к врачу.
Кардиологи выделяют 3 степени артериальной гипертензии:
1-я: 140/90-159/99
2-я: 160/100-179/109
3-я: более 180/110.
Мы привыкли больше внимания обращать именно на верхнее давление. Действительно, его высокие показатели – это доказанный фактор риска инфаркта или инсульта в будущем. Но нижнее давление, оказывается, не менее важно для состояния здоровья и его отклонения могут свидетельствовать о серьезных нарушениях в организме.
Диастолическое давление характеризует тонус, степень эластичности и проходимости крупных и мелких сосудов.
Поскольку тонус сосудов связан с количеством фермента ренина, вырабатываемого почками, нижнее давление часто называют почечным. По статистике, в 60% случаев повышение показателя связано именно с патологиями почек.
Нормы нижнего артериального давления
Взрослые
|
Возраст |
Мужчины |
Женщины |
|
Лет |
мм рт. ст. |
|
|
20 |
75 |
72 |
|
20–30 |
78 |
75 |
|
30–40 |
80 |
79 |
|
40–50 |
83 |
81 |
|
50–60 |
82 |
83 |
|
60–70 |
80 |
85 |
|
70–80 |
79 |
83 |
|
80–90 |
78 |
79 |
|
Более 90 |
73 |
75 |
Показатели зависят не только от возраста, но и от особенностей телосложения.
Дети
|
Возраст |
мм рт. ст. |
|
Новорожденные |
45-50 |
|
1-6 месяцев |
50-65 |
|
6 мес.-2 года |
60-70 |
|
2-3 года |
62-75 |
|
3-4 года |
65-78 |
|
4-5 лет |
67-80 |
|
5-8 лет |
70-82 |
|
8-11 лет |
70-85 |
|
12-15 лет |
72-87 |
|
15-16 лет |
74-88 |
|
старше 16 лет |
80-90 |
Большой диапазон нормы связан с тем, что показатели нижнего АД сильно зависят от веса и роста ребенка.
Отклонения диастолического давления от нормы
Врачи советуют, начиная с 35 лет, каждый день измерять АД, а если есть семейная предрасположенность к заболеваниям сердечно-сосудистой системы, то и раньше.
Беспокоящие молодых людей частая головная боль, слабость или тошнота по утрам часто списывается на усталость, недостаток сна и т. д., хотя это может быть симптомом повышения нижнего АД, связанного с различными патологиями.
Единичное отклонение показателей АД от нормы может быть следствием перегрева, повышенной физической нагрузки, эмоционального напряжения или других внешних факторов. Однако, если цифры систематически отличаются от нормальных, нужно обратиться к терапевту.
Повышенное диастолическое давление
Симптомы:
· пульсирующая головная боль,
· головокружение,
· покалывает сердце,
· ухудшается зрение,
· сильная одышка без большой нагрузки,
· слабость и утомляемость.
При сильном скачке нижнего давления развивается гипертонический криз, требующий немедленной медицинской помощи.
Причины высокого нижнего давления
· Заболевания надпочечников и почек: хронический гломерулонефрит, сужение почечной артерии, почечная недостаточность, врожденные дефекты строения, приводящие к задержке жидкости в организме.
· Сердечная недостаточность, порок или опухоль сердца, атеросклероз.
· Заболевания щитовидной железы.
· Гормональные отклонения при климаксе.
· Заболевания гипофиза и надпочечников.
· Грыжи межпозвонковых дисков позвоночника – сужаются в диаметре каналы позвоночника.
· Прием некоторых лекарственных средств (нестероидных противовоспалительных, антидепрессантов, анаболических стероидов и других групп препаратов).
В то же время, примерно треть случаев повышения нижнего АД не являются признаками заболевания, а связаны с нормальными физиологическими процессами, например, в подростковом возрасте, в период интенсивного роста. Во время беременности сосуды также испытывают повышенную нагрузку и отмечаются колебания АД (чаще именно диастолического).
Непродолжительное повышение нижнего давления может быть связано с сильным переохлаждением или обезвоживанием, хроническим стрессом, слишком интенсивными тренировками.
Гипертония диагностируется, когда повышены и верхнее и/или нижнее АД.
Высокое нижнее давление при нормальном верхнем свидетельствует о наличии диастолической гипертензии. Сердечная мышца находится в постоянном напряжении, ухудшается ее кровоснабжение, а при отсутствии лечения появляются и органические изменения. Эта патология чаще выявляется у людей до 40-45 лет, имеющих избыточный вес. К сожалению, к повышению нижнего показателя примерно через 10 лет в большинстве случаев присоединяется и подъем верхнего давления.
Опасным считается состояние, при котором разница между верхним и нижним давлением (пульсовое давление) становится значительно ниже нормы (если АД 120/80, то пульсовое давление составляет 40 мм рт. ст.).
Как понизить диастолическое давление
В первую очередь нужно скорректировать свою диету: исключить соления, консервы, пить не меньше 2 литров чистой воды в сутки, снизить количество кофеиносодержащих напитков, употреблять клюкву, свежие огурцы (природные мочегонные продукты), другие фрукты и овощи. Важно контролировать свой вес, стараться снизить уровень стресса.
Стабилизировать давление помогают дыхательная гимнастика, ежедневная ходьба, умеренные кардионагрузки. Если нет органических поражений, то изменение образа жизни через несколько месяцев приведет к снижению давления.
Если правильное питание и достаточная физическая активность не привели к нормализации показателя, нужно обратиться к специалисту-эндокринологу для проверки работы надпочечников. Назначаются гипотензивные препараты (правда, все они действуют одновременно и на нижнее, и на верхнее давление), а при наличии отечности также мочегонные травы и лекарственные средства.
Низкое нижнее давление
Причинами понижения диастолического давления могут быть:
· Гормональные и эндокринные нарушения;
· Резкий скачок роста у детей и подростков;
· Обезвоживание, большая кровопотеря;
· Аритмия или сердечная недостаточность;
· Нарушения в работе вегетативной нервной системы (так называемая вегетососудистая или нейроциркуляторная дистония – ВСД);
· Побочный эффект от приема некоторых лекарственных средств;
· Длительный постельный режим и др.
При постоянном понижении диастолического давления совместно с верхним систолическим (АД ниже 90/60) ставят диагноз «артериальная гипотония». Однако у некоторых людей постоянно фиксируется АД 100/60 и это является для них вариантом нормы.
В основном диагностируется:
· ортостатическая гипотония (как правило, у пожилых) – падение давления при резкой перемене положения тела;
· нарушения в работе вегетативной нервной системы (ВСД), чаще в молодом возрасте.
Симптомы гипотонии:
· нечеткость зрения,
· тошнота,
· обморочное состояние,
· сонливость,
· внезапная слабость, головокружение,
· шум в ушах и кратковременное потемнение в глазах при вставании с постели или смены положения тела,
· зябкость.
Резкое падение АД с потерей сознания может быть предвестником ишемического инсульта.
Если снижается эластичность стенок сосудов или их тонус, верхнее давление может быть в норме, а нижнее снижено.
Это свидетельствует о недостатке кровоснабжения сердца и может потребоваться лекарственная терапия. У молодых людей причиной может являться ВСД, у пожилых – следствие атеросклероза. Одной из причин низкого диастолического давления при нормальном систолическом является курение и злоупотребление алкоголем.
Лечение и профилактика низкого АД
В первую очередь нужно лечить заболевание, ставшее причиной таких отклонений. Если серьезных заболеваний не обнаружено, то повлиять на улучшение сосудистого тонуса могут регулярные физические нагрузки, которые нужно подбирать с учетом возраста и своего состояния здоровья. В качестве «скорой помощи» помогут чашка крепкого чая или кофе, но эффект от них не продлится долго.
Рекомендуется больше пить и увеличить потребление соли, особенно в жаркую погоду.
Беременным женщинам желательно носить компрессионное белье для нормализации кровообращения.
Важно высыпаться (спать не меньше 8 часов), чаще бывать на свежем воздухе, избегать стрессов.
Медикаментозное лечение должен назначать врач. При установленном диагнозе артериальной гипотонии рекомендуется прием растительных адаптогенов, таких как лимонник или элеутерококк.
Помните, что любые сильные отклонения АД от нормы нельзя оставлять без внимания, своевременное обращение к врачу поможет вам сохранить здоровье.
https://yandex.ru/health/turbo/articles?id=4350
https://cardiograf.com/gipertenziya/bolezn/pochemu-vysokoe-nizhnee-arterialnoe-davlenie-chto-delat.html
https://medart.by/blog/stati-o-kardiologii/vysokoe-nizhnee-davlenie/
Общая информация
По общему правилу любой первичный медицинский осмотр начинается с проверки основных показателей нормальной работы человеческого организма. Врач обследует кожные покровы, прощупывает лимфатические узлы, пальпирует некоторые участки тела, для того чтобы оценить состояние суставов или выявить поверхностные изменения кровеносных сосудов, прослушивает легкие и сердце при помощи стетоскопа, а также измеряет температуру и давление.
Перечисленные манипуляции позволяют специалисту собрать необходимый минимум сведений о состоянии здоровья пациента (составить анамнез) и показатели уровня артериального или кровяного давления играют далеко не последнюю роль в диагностике множества различных заболеваний. Что такое артериальное давление, и какие его нормы установлены для людей разных возрастов?
По каким причинам повышается или наоборот снижается уровень кровяного давления и как сказываются такие колебания на состоянии здоровья человека? На эти и другие важные вопросы по теме мы постараемся дать ответ в данном материале. А начнем мы с общих, но крайне важных аспектов.
Что такое верхнее и нижнее артериальное давление?
Кровяное или артериальное (далее АД) – это давление крови на стенки сосудов. Другими словами, это давление жидкости кровеносной системы, превышающее атмосферное, которое в свою очередь «давит» (воздействует) на все, что находится на поверхности Земли, в том числе и на людей. Миллиметры ртутного столба (далее мм рт.ст.) — это единица измерения АД.
Различают следующие виды АД:
- Внутрисердечное или сердечное, возникающее в полостях сердца при его ритмичном сокращении. Для каждого отдела сердца установлены отдельные нормативные показатели, которые изменяются в зависимости от сердечного цикла, а также от физиологических особенностей организма.
- Центральное венозное (сокращенно ЦВД), т.е. кровяное давление правого предсердия, которое напрямую связано с величиной возврата венозной крови сердцу. Показатели ЦВД имеют важнейшее значение для диагностирования некоторых заболеваний.
- Капиллярное – это величина, которая характеризует уровень давления жидкости в капиллярах и зависящая от кривизны поверхности и ее натяжения.
- Артериальное давление – это первый и, пожалуй, самый значимый фактор, изучая который специалист делает вывод о том, нормально ли работает кровеносная система организма или есть отклонения. Величина АД обозначает объем крови, который перекачивает сердце за определенную единицу времени. Помимо того, данный физиологический параметр характеризует сопротивляемость сосудистого русла.
Поскольку именно сердце является движущей силой (своеобразным насосом) крови в организме человека, то наиболее высокие показатели АД фиксируются на выходе крови из сердца, а именно из его левого желудка. При попадании крови в артерии, уровень давления становится ниже, в капиллярах еще больше понижается, а минимальным становится в венах, а также на входе в сердце, т.е. в правом предсердии.
Учитывается три основных показателя кровяного давления:
- частота сердечных сокращений (сокращенно ЧСС) или пульс человека;
- систолическое, т.е. верхнее давление;
- диастолическое, т.е. нижнее.
Что значит верхнее и нижнее давление человека?
Показатели верхнего и нижнего давления — что это такое и на что они оказывают влияние? Когда правый и левый желудочки сердца сокращаются (т.е. идет процесс сердцебиения), кровь выталкивается в фазе систолы (этап работы сердечной мышцы) в аорту.
Показатель в данной фазе называется систолическим и записывается первым, т.е. по сути, является первым числом. По данной причине систолическое давление называют верхним. На данную величину оказывает влияние сосудистое сопротивление, а также частота и сила сердечных сокращений.
В фазе диастолы, т.е. в промежутке между сокращениями (фаза систолы), когда сердце пребывает в расслабленном состоянии и заполнено кровью, фиксируется величина диастолического или нижнего артериального давления. Данная величина зависит исключительно от сосудистого сопротивления.
Обобщим все выше сказанное на простом примере. Известно, что 120/70 или 120/80 – это оптимальные показатели АД здорового человека («как у космонавтов»), где первая цифра 120 – это верхнее или систолическое давление, а 70 или 80 – это диастолическое или нижнее давление.
Нормы давления человека по возрастам
Признайтесь честно, пока мы молоды и здоровы, то нас редко волнует уровень нашего кровяного давления. Мы чувствует себя хорошо, и поэтому нет причин для беспокойства. Однако человеческий организм стареет и изнашивается. К сожалению, это вполне естественный процесс с точки зрения физиологии, затрагивающий не только внешний вид кожных покровов человека, но и все его внутренние органы и системы, в том числе и АД.

Для начала отметит, что такой показатель как АД на самом деле зависит от множества индивидуальных факторов (психа-эмоциональное состояние человека, время суток, прием некоторых медицинских средств, пища или напитки и так далее).
Современные медики с осторожностью относятся ко всем ранее составленным таблицам с усредненными нормами АД исходя из возраста пациента. Все дело в том, что новейшие исследования говорят в пользу индивидуального подхода в каждом конкретном случае. По общему правилу, нормальное АД у взрослого человека любого возраста, причем неважно у мужчин или у женщин не должно превышать порога показателей 140/90 мм рт. ст.
Это означает, что если у человека 30 лет или в 50-60 лет показатели 130/80, то у него нет проблем с работой сердца. Если же верхнее или систолическое давление переваливает за 140/90 мм рт.ст., то человеку ставят диагноз артериальная гипертензия. Медикаментозное лечение проводится в случае, когда давление пациента «зашкаливает» за показатели 160/90 мм рт.ст.
Когда давление повышено у человека наблюдаются следующие симптомы:
- повышенная утомляемость;
- шум в ушах;
- отеки ног;
- головокружение;
- проблемы со зрением;
- снижение работоспособности;
- кровотечение из носа.
По статистике высокое верхнее артериальное давление чаще всего встречается у женщин, а нижнее – у пожилых людей обоих полов или у мужчин. Когда нижнее или диастолическое АД падает ниже 110/65 мм рт.ст., то происходят необратимые изменения внутренних органов и тканей, поскольку ухудшается кровоснабжение, а, следовательно, и насыщение организма кислородом.
Если у вас давление держится на уровне 80 на 50 мм рт.ст., то стоит немедленно обратиться за помощью к специалисту. Низкое нижнее артериальное давление приводит к кислородному голоданию головного мозга, что негативно сказывается на всем человеческом организме в целом. Это состояние также опасно, как и повышенное верхнее кровяное давление. Считается, что диастолическое нормальное давление человека в 60 лет и старше не должно быть более 85-89 мм рт. ст.
В противном случае, развивается гипотония или вегетососудистая дистония. При сниженном давлении появляются такие симптомы как:
- слабость в мышцах;
- головная боль;
- потемнение в глазах;
- одышка;
- вялость;
- повышенная утомляемость;
- светочувствительность, а также дискомфорт от громких звуков;
- чувство озноба и холода в конечностях.
Причинами пониженного кровеносного давления могут быть:
- стрессовые ситуации;
- погодные условия, например, духота или изнуряющая жара;
- усталость из-за высоких нагрузок;
- хронический недосып;
- аллергическая реакция;
- некоторые лекарственные средства, например, сердечные или обезболивающие препараты, антибиотики или спазмолитики.
Однако есть примеры, когда люди на протяжении всей жизни спокойно живут с нижним АД в 50 мм рт. ст. и прекрасно себя чувствуют, к примеру, бывшие спортсмены, сердечные мышцы которых гипертрофированы в силу постоянных физических нагрузок. Именно поэтому для каждого отдельно взятого человека могут быть свои нормальные показатели АД, при которых он прекрасно себя чувствует и живет полной жизнью.
Причины изменения артериального давления
Высокое диастолическое давление свидетельствует о наличии заболеваний почек, щитовидной железы или надпочечников.
Повышение уровня давления может быть вызвано такими причинами как:
- избыточный вес;
- стресс;
- атеросклероз и некоторые другие заболевания;
- курение и другие вредные привычки;
- сахарный диабет;
- несбалансированный рацион питания;
- неподвижный образ жизни;
- погодные изменения.
Еще один важный момент, касающийся АД человека. Чтобы верно определить все три показателя (верхнее, нижнее давление и пульс) нужно соблюдать простые правила измерения. Во-первых, оптимальное время измерения артериального давления – это утро. Причем тонометр лучше расположить на уровне сердца, так измерение будет наиболее точным.
Во-вторых, давление может «подскочить» из-за резкой смены позы тела человека. Именно поэтому измерять его нужно после пробуждения, не вставая с кровати. Рука с манжетой тонометра должна располагаться горизонтально и быть неподвижной. В противном случае, показатели, выдаваемые прибором, будут с погрешностью.
Примечательно то, что разница между показателями на обеих руках не должна быть более 5 мм. Идеальным считается ситуация, когда данные не отличаются в зависимости от того, измерялось ли давление на правой или левой руке. Если показатели отличаются между собой на 10 мм, то вероятнее всего высок риск развития атеросклероза, а разница в 15-20 мм свидетельствует об аномалиях развития сосудов или их стенозе.
Какие нормы давления у человека, таблица
Еще раз повторимся, что ниже представленная таблица с нормами артериального давления по возрастам – это лишь справочный материал. Кровяное давление непостоянная величина и может колебаться в зависимости от многих факторов.
Таблица нормы давления:
| Возраст, лет | Давление (минимальный показатель), мм.рт.ст. | Давление (средний показатель), мм.рт.ст. | Давление (максимальный показатель), мм.рт.ст. |
| До года | 75/50 | 90/60 | 100/75 |
| 1-5 | 80/55 | 95/65 | 110/79 |
| 6-13 | 90/60 | 105/70 | 115/80 |
| 14-19 | 105/73 | 117/77 | 120/81 |
| 20-24 | 108/75 | 120/79 | 132/83 |
| 25-29 | 109/76 | 121/80 | 133/84 |
| 30-34 | 110/77 | 122/81 | 134/85 |
| 35-39 | 111/78 | 123/82 | 135/86 |
| 40-44 | 112/79 | 125/83 | 137/87 |
| 45-49 | 115/80 | 127/84 | 139/88 |
| 50-54 | 116/81 | 129/85 | 142/89 |
| 55-59 | 118/82 | 131/86 | 144/90 |
| 60-64 | 121/83 | 134/87 | 147/91 |
К тому же у некоторых категорий пациентов, например, у беременных женщин, чей организм, в том числе и кровеносная система в период вынашивания ребенка претерпевает ряд изменений, показатели могут отличаться, и это не будет считаться опасным отклонением. Однако, как ориентир данные нормы артериального давления у взрослых людей могут быть полезны для сравнения своих показателей с усредненными числами.
Таблица артериального давления у детей по возрасту
Поговорим подробнее о детском кровеносном давлении. Для начала отметит, что в медицине установлены отдельные нормы артериального давления у детей от 0 до 10 лет и у подростков, т.е. от 11 лет и старше. Связано это, прежде всего со строением сердца ребенка в разном возрасте, а также с некоторыми изменениями в гормональном фоне, происходящими в период полового созревания.

Ко всему прочему, на показатели кровяного давления оказывают влияние не только особенности сердечно-сосудистой системы (строение и границы сердца у детей, эластичность сосудов), но и наличие врожденных патологий развития (порок сердца) и состояние нервной системы.
Нормальное артериальное давление для людей разного возраста:
| Возраст | Артериальное давление (мм. рт. ст) | |||
| Систолическое | Диастолическое | |||
| min | max | min | max | |
| До 2 недель | 60 | 96 | 40 | 50 |
| 2-4 недели | 80 | 112 | 40 | 74 |
| 2-12 месяцев | 90 | 112 | 50 | 74 |
| 2-3 года | 100 | 112 | 60 | 74 |
| 3-5 лет | 100 | 116 | 60 | 76 |
| 6-9 лет | 100 | 122 | 60 | 78 |
| 10-12 лет | 110 | 126 | 70 | 82 |
| 13-15 лет | 110 | 136 | 70 | 86 |
Как видно из таблицы для новорожденных детей нормой (60-96 на 40-50 мм рт.ст.) считается пониженное давление в сравнении со старшим возрастом. Это обусловлено густой сеткой капилляров и высокой сосудистой эластичностью.
К концу первого года жизни ребенка показатели (90-112 на 50-74 мм рт.ст.) заметно повышаются, за счет развития сердечно-сосудистой системы (тонус сосудистых стенок растет) и всего организма в целом. Однако после года, рост показателей существенно замедляется и нормальным считается АД на уровне в 100-112 на 60-74 мм рт.ст. Эти показатели постепенно увеличиваются к 5 годам до 100-116 на 60-76 мм рт.ст.
О том, какое нормальное давление у ребенка в 9 лет и старше волнуются многие родители младших школьников. Когда ребенок идет в школу его жизнь меняется кардинальным образом – нагрузок и обязанностей становится больше, а свободного времени меньше. Поэтому детский организм по-разному реагирует на такое стремительное изменение привычной жизни.
В принципе показатели артериального давления у детей 6-9 лет незначительно отличаются от предыдущего возрастного периода, расширяются лишь их максимально допустимые границы (100-122 на 60-78 мм рт.ст.). Педиатры предостерегают родителей о том, что в этом возрасте кровяное давление у детей может отклоняться от нормы из-за возросших физический и психоэмоциональных нагрузок, связанных с поступлением в школу.
Причин для беспокойства нет, если ребенок все так же хорошо себя чувствует. Однако если вы заметили, что ваш маленький школьник слишком устает, часто жалуется на головные боли, вялый и без настроения, то это повод насторожиться и проверить показатели АД.
Нормальное давление у подростка
В соответствии с таблицей артериальное давление в норме у детей 10-16 лет, если его показатели не превышают 110-136 на 70-86 мм рт.ст. Считается, что в 12 лет начинается так называемый «переходный возраст». Этого периода побаиваются многие родители, поскольку ребенок из ласкового и послушного малыша под влиянием гормонов может превратиться в нестабильного в эмоциональном плане, обидчивого и бунтующего подростка.
К сожалению, этот период опасен не только резкой сменой настроения, но и изменениями, которые происходят в детском организме. Гормоны, которые вырабатываются в большем количестве, оказывают влияние на все жизненно важные системы человека, в том числе и на сердечно-сосудистую систему.
Поэтому показатели давления в переходном возрасте могут незначительно отклоняться от выше приведенных норм. Ключевое слово в этой фразе – незначительно. Это означает, что в случае, когда подросток чувствует себя плохо и у него на лицо симптомы повышенного или пониженного давления, нужно срочно обращаться к специалисту, который обследует ребенка и назначит соответствующее лечение.
Здоровый организм сам настроиться и приготовиться к взрослой жизни. В 13-15 лет артериальное давление перестанет «скакать» и войдет в норму. Однако при наличии отклонений и некоторых заболеваний требуется медицинское вмешательство и лекарственная корректировка.
Высокое артериальное давление может быть симптомом:
- гипертензии артериальной (140/90 мм рт.ст.), которая без соответствующего лечения может привести к тяжелому гипертоническому кризу;
- гипертензии симптоматической, которая характерна для заболеваний сосудов почек и опухоли надпочечников;
- вегето-сосудистой дистонии, заболевание для которого характерны скачки артериального давления в пределах показателей 140/90 мм рт.ст;
- нижнее артериальное давление может повышаться из-за патологий в работе почек (стеноз, гломерулонефрит, атеросклероз, аномалии в развитии);
- верхнее артериальное давление повышается из-за пороков в развитии сердечно-сосудистой системы, заболеваний щитовидной железы, а также у больных анемией.
Если артериальное давление понижено, то есть риск развития:
- гипотонии;
- инфаркта миокарда;
- вегето-сосудистой дистонии;
- анемии;
- миокардиопатии;
- гипотериоза;
- недостаточности коры надпочечников;
- заболеваний гипоталамо-гипофизарной системы.
Контролировать уровень своего АД действительно очень важно, причем не только в 40 лет или после пятидесяти. Тонометр, как и термометр должен быть в домашней аптечке каждого, кто хочет жить здоровой и полноценной жизнью. Потратить пять минут своего времени на простую процедуру измерения артериального давления на самом деле не тяжело, а ваш организм скажет вам за это большое спасибо.
Что такое пульсовое давление
Как мы упоминали выше, помимо систолического и диастолического АД важным показателем для оценки работы сердца считается пульс человека. Что это такое пульсовое давление и что отражает данный показатель?
Правильное положение пальцев при измерении пульса
Итак, известно, что нормальное давление здорового человека должно быть в пределах 120/80, где первое число – это верхнее давление, а второе – нижнее.
Так вот пульсовое давление – это разница между показателями систолического и диастолического давления, т.е. верхнего и нижнего.
Пульсовое давление в норме составляет 40 мм рт.ст. благодаря данному показателю врач может сделать вывод о состоянии сосудов пациента, а также определить:
- степень изношенности артериальных стенок;
- проходимость русла сосудов и их эластичность;
- состояние миокарда, а также клапанов аорты;
- развитие стеноза, склероза, а также воспалительных процессов.
Важно отметить, что нормой считается пульсовое давление равное 35 мм рт.ст. плюс минус 10 пунктов, а идеальное – 40 мм рт.ст. Величина пульсового давления варьируется в зависимости от возраста человека, а также от состояния его здоровья. Помимо того, на значение пульсового давления оказывают влияние и другие факторы, например, погодные условия или психо-эмоциональное состояние.
Низкое пульсовое давление (менее 30 мм рт.ст.), при котором человек может потерять сознание, ощущает сильную слабость, головные боли, сонливость и головокружение говорит о развитии:
- вегето-сосудистой дистонии;
- стеноза аорты;
- гиповолемического шока;
- анемии;
- склероза сердца;
- воспаления миокарда;
- ишемической болезни почек.
Низкое пульсовое давление – это своеобразный сигнал от организма о том, что сердце работает неправильно, а именно слабо «перекачивает» кровь, что приводит к кислородному голоданию наших органов и тканей. Безусловно, нет причины для паники, если падение этого показателя было единичным, однако, когда это становится частым явлением нужно срочно принимать меры и обращаться за врачебной помощью.
Высокое пульсовое давление, так же как и низкое может быть обусловлено как сиюминутными отклонениями, к примеру, стрессовой ситуацией или усилением физических нагрузок, так и развитием патологий сердечно-сосудистой системы.
Повышенное пульсовое давление (более 60 мм рт.ст.) наблюдается при:
- патологиях аортального клапана;
- железодефиците;
- врожденных сердечных пороках;
- тиреотоксикозе;
- почечной недостаточности;
- ишемической болезни;
- воспалении эндокарда;
- атеросклерозе;
- гипертонии;
- лихорадочных состояниях;
- при повышении уровня внутричерепного давления.
Норма пульса по возрастам
Пульс – это один из древнейших биомаркеров, по которым врачи определяли состояние сердца пациента. ЧСС измеряется в ударах в минуту и зависит, как правило, от возраста человека. Кроме того, на пульс влияют и другие факторы, например, интенсивность физических нагрузок или настроение человека.
Каждый человек может сам измерить частоту сердечных сокращений своего сердца, для этого нужно всего лишь засечь одну минуту на часах и нащупать пульс на запястье руки. Сердце работает нормально, если у человека ритмичный пульс, частота которого составляет 60-90 ударов в минуту.
Норма давления и пульса по возрастам, таблица:
| Возраст | Пульс min-max | Среднее значение | Норма артериального давления (систолическое, диастолическое) | |
| Женщины | Мужчины | |||
| До 50 лет | 60-80 | 70 | 116-137/70-85 | 123-135/76-83 |
| 50-60 | 65-85 | 75 | 140/80 | 142/85 |
| 60-80 | 70-90 | 80 | 144-159/85 | 142/80-85 |
Считается, что пульс здорового (т.е. без хронических заболеваний) человека в возрасте до 50 лет в среднем не должен превышать 70 ударов в минуту. Однако есть некоторые нюансы, к примеру, у женщин в возрасте после 40 лет, когда наступает менопауза, может наблюдаться тахикардия, т.е. увеличенная ЧСС и это будет вариантом нормы.
Все дело в том, что при наступлении климакса меняется гормональный фон женского организма. Колебания такого гормона как эстроген сказывается не только на ЧСС, но и на показателях артериального давления, которые также могут отклоняться от нормативных значений.
Поэтому пульс женщины в 30 лет и после 50 будет отличаться не только из-за возраста, но и из-за особенностей репродуктивной системы. Это стоит учитывать всем представительницам прекрасного пола, чтобы заранее побеспокоиться о своем здоровье и быть в курсе предстоящих изменений.
ЧСС может меняться не только по причине каких-либо недомоганий, но и, например, из-за сильной боли или физических интенсивных нагрузок, из-за жары или в стрессовой ситуации. Кроме того, пульс напрямую зависит от времени суток. В ночное время в период сна его частота заметно снижается, а после пробуждения – повышается.
Когда ЧСС выше нормы, то это говорит о развитии тахикардии, болезни, которая часто вызвана:
- сбоем в работе нервной системы;
- эндокринными патологиями;
- врожденными или приобретенными пороками развития сердечно-сосудистой системы;
- злокачественными или доброкачественными новообразованиями;
- инфекционными болезнями.
Во время беременности тахикардия может развиваться на фоне анемии. При пищевом отравлении на фоне рвоты или сильной диареи, когда организм обезвожен, может также происходить резкое усиление ЧСС. Важно помнить, что учащенный пульс может свидетельствовать о развитии сердечной недостаточности, когда тахикардия (ЧСС более 100 ударов в минуту) появляется из-за незначительных физических нагрузок.
Противоположное тахикардии явление под названием брадикардия представляет собой состояние, при котором частота пульса становится ниже 60 ударов в минуту. Функциональная брадикардия (т.е. нормальное физиологическое состояние) характерно для людей во время сна, а также для профессиональных спортсменов, организм которых подвержен постоянным физическим нагрузкам и вегетативная система сердца которых работает иначе, чем у обычных людей.
Патологическая, т.е. опасная для организма человека брадикардия фиксируется:
- при интоксикации;
- при язвенной болезни;
- при инфаркте миокарда;
- при воспалительных процессах сердечной мышцы;
- при увеличенном внутричерепном давлении;
- при микседеме.
Существует также такое понятие как лекарственная брадикардия, причиной развития которой является прием некоторых медикаментов.
Таблица норм частоты пульса у детей по возрастам:
| Возраст | Пульс | Артериальное давление, мм.рт.ст. | |
| максимальное | минимальное | ||
| Новорожденный | 140 | 70 | 34 |
| 1-12 месяцев | 120 | 90 | 39 |
| 1-2 года | 112 | 97 | 45 |
| 3-4 года | 105 | 93 | 58 |
| 5-6 лет | 94 | 98 | 60 |
| 7-8 лет | 84 | 99 | 64 |
| 9-12 | 75 | 105 | 70 |
| 13-15 | 72 | 117 | 73 |
| 16-18 | 67 | 120 | 75 |
Как видно из выше приведенной таблицы норм ЧСС у детей по возрастам, показатели пульса становятся меньше, когда ребенок подрастает. Зато с показателями артериального давления наблюдается прямо противоположная картина, поскольку они наоборот увеличиваются по мере взросления.
Колебания ЧСС у детей могут быть обусловлены:
- физическими нагрузками;
- психоэмоциональным состоянием;
- переутомлением;
- заболеваниями сердечно-сосудистой, эндокринной или дыхательной системы;
- внешними факторами, например, погодными условиями (чересчур душно, жарко, скачки атмосферного давления).
Артериальное давление

Артериальное давление (АД) – один из самых главных показателей состояния здоровья человека. По нему судят о работе сердца и сосудов, а в сочетании с другими симптомами – о течении заболевания и эффективности лечения. Давление в кровеносных сосудах организма влияет на другие органы и ткани. При стойких его отклонениях от нормы необходимо обратиться к врачу и выяснить, в чем проблема, так как со временем повышенное давление может привести к серьезным заболеваниям сердца, почек и глаз. Какое бывает давление в организме, чем внутричерепное давление отличается от артериального, как справляться с отклонениями давления от нормы, как связаны температура, пульс и давление, а также к чему может привести отказ от лечения, рассказывает MedAboutMe.
Давление в сосудах
Человек, также как любое млекопитающее, обладает весьма разветвленной сердечно-сосудистой системой, включающей в себя, помимо сердца, разнокалиберные сосуды от крупных вен и больших артерий до самых маленьких капилляров, чей диаметр может быть меньше диаметра эритроцита. Самые крупные сосуды, отходящие от сердца, называют аортами. Выделяют два основных отдела:
- легочной циркуляции – часть кровеносной системы, «обслуживающая» легкие и осуществляющая газообмен;
- системной циркуляции – остальная часть кровеносной системы, при помощи которой происходит снабжение кислородом и питанием всего остального организма и удаление из тканей продуктов дыхания и жизнедеятельности.
То есть, мы говорим о существовании двух кругов кровообращения: соответственно, малого (легочного) и большого. Но почему кровь вообще течет по нашим сосудам? Причиной тому разность между гидростатическим давлением в отдельных участках кровеносной системы, то есть движение крови происходит от участков с повышенным давлением в области, где давление по сравнению с ними ниже. В артериях эта разность создается за счет работы сердца. На перемещение крови также влияют сопротивление стенок сосудов кровеносной системы и характеристики вязкости собственно крови.
Показатель сопротивления зависит от размера сосуда и особенностей строения его стенок. На самые крупные сосуды – аорту и крупные артерии – приходится всего 19% от общего сопротивления в кровеносной системе. А самое высокое сопротивление наблюдается в мелких сосудах – капиллярах и артериолах, длина которых не превышает нескольких миллиметров. Самое слабое сопротивление – у вен, всего лишь 7% от общего показателя для кровеносной системы. То есть, больше всего на артериальное давление в организме будут влиять именно небольшие сосуды, а менее всего – вены.
При этом самое высокое давление отмечается в левом желудочке сердца, на выходе, так сказать. В артериях (100 мм рт. ст.) оно немного ниже, но все равно остается очень высоким. Поэтому при их повреждениях кровь бьет струей в буквальном смысле этого слова. Давление в сосудах-артериолах уменьшается до 95 мм рт. ст., а в капиллярах оно составляет уже 35-70 мм рт. ст. Даже в больших венах этот показатель намного ниже – 20-35 мм рт. ст., а в венулах еще меньше – 10 мм рт. ст. и менее. Самое низкое давление фиксируется в правом предсердии, там, где вена попадает в сердце.
Ну и наконец, о скорости крови: выше всего она будет в больших артериях, ниже всего – в капиллярах. Все это устроено природой не просто так: неспешный ток крови на периферии дает возможность организму успеть «забрать» из крови кислород и питание и «сдать» СО2 и иные отходы жизнедеятельности.
Выделяют несколько видов давления в сосудах: внутри сердца, в венах, в капиллярах… Но нас более всего интересует артериальное – то самое, которое мы измеряем в медицинских целях. Как было сказано выше, разница между этими показателями может оказаться весьма существенной. От фаз цикла работы сердца более всего зависит именно АД.
Артериальное давление: что это

Под артериальным давлением подразумевают силу, с которой ток крови создает давление в сосудах, заполненных артериальной кровью. С физической точки зрения, это превышение внутреннего давления над внешним, атмосферным.
Диастолическое (нижнее) давление
В сердечном цикле выделяют три главных стадии: систола сердечных предсердий, систола желудочков сердца и диастола. Систола означает сокращение, диастола – расслабление.
Когда сердечная мышца расслабляется, АД падает до минимальных, нижних показателей – и тогда говорят о диастолическом давлении, нижний показатель из пары цифр, показывающих давление человека, так называемое нижнее давление. Оно показывает степень сопротивления самых маленьких кровеносных сосудов, расположенных на периферии организма, которые как мы помним, оказывают ключевое влияние на показатели давления крови.
Систолическое (верхнее) давление
На этапе систолы происходит сокращение сердца, которое выбрасывает в артерии кровь. И тогда регистрируется максимум – так называемое систолическое АД, верхний показатель из пары цифр.
Этот показатель определяется состоянием здоровья сердца, его способностью быстро и часто сокращаться, а также степенью сопротивления сосудов.
Нормальное давление
Нормальное давление для среднестатистического взрослого и относительно здорового человека – АД 110/70 мм рт. ст.: соответственно, нижнее давление равняется 70 мм рт. ст., а верхнее – 110. Между этими двумя показателями разница должна составлять примерно 30-40 мм рт. ст. – эта характеристика носит название «пульсовое давление» в сосудах и связывает такие показатели как давление и пульс.
Внутричерепное давление
Как было сказано выше, существуют различные характеристики давления в теле. Некоторые из них имеют лишь косвенное отношение к сосудам, по которым течет кровь, и к артериальному давлению. Таковым, например, является внутричерепное давление. Из самого названия следует, что речь идет о головном мозге и черепе, в котором он заключен. Собственно, мозг окружен ликвором – жидкостью, которая заполняет его желудочки, полости и находится в субарахноидальном пространстве между головным мозгом и черепом. Ликвор – это своего рода подушка безопасности для мозга. Эта жидкость находится под определенным давлением.
Если по каким-либо причинам – опухоль, травма – циркуляция ликвора нарушается, он начинает накапливаться на одном из участков, что приводит к повышению внутричерепного давления (ВЧД). Если ликвора не хватает – по аналогичным причинам, а также в результате неправильного приема некоторых лекарств – внутричерепное давление падает.
Среди причин патологического изменения показателей ВЧД, в частности – нарушение тонуса сосудов мозга и расстройства кровообращения в его тканях. У организма существуют свои компенсаторные механизмы, защищающие мозг от повышения ВЧД.
Давление у взрослых

Артериальное давление может неоднократно меняться в течение суток. Его колебания могут быть связаны с изменением погоды, временем суток, приемом различных лекарств, физических нагрузок, стрессов и еще множеством других факторов. Но здоровый организм обладает механизмами, позволяющими нивелировать подобные изменения так, что человек может даже не заметить небольших изменений давления. Однако, если речь идет о пациентах кардиолога и невролога, пожилых людях, то такие колебания могут доставлять им немало неудобств и повышать риски развития более серьезных состояний.
Давление у женщин
У молодых женщин показатели АД бывают немного ниже, чем среднестатистические нормы: от 90/60 до 100/70 мм рт. ст. При беременности в норме давление обычно снижается, а потом растет. Но нередко наблюдаются как гипотония, так и гипертония.
Давление при беременности
Давление при беременности – важный показатель, который измеряется при каждом посещении женской консультации. При беременности в организме женщины происходят изменения гормонального фона, меняется объём циркулирующей крови, расположение некоторых внутренних органов и давление на них со стороны соседних органов. И это не считая психоэмоциональных изменений, стрессов и повышенной чувствительности к изменениям во внешней среде.
Неудивительно, что показатели давления в период беременности могут отклоняться от нормы. Если быть точными, идеальное давление в этот период – редкость. Под действием прогестерона в I и II триместрах АД нередко снижается на 10-15 мм рт. ст. Это объясняется тем, что гормон расслабляюще действует на мускулатуру стенок сосудов. Когда отмечается слишком низкое давление, у беременной могут развиваться тошнота, рвота, головные боли. При чрезмерно пониженном давлении высок риск развития гипоксии у плода, так как нарушается кровообращение в плаценте.
По мере увеличения срока и развития плода на 40% увеличивается объём циркулирующей крови, на 15-20 уд/мин повышается частота сердечных сокращений, будущая мама набирает дополнительные 10-12 кг веса. Кроме того, идет производство плацентарных гормонов. В результате давление повышается и в норме приходит к «добеременным» показателям.
Для оценки степени повышения или понижения давления при беременности надо отталкиваться от показателей нормального давления для данной конкретной женщины до того, как произошло зачатие. Например, если систолическое давление выросло на 30 мм рт. ст. и более, а диастолическое (нижнее давление) – на 15 мм рт. ст., то говорят о повышенном давлении. И это тоже угроза для будущей мамы и ее ребёнка. Во второй половине беременности слишком высокое давление говорит о позднем токсикозе, или гестозе. Если при этом наблюдаются отеки, повышенное содержание белка в моче и существенная прибавка в весе, то надо срочно обратиться к врачу.
Давление в менопаузе
В предклимактерическом периоде АД у женщин снижается, а после завершения климакса верхнее давление возрастает. Это происходит на фоне следующих событий:
- увеличение массы тела с возрастом;
- снижение выработки половых гормонов – прогестерона и эстрогена;
- повышение показателя сопротивления стенок сосудов;
- избыточное потребление соли, что приводит к задержке жидкости в организме и отекам;
- прием гормональных препаратов;
- гипертрофия сердечной мышцы;
- перепады настроения, связанные с гормональными колебаниями в период климакса.
Давление у ребёнка

Сосуды детей в значительной мере отличаются от сосудов взрослых: стенки их более эластичны, капиллярная сеть более развита. Поэтому чем меньше возраст малыша, тем ниже показатели АД.
Для новорожденного младенца нормальное давление – это показатели 60-94/40-50 мм рт. ст. Через месяц с момента появления на свет они увеличиваются, и теперь норма давления составляет примерно 80-110/40-72 мм рт. ст. По мере роста ребёнка и увеличения тонуса сосудов давление может еще незначительно вырасти. Конечные цифры зависят от роста и степени упитанности. До года родителям предлагается пользоваться формулой (76 + 2N). За N принимается количество месяцев, прошедших с момента появления ребёнка на свет.
В возрасте от 2 до 3 лет давление уже не меняется так сильно и в норме находится в пределах 100-112/60-74 мм рт. ст. Для малышей старше года нижнее давление можно рассчитывать по формуле (60 + N), а верхнее – по формуле (90 + 2N), где N – это количество прожитых лет ребёнка.
В возрасте с 3 до 5 лет давление в норме составляет 110-116/60-76 мм рт. ст. С 6 до 9 лет – 100-122/60-78 мм рт. ст. Следует помнить, что школа может незначительно влиять на показатели давления: эмоциональный стресс, падение объёмов физической активности, изменение режима дня – все эти факторы влияют на АД. В 10-12 лет нормой считаются показатели 110-126/70-82 мм рт. ст., что связано с неравномерным ростом мышц и сосудов кровеносной системы, а также началом гормональных изменений в детском организме. В 13-15 лет возрастные изменения продолжаются и даже усиливаются, поэтому возможны скачки показателей в пределах 110-136/70-86 мм рт. ст. Временные повышения давления в этом возрасте называются юношеской гипертонией. Во время перепадов давления подросток может жаловаться на обмороки, тахикардию, головокружения, головные боли. Если такая ситуация повторяется достаточно часто, следует показать ребёнка врачу, чтобы уточнить: находится ли подобная ситуация в пределах нормы.
Скачки давления: симптомы
Идеальное давление – крайне растяжимое понятие. Незначительные колебания артериального давления являются вариантом нормы. Так называемые волны Майера известны медикам с 1876 г., когда немецкий физиолог З. Майер сообщил об их открытии. Частота волн Майера у человека составляет примерно 0,1 Гц – это значит, что наше АД меняется 6 раз в минуту. Данный показатель постоянен для нашего вида и не меняется при смене положения тела, пола или возраста человека. Таким образом, изменяющееся давление, симптомы которого не заметны, не должно вызывать беспокойства.
АД может меняться в зависимости от переживаемых эмоций, физических нагрузок, погоды за окном и множества других причин. Врачи даже выделяют «гипертензию белых халатов» – скачок давления, симптомы которого развиваются при посещении врача на фоне стресса.
Однако, если отклонения от нормы давления существенны, то возникают характерные симптомы изменений артериального давления, которые требуют принятия мер. Внешние проявления резких колебаний давления могут быть сходны при повышении и понижении показателей. Поэтому надо учитывать и другие характеристики человека.
Гипотоники, то есть люди, склонные к пониженному давлению, в большинстве своем худощавы и имеют бледный цвет лица, они часто жалуются на пониженную работоспособность и повышенную сонливость. Среди гипотоников много молодежи. Гипертоники – люди, у которых чаще наблюдаются приступы повышенного давления, в массе своей выглядят как крепкие, упитанные и розовощекие граждане. В этой категории больше взрослых людей и пожилых обоих полов.
Сам термин «скачки давления», симптомы которых невозможно не заметить, подразумевает не хроническое, а внезапное состояние. При хронически повышенном или пониженном давлении симптомы не выражены, человек на протяжении длительного времени может даже не знать, что он гипо- или гипертоник. Скачки – совсем другое дело, не заметить их нельзя.
Симптомы повышенного давления

При резком увеличении показателей АД наблюдаются:
- расстройства зрения – так называемые «мушки»;
- распирающие головные боли, которые часто локализуются в области затылка и висков;
- ощущение шума в голове;
- болезненные или дискомфортные ощущения в области сердца;
- повышенное потоотделение, ощущение волны жара;
- тахикардия.
Симптомы пониженного давления
Симптомы пониженного давления следующие:
- потемнение в глазах;
- резко накатывающее ощущение тошноты, дурноты;
- давящие головные боли;
- возможен обморок при попытке подняться, к нему более склонны представительницы слабого пола.
Помимо этого, человек на фоне пониженного давления ощущает острые приступы сонливости, трудоспособность снижается до нуля, утомляемость, напротив, повышена. Пациент может жаловаться на проблемы с памятью и концентрацией внимания.
Давление и температура
Когда повышенное давление, симптомы которого ярко выражены, наблюдается на фоне высокой температуры, в большинстве случаев речь идет о нарушениях работы эндокринной системы, то есть, комбинация «повышенное давление и температура» является результатом действия гормонов. Другой вариант – сбой в работе вегетативной нервной системы.
Среди причин повышенного давления и температуры можно выделить следующие:
-
Вегетативный криз.
Нарушение работы вегетативной нервной системы. Нередко сопровождает панические атаки, которые проявляются в виде следующего набора симптомов: скачок давления, повышение температуры, боли в животе и тошнота, тахикардия и одышка, приступ слабости, приступ потливости и следующее за ним состояние озноба, ощущение нехватки воздуха, страх и острое чувство беспокойства, в конце такого приступа возможно непроизвольное мочеиспускание или дефекация.
-
Тиреотоксический криз.
Развивается при диффузном токсическом зобе и связан с избыточным производством тиреотропных гормонов. Данное осложнение связано с повышенным уровнем в крови тироксина и трийодтиронина. Может развиться также в период после операции по удалению зоба.
-
Катехоламиновый криз.
Развивается при феохромоцитоме – опухоли надпочечников (в большинстве случаев) или при расположении ее в области яичников, крупных сосудов брюшной полости. Данная разновидность опухолей активно вырабатывает катехоламины – такие гормоны, как адреналин, дофамин, норадреналин.
Комбинация повышенного давления и температуры – повод посетить врача.
Давление и пульс

В норме частота сердечных сокращений (ЧСС), которую мы наблюдаем в виде пульса, составляет от 60 до 90 уд/мин. При скачке давления в сторону повышения нередко наблюдается увеличение пульса, как результат тахикардии – повышения ЧСС. Среди бытовых причин давления и одновременного учащения пульса можно указать следующие:
- Стрессы, эмоциональное возбуждение.
- Переработки, приступ трудоголизма.
- Чрезмерная физическая активность.
- Переедание и чрезмерное употребление спиртного.
- Избыточное употребление кофеин-содержащих напитков, причем курение усиливает эту тенденцию.
Однако существуют заболевания, при которых также может наблюдаться комбинация «повышенное давление и пульс выше нормы». Если такие ситуации развиваются регулярно, то возможно это связано со следующими патологиями:
- заболевания сердца и сосудов (в этот перечень входят аритмии, атеросклероз, болезни, связанные с сердечными клапанами);
- анемия;
- болезни щитовидной железы (гипертиреоз, гипотиреоз);
- некоторые болезни дыхательной системы;
- злокачественные опухоли.
Все перечисленные заболевания требуют обязательного посещения врача и своевременного назначения лечения.
Причины скачков давления у человека
Резкие скачки давления могут происходить по самым разным причинам. Одни из них являются частью нашей повседневной жизни – и в этом случае стоит научиться управлять собой и ситуацией, чтобы избежать их. А другие причины давления требуют помощи врача, так как в запущенной ситуации могут привести к серьезным осложнениям и нанести вред организму.
К бытовым причинам скачков давления (пониженное давление или повышенное) относят:
- переутомление, нехватка сна;
- стрессы;
- чрезмерное потребление алкоголя;
- пристрастие к табаку;
- изменения погоды – для метеочувствительных людей.
Скачки давления могут происходить также в периоды гормональных изменений – у женщин это предменструальные дни и период климакса. При ПМС во второй фазе цикла нередко наблюдается задержка жидкости в организме – это и приводит к резким колебаниям давления. Врачи также сообщают о кризах на фоне угасания активности яичников.
Как причины давления, определяют следующие группы заболеваний и патологические состояния:
- Эндокринные расстройства (болезни надпочечников, щитовидной железы и др.).
- Вегето-сосудистая дистония – болезненное состояние, которое развивается на фоне сбоя вегетативной регуляции работы сердца и сосудов. Особенно часто встречается у молодых людей, начиная с подросткового возраста.
- Остеохондроз – еще одна «болезнь», а точнее, состояние, при котором развивается компрессия кровеносных сосудов и, как следствие, скачки АД.
- Болезни почек. Так как почки отвечают за водно-солевой баланс организма, неудивительно, что любые заболевания этих органов повышают вероятность скачков давления.
- Синдром апноэ также может быть причиной внезапных изменения артериального давления. Постоянная нехватка кислорода чревата нарушениями в работе сосудов, что рано или поздно приводит к развитию гипертонии.
Виды стойких отклонений давления от нормы

Когда речь идет о том, что пониженное давление или повышенное держится у человека постоянно, говорят о стойких отклонениях давления от нормы: гипертонии и гипотонии.
Идеальное давление
Нормальное артериальное давление для здорового человека в расцвете сил находится в пределах от 110/70 до 130/85 мм рт. ст. Идеальным считается давление 120/80 мм рт. ст. – «как у космонавта». Но такие прекрасные в глазах врача цифры встречаются не часто – и это далеко не всегда потому, что в организме большинства людей что-то не так. Как было написано выше, в детском возрасте показатель «норма давления» сильно отличается от данных для взрослых людей. Да и среди последних по мере старения он будет меняться. Например, для пожилого человека старше 60 лет лучше не употреблять сочетание «идеальное давление» – допустимыми значениями АД в этом возрасте являются показатели до 150/90 мм рт. ст.
Гипертония
Гипертония, или артериальная гипертензия – состояние, когда давление повышено постоянно, на протяжении суток, и само не опускается ниже 140/90 мм рт. ст.
В 90% случаев речь идет о первичной гипертонии, то есть повышенное давление не является результатом каких-либо других патологий. Причины давления кроются в сосудах и системах, регулирующих их работу.
Крайне опасным состоянием является значительное повышение АД – на более чем 50% от исходных показателей. Оно называется гипертоническим кризом и требует оказания немедленной медицинской помощи. Если таковая не будет предоставлена в кратчайшие сроки, то высок риск развития инсульта, нарушения кровообращения головного мозга, инфаркта или отека легких.
Гипертонический криз нередко развивается на фоне отказа от приема назначенных лекарств для контроля АД и проявляется следующим образом:
- человек ощущает внезапный острый приступ головной боли;
- развиваются нарушения зрения;
- пациент жалуется на тошноту и головокружение.
Гипотония
Гипотония – состояние, когда показатели артериального давления на протяжении длительного времени, в течение всего дня составляют менее чем 90/60 мм рт. ст. В принципе гипотония, при которой человек ни на что не жалуется и не испытывает каких-либо проблем со здоровьем, может быть вариантом физиологической нормы. В этом случае медицинское вмешательство не требуется. Например, у спортсменов гипотония называется гипотензией тренированности, а у обитателей высокогорных территорий – адаптационной гипотензией, в обоих случаях помощь врача не нужна. Гипотония также развивается в I триместре беременности, но по мере развития плода давление приходит в норму самостоятельно.
Если же на фоне гипотонии наблюдаются различные негативные состояния – тошнота, слабость, головокружения, иногда одышка, постоянные проблемы с памятью и концентрацией внимания, и т. п. – необходимо обратиться к врачу.
Среди причин гипотонии выделяют следующие состояния:
- передозировка некоторых лекарств;
- анемии;
- гипотиреоз и надпочечниковая недостаточность;
- массированная кровопотеря;
- обезвоживание;
- некоторые патологии сердца, при которых снижен объём сердечного выброса.
Диагностика давления
Приборы для измерения давления
Артериальное давление измеряется при помощи сфигмоманометра, более известного рядовым пациентам как тонометр. Для измерения давления используется метод Короткова, который подразумевает применение комплекта из тонометра и стетоскопа (фонендоскопа). Данная процедура – неавтоматическая.
Принцип метода Короткова следующий: на плечо пациента надевается манжета, в которую нагнетается воздух. На проекцию плечевой артерии в локтевой ямке человека накладывается фонендоскоп. Если давление в манжете выше систолического давления в плечевой артерии пациента, то слышно ничего не будет – надутая манжета полностью перекрывает кровоток. При стравливании воздуха давление в манжете постепенно падает и в определенный момент становится равным систолическому давлению – в этот момент врач слышит первый тон Короткова (I фаза). Давление продолжает падать до диастолического на протяжении II, III и IV фаз – врач в это время слышит удары от проходящей толчками по артерии крови, с меняющейся интенсивностью и уровнем шума. Наконец, давление в манжете снижается настолько, что звук исчезает. То есть, больше нет никаких ограничений для тока крови – и в этот момент фиксируется диастолическое давление.
Современные версии аппарата для измерения артериального давления представляют собой полуавтоматические цифровые тонометры, для работы которых надо набрать воздух в манжету, а остальное гаджет посчитает сам. Автоматическая версия сама наполняет воздухом манжету, а также может отправить данные на указанный адрес электронной почты или устройство.
Среди последних достижений науки и медицины – тонометр-имплант размером с монету. Он может измерять АД в режиме реального времени и передавать сигнал о его изменениях на датчик, который, в свою очередь, перебрасывает их на сайт для врача и пациента.
Следует добавить, что измерение давления для пожилых людей, а также для пациентов, склонных к стойким отклонениям давления от нормы, должно производиться регулярно.
Определите давление самостоятельно

Для измерения АД в домашних условиях лучше использовать полуавтоматические и автоматические тонометры. Можно видеть, как врачи скорой помощи или поликлиники снимают показания при помощи классического набора из тонометра и фонендоскопа. Действительно, такой «ручной» метод измерения АД точнее, но требует определенных навыков и опыта, которых нет у рядового пациента, особенно пожилого.
При подборе аппарата следует обратить внимание на размер манжеты. При измерении АД у маленьких детей необходимо использовать детскую манжетку шириной 3 см для новорожденных младенцев и 5 см – для детей до 1 года. Измерение давления у малышей проводится только в положении лежа на спине. Сняв показатели трижды с интервалом 3-4 мин, определите давление, выбрав из них минимальные цифры.
Для взрослых людей также существуют манжеты разных размеров – при покупке аппарата следует предоставить аптекарю данные измерения объёма плеча человека, который будет преимущественно пользоваться тонометром. Неправильно подобранная манжета может привести к существенной погрешности измерений.
Определите давление, измерив его, сидя в удобной позе, без напряжения. Руку надо положить на поверхность не выше уровня сердца так, чтобы она была расслаблена. Давление на обеих руках может незначительно отличаться. Памятуя о волнах Майера и о незначительных колебаниях, связанных с сотней возможных малозначащих причин, не следует пытаться получить одинаковые показания АД в течение нескольких минут, непрерывно измеряя себе давление. Даже тот факт, что при первом измерении артерия была некоторое время пережата, уже может незначительно повлиять на результат.
Лечение давления
Прежде всего, следует понимать: если речь идет о вторичной гипертонии или гипотонии, то на первом месте стоит терапия основного заболевания, которое является причиной стойких отклонения давления от нормы. Лечение давления – повышенного или пониженного – должно осуществляться только по рекомендации врача. Давление и температура, давление и пульс – эти комбинации симптомов также могут многое изменить в диагнозе. Но ставить его самостоятельно не рекомендуется, так как ошибка можно слишком дорого обойтись пациенту. На начальном этапе определите давление и по результатам примите решение о записи к врачу.
Напомним также, что лечение гипотонии требуется только в тех случаях, когда симптомы влияют на качество жизни человека. Если же гипотония является вариантом физиологической нормы, не стоит пытаться изменить это состояние.
Таблетки от давления

Для увеличения показателей давления при гипотонии используются следующие препараты:
- этимизол;
- кофеин – чаще всего достаточно выпить чашку кофе, чтобы привести себя в норму;
- фитопрепараты – экстракты элеутерококка, родиолы розовой, аралии, лимонника китайского, женьшеня и др.
Нередко для нормализации давления назначают витаминные комплексы.
Для лечения и профилактики гипертонии фармацевтика предлагает широкий спектр лекарственных препаратов. Но есть некоторые моменты, которые надо учитывать. Так, при вторичной гипертонии назначаются лекарства для лечения основной болезни, которые обладают также свойством повышать давление.
Если речь идет о повышенном давлении у беременных женщин, то следует учитывать, что нарушение кровоснабжения плаценты развивается при показателях 150-160/100-110 мм рт. ст. До этого момента никакие лекарства не назначаются. Также в I триместре лекарственные препараты назначаются только в экстренных случаях, когда речь идет о спасении матери. Выбор препаратов для экстренной помощи женщинам, вынашивающим ребёнка, ограничен следующими лекарствами: Атенолол, Клонидин, Допегит, Нифедипин, Метопролол и некоторые другие. В обязательном порядке требуется предварительная рекомендация врача.
Для лечения гипертонии сегодня существует шесть основных групп лекарственных средств:
-
Диуретики.
В основе их действия лежит выведение лишней жидкости, способствующей формированию отеков и созданию повышенной нагрузки на сосуды. Противопоказанием является наличие некоторых заболеваний, таких как подагра, сахарный диабет и др. Есть побочные эффекты, в числе которых тахикардия (или брадикардия), ощущение тошноты и сухости во рту, мышечные судороги и перепады настроения.
-
Ингибиторы ангиотензинпревращающего фермента (АПФ).
Предотвращают трансформацию ангиотензина I в ангиотензин II – этот гормон вызывает сужение сосудов и рост АД. Среди побочных эффектов: аллергия, слишком резкое падение АД, кашель.
-
Антагонисты кальция, они же – блокаторы кальциевых каналов.
Данные препараты приводят к расширению сосудов, расположенных на периферии, что позволяет снизить показатели периферического сопротивления и, соответственно, уменьшить АД. Побочные эффекты: тахикардия, повышенная потливость и приступы жара, головокружение.
-
Бета-блокаторы.
Снижают ЧСС. Это, в свою очередь, приводит к сокращению объёма кровотока в минуту и уменьшению показателей АД. Побочные эффекты: брадикардия, вялость, сыпь на коже.
-
Сартаны, они же – блокаторы рецепторов ангиотензина.
Ангиотензин – это гормон, который приводит к сужению сосудов и увеличению АД. Сартаны блокируют его присоединение к соответствующим рецепторам, что не дает ему запускать процессы повышения давления. Среди неприятных побочных действий: аллергия, головокружение и тошнота.
-
Кирены, или ингибиторы ренина.
Эти препараты были созданы еще в прошлом веке, но только сегодня отдельные их представители доказали свою эффективность. Сегодня считаются новыми и современными лекарствами для лечения гипертонии. Ренин – гормон, который производится в почках в ответ на гипоксию. Если ренина вырабатывается слишком много – АД растет. Кирены позволяют блокировать его производство.
Наиболее эффективные таблетки от давления имеют в своем составе сразу несколько веществ из вышеперечисленных групп.
Прием таких препаратов должен проводиться только на фоне постоянного контроля АД. Каждое утро в одно и то же время пациент должен определить давление и сохранить полученные результаты, чтобы можно было отслеживать изменения АД в динамике.
Подбором таблеток от давления должен заниматься только врач. Такие лекарства имеют свои противопоказания, и прием наугад может вызвать весьма негативные последствия.
Немедикаментозные методы

Если у человека отмечается низкое давление:
- Нельзя резко вставать. Чтобы подняться из лежачего положения, следует сначала опустить ноги с кровати, аккуратно сесть, посидеть некоторое время, после чего неспешно подняться на ноги.
- Перед тем, как встать, можно растереть тело в направлении от конечностей к сердцу махровым полотенцем – это активизирует кровообращение.
- Иногда помогает обтирание кожи подсоленной водой.
Если давление подскочило незначительно, то можно не спешить принимать таблетки от давления, а воспользоваться следующими рекомендациями:
- Лечь и некоторое время полежать.
- Принять мочегонное – можно травяной сбор, заваренный согласно инструкции.
- Принять прохладную ванну.
- Успокоиться, если скачок давления произошел на фоне стрессовой ситуации. Для этого можно использовать техники релаксации или, в случае, если пациент пока таковыми не владеет, безрецептурные успокоительные средства.
Лечить гипертонию следует таблетками от давления, предназначенными для быстрого снижения АД. А в качестве действенных немедикаментозных методов терапии гипертонии следует применять борьбу с ожирением и активный образ жизни. Лишние килограммы – один из самых существенных факторов риска в данном случае.
Осложнения давления
Чем опасно низкое давление
При гипотонии, то есть, при низком давлении, интенсивность кровообращения падает. Это значит, что организм начинает получать меньше кислорода, развивается гипоксия. Обычно, в немалой степени, это отражается на состоянии головного мозга.
Чем чревато высокое давление
Постоянно повышенное давление крайне пагубно отражается на здоровье целого ряда важных органов – сердца, почек, мозга, глаз. Гипертония чревата повышенным риском развития инфаркта миокарда и инсульта. Достаточно сказать, что 68% инфарктов и 70% инсультов развиваются на фоне имеющейся гипертонии.
У людей, чей возраст превысил 50 лет, верхнее давление выше 140 мм рт. ст. представляет собой фактор риска развития болезней сердца. Поэтому давление 120-139/80-89 мм рт. ст. определяется как прегипертония и рассматривается как повод для наблюдения за пациентом и внесения корректив в его образ жизни. При этом своевременное лечение гипертонии снижает риски на 20%.
Гипертония оказывает пагубное воздействие не только на сердце и сосуды, но и на почки. Повышенное давление приводит к почечной недостаточности при наличии заболеваний этого органа. Опасна артериальная гипертензия и для сосудов сетчатки глаза, вплоть до развития тяжелых патологий зрения.
Гипертонический криз может стать причиной тяжелого поражения головного мозга – гипертонической энцефалопатии, на фоне которой пациент может впасть в кому и погибнуть.
Профилактика скачков давления

Для профилактики перепадов артериального давления, особенно если имеется склонность к ним, необходимо следовать данным рекомендациям:
- Вести активный образ жизни: много двигаться, заниматься спортом. Это позволит постоянно поддерживать в тонусе кровеносные сосуды.
- Стараться по возможности избегать ситуаций длительного стояния на ногах – это пагубно сказывается на состоянии вен.
- Отказаться от курения – компоненты табачного дыма вредны для стенок кровеносных сосудов. Изношенные дряблые сосуды курильщиков оказываются не в состоянии противостоять факторам, влияющим на АД. Надо также по возможности избегать ситуаций пассивного курения, которое тоже пагубно сказывается на здоровье сосудов.
- Придерживаться режима питания, не допуская ни голода, ни переедания. Голод для организма – угроза резкого падения артериального давления на фоне пониженного уровня сахара в крови. Для поддержания АД в норме человеку необходима соль, но ее избыток вреден для организма, так что и в этом случае следует придерживаться «золотой середины».
- Соблюдать водный режим. Чтобы кровь сохраняла свои реологические свойства, в день среднестатистическому человеку необходимо выпивать 2-2,5 л жидкости. Летом этот объём увеличивается из-за повышенного потоотделения.
- Соблюдать режим сна и отдыха. Недосыпы, переработки приводят к стрессам и повышению АД. Спать желательно в прохладном проветренном помещении.
- Из рациона также следует полностью исключить алкоголь.
АРТЕРИА́ЛЬНОЕ ДАВЛЕ́НИЕ, давление крови в артериях. Уровень А. д. выражается в миллиметрах ртутного столба (мм рт. ст.) и зависит от нагнетающей силы сердца, периферич. сопротивления сосудов и объёма циркулирующей крови. Систолическое давление отражает макс. давление крови на стенки артерий при сокращении сердца, диастолическое – в момент его расслабления и зависит в осн. от периферич. сопротивления сосудов. У человека, напр., соотношение систолич. и диастолич. давления составляет в норме соответственно 120/80, у жирафа 340/230, у собаки 156/100, у акулы 32/16 мм рт. ст. Различают также пульсовое давление (разность между систолическим и диастолическим), зависящее от объёма крови, выбрасываемого при каждом сокращении сердца, и эластических свойств аорты, и среднее А. д. (равно сумме диастолического и 1/3 пульсового давления), пропорциональное объёму крови, выбрасываемому сердцем за 1 мин, и общему периферич. сопротивлению системы кровеносных сосудов. У большинства млекопитающих (в т. ч. у человека) оно составляет 100 мм рт. ст. Значения А. д. снижаются по мере удаления сосуда от сердца. Напр., у здорового взрослого человека систолич. давление в аорте равно 110–130 мм рт. ст., в артериолах – 20–50 мм рт. ст. В течение суток оно колеблется в зависимости от функциональной активности и существенно понижается ночью во время сна (70–80 мм рт. ст.). В сосудах, расположенных выше уровня сердца, давление уменьшается пропорционально величине гидростатического столба. Жираф, напр., нуждается в высоком А. д., чтобы кровь могла достичь головы. Макс. значения А. д. у кольчатых червей и членистоногих составляют 5–10 мм рт. ст., у активных рыб (напр., лосось, угорь) – 65–75, у зелёной лягушки – ок. 40, у птиц – 140–180 мм рт. ст. У самцов теплокровных животных А. д. выше, чем у самок, а холоднокровные животные имеют более низкое А. д., чем теплокровные.
У позвоночных сохранение относит. постоянства уровня А. д. обеспечивается системой регуляции, благодаря чему достигается определённое соотношение между работой сердца, просветом сосудов, ёмкостью сосудистого русла и количеством циркулирующей крови. Действие физиологич. механизмов регуляции может быть кратковременным и длительным. К первым относятся ренин-ангиотензин-альдостероновая система и сердечно-сосудистые рефлексы. Эти рефлексы, опосредуемые через центр. нервную систему (т. н. барорефлекс, хеморефлекс, цереброишемическая реакция), поддерживают нормальный уровень А. д. от неск. минут до неск. часов.
Барорецепторы, расположенные в стенке дуги аорты и в области разветвления общей сонной артерии (каротидный синус), реагируют на степень растяжения сосудистой стенки при повышении А. д. Частота импульсов, идущих от барорецепторов в сердечно-сосудистый центр в продолговатом мозге, увеличивается, что приводит к рефлекторному снижению сердечного выброса и сопротивления периферич. сосудов и, как следствие, снижению А. д. Чем выше давление в дуге аорты и каротидном синусе, тем сильнее нервные влияния, ведущие к снижению А. д. При падении А. д. частота импульсов, идущих от барорецепторов, уменьшается, рефлекторно повышается сердечный выброс и сопротивление мелких артерий и артериол и, следовательно, давление. Барорефлекс выполняет роль буфера, сглаживая быстрые колебания А. д., напр. при резком переходе из горизонтального положения в вертикальное не ощущается явлений, связанных с нарушением кровоснабжения головного мозга.
Хеморефлекс запускается как с периферич. рецепторов, расположенных в аортальной и каротидной рефлексогенных зонах, так и с центр. хеморецепторов, локализованных в продолговатом мозге. Первые активируются преим. при дефиците кислорода в крови, вторые реагируют на избыток в ней углекислого газа. Активация хеморецепторов приводит к рефлекторной активации симпатоадреналовой системы. В итоге из симпатич. нервных окончаний выбрасывается норадреналин, который действует на т. н. альфа-1 адренорецепторы гладких мышц кровеносных сосудов и вызывает их сужение; через бета-1 адренорецепторы опосредуется увеличение сердечного выброса. Выделяемый надпочечниками адреналин через активацию бета-2 адренорецепторов расширяет бронхи, активирует гликогенолиз, что приводит к увеличению содержания глюкозы в крови.
Цереброишемическая реакция возникает при существенном уменьшении кровоснабжения нейронов сердечно-сосудистого центра. При значит. кровопотере среднее А. д. может снизиться до 60–70 мм рт. ст., что приводит к дефициту кровоснабжения сердечно-сосудистого центра и прямому возбуждению симпатоадреналовой системы и частичной нормализации А. д. При кровопотерях, сопровождающихся снижением А. д. до 40–30 мм рт. ст., геморрагический шок, как правило, становится необратимым.
При активации ренин-ангиотензинной системы повышение А. д. обусловлено образованием ангиотензина-II (образуется при участии ренина), который вызывает сужение сосудов, и увеличением секреции альдостерона, что приводит к увеличению объёма циркулирующей крови.
Длительная регуляция А. д. осуществляется при участии почек, которые обеспечивают баланс между потреблением и выделением ионов натрия и воды; даже небольшое повышение А. д. сопровождается существенным повышением выделения жидкости почками. Именно хорошо функционирующие почки на протяжении всей жизни человека поддерживают среднее А. д. в диапазоне нормальных значений.
Наиболее точно А. д. измеряется прямым способом с помощью введённых в кровеносные сосуды катетеров, соединённых с датчиками давления. Менее точный метод измерения, предложенный рос. хирургом Н. С. Коротковым в нач. 20 в., регистрирует величину А. д. с помощью тонометра – манометра, соединённого с резиновой манжетой, укрепляемой у человека вокруг руки, у животных – вокруг конечности или хвоста (у крыс). Нагнетаемый в манжету воздух сжимает артерию и момент, когда сосуд перестаёт пропускать кровь, определяется с помощью фонендоскопа по прекращению пульсовых звуковых колебаний. Медленно выпуская воздух из манжеты, фиксируют момент появления звука, вызванного сокращением сердца, и по манометру устанавливают значение систолич. давления. Показания манометра в момент исчезновения пульса соответствуют значению диастолич. давления.
У человека повышенным считается А. д., при котором значения систолич. и диастолич. давления превосходят соответственно 140 и 90 мм рт. ст. Долгосрочное увеличение А. д. человека – артериальная гипертензия, снижение – артериальная гипотензия.