https://ria.ru/20211018/kovid-1754789325.html
«Поражение более 100 процентов». Рассказ выжившего после ИВЛ при COVID-19
«Поражение более 100 процентов». Рассказ выжившего после ИВЛ при COVID-19 — РИА Новости, 18.10.2021
«Поражение более 100 процентов». Рассказ выжившего после ИВЛ при COVID-19
«Реанимация как последний путь на кладбище», — невесело констатирует Леонид Пономарев. Весной и летом прошлого года он перенес COVID-19 в тяжелой форме… РИА Новости, 18.10.2021
2021-10-18T08:00
2021-10-18T08:00
2021-10-18T08:06
наука
сердце
московская область (подмосковье)
москва
здоровье
whatsapp inc.
биология
коронавирус covid-19
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdnn21.img.ria.ru/images/07e4/05/15/1571767365_0:466:2810:2047_1920x0_80_0_0_acace7920abc9f98902d369f43afbf99.jpg
МОСКВА, 18 окт — РИА Новости. «Реанимация как последний путь на кладбище», — невесело констатирует Леонид Пономарев. Весной и летом прошлого года он перенес COVID-19 в тяжелой форме. Тотальное поражение легких, дважды подключали к ИВЛ. Врачи не верили, что выживет. До полного восстановления еще далеко, но Леонид с оптимизмом смотрит в будущее, перебрался в Подмосковье, ближе к природе. Он нашел в себе силы рассказать РИА Новости, как попал в красную зону, что видел, пока был в искусственной коме, и как ему удалось оттуда вернуться. Беседовала Татьяна Пичугина.Первый кризисКогда в Москве объявили карантин, я его строго соблюдал — маски носил, никуда особо не выходил, продукты из магазина мыл. Очень удивился кашлю и другим симптомам простуды. Врач, видя мое плохое состояние, посоветовала сделать КТ легких, дала адреса.Я поехал поздно вечером на такси, там огромная очередь. После КТ сказали: COVID-19, поражение легких — 25-50 процентов. Выписали лекарства, выдали прямо там противовирусное. Я вернулся домой, состояние ухудшалось, ночью вызвал скорую, и меня увезли в УКБ-1 на Спортивной (Университетская клиническая больница № 1 Сеченовского университета. — Прим. ред.). Это было 29 апреля.В УКБ-1 недавно открыли красную зону. Меня одного положили в двухкомнатный бокс. Утром увидел двоих соседей и еще троих в другой комнате. Они громко говорили, меня это раздражало. Я им: «Вы хоть понимаете, что в ковидной больнице». Они: «Нет, у нас просто кашель». Меня жутко знобило, казалось, что сквозит из открытой двери, я плохо соображал, не мог встать, сознание плавно уходило.Последующие события восстановил потом по своим сообщениям в WhatsApp. В два часа дня меня перевели в двухместную палату интенсивной терапии. Кашель был уже с кровавой мокротой. Моего соседа забрали в реанимацию. Последнее сообщение: «Наверное, я следующий».Смутно помню, как меня везут, я прошу позвонить. Слышу: «Потом позвонишь». Забирают телефон. Позже медсестра мне рассказала, что я сам разделся, лег. Меня интубировали, подключили к ИВЛ. Это была моя первая загрузка.Вторая загрузкаК 15 мая мне стало легче, дышал самостоятельно. Дырку на трахее заклеили, собирались переводить в отделение. Все радовались, поскольку из реанимации постоянно вывозили трупы. Это последний путь, люди поступали туда в очень тяжелом состоянии. А протоколы лечения еще только создавали, фактически на нас экспериментировали.И тут резкое ухудшение, я опять погрузился в мрак. Слышал, как кто-то произнес: «Вряд ли его спасут».Опять интубировали. Постоянно подгружали, я был в коме, сознание путалось. Казалось, летал над зданием Сеченовки напротив, видел балконы, рассветы, как врачи приходили, уходили. Не хочу детально описывать, что видел и слышал. Запомнилось, как говорили обо мне в третьем лице. Чудилось, что рядом со мной лежала старушка, она просила медсестру: я тебе серьги отдам, только спаси. Та отвечала: держись, Зоя, все будет нормально. Потом медсестра подтвердила: так и было. Старушка скончалась.Когда выходил из-под «груза», пытался взять себя в руки. А во мне трубки со всех сторон. При падении, видимо, сломал локоть. Я крупный, поэтому меня привязывали.Я лежал напротив центрального поста в реанимации, чтобы за мной наблюдали круглые сутки. Кровать № 4. «Вылетной» номер, так говорили. Для самых тяжелых. Все спрашивали, не скончался ли. Нет, отвечали, жив. Я там задержался.Думали, вторую интубацию не переживу точно, потому что огромная нагрузка на сердце, отказали почки полностью. Мои друзья настояли, чтобы мне делали гемодиализ. Резко упало давление — до 60/40. При переливании дали плазму не той группы крови, начался сепсис, потом бактериальная инфекция присоединилась. Все, что плохого в ковиде есть, на себе испытал.В реанимации в сознанииУ меня трубка в трахее, из нее воздух выходит, связки не работают, ни говорить, ни кричать не могу. Трубка забивается. Чтобы я не задохнулся, ее постоянно чистят, делают дренаж. Через трубку поступает высокопоточный кислород НИВЛ (неинвазивная вентиляции легких. — Прим. ред.), он необходим, но от него мне холодно, это пытка.Другая пытка — ингаляция антибиотиком. Одевают дыхательную маску, выливают туда содержимое ампулы, и эта смесь с воздухом поступает в меня.В конце мая мне сделали очередное КТ. В выписке запись: «поражение более 100% от объема легкого», КТ-4. Фактически это смерть.Бесконечные комиссии, включают дыхательное оборудование. Руки-ноги не действуют, не могу повернуться, у меня не пролежни даже, а гнойники до кости, они болят. Кормят через зонд в носу. Постоянные «подгрузки», капельницы, коагулянты, в меня льют, льют все это до бесконечности. Кругом катетеры, приборы.Стал приходить в себя, первый порыв — сбежать. Прошу: «Отпустите, не мучьте». Ну иди, говорят, куда ты пойдешь. А я все телефоны забыл. Такое состояние — просто физическая оболочка. Температура 39 градусов, минус 40 килограммов веса. До конца не осознаю, кто я, где я. Медсестра сказала, это большое чудо, что я не стал овощем, вернулся.Прошу заведующего убрать трубку, чтобы я смог самостоятельно дышать. Мне заклеивают дырки, делают дренаж, откачивают то, что осталось от легких. У меня гидроторекс, когда ткань разлагается и превращается в жидкость.Я понемногу тренируюсь дышать, мне ставят канюли, подключают к кислороду. Он сушит рот, постоянно трескаются губы, хочу пить, и надо стучать, чтобы принесли. Самое большое счастье в этом состоянии — когда дают воды.Реанимацию в красной зоне закрывают. Всех переводят. Нас трое в палате. Соседа увозят. Потом узнаю, что он скончался при переезде. Из лежавших здесь выживших немного.Приходит психолог, мне подносят телефон, чтобы я мог поговорить с родными. Изоляция — это очень страшно. Вы отгорожены от мира двойным кордоном: красной зоной и реанимацией. Смертность высокая, кажется, что ваша жизнь обесценена до минимума.Моя очередь 15 июня, погружают на скорую. Куда везти, еще не знают, — в УКБ-3 или УКБ-4. По дороге кончается кислород в баллоне, но так как я тренировался дышать сам, то доехал.Снова в реанимацииМеня доставили в реанимацию УКБ-3. Страшный сепсис, бесконечно берут анализы, источник заражения не находят, что делать со мной, непонятно. Мне страшно, но я впервые засыпаю своим, а не искусственным, сном. Наконец высыпаюсь. Успокаиваюсь, иду на поправку.Я в сознании и вижу, как люди уходят. Мне делают дренаж легких, скачивают желтую жидкость в огромном количестве. На это смотреть невозможно, легких нет. Но я-то живой!Прошу заведующего снизить мне нагрузку кислорода, чтобы я привыкал дышать самостоятельно. Он разрешает, но потихоньку, говорит: не увлекайтесь, есть риск забыть, что ослабили, гипоксия начинается и ночью не проснетесь.Я безмерно благодарен врачам УКБ-1 за то, что меня вытянули с того света, врачам УКБ-3 за то, что поставили на ноги. Весь коллектив — это настоящие профессионалы. Рядом дед лежал 86 лет, вылечили от ковида. Все радовались, когда его переводили в реабилитационный центр.Медики видят смерть каждый божий день. При мне поступил 40-летний мужчина. Время обеда, мне лежачему еду приносят. Он сам сидит, ест, разговаривает. Буквально через несколько часов его раздувает как шарик — это пневмоторекс, когда воздух скапливается в груди. Ничего не могут сделать, он погибает. Весь ужас ковида в том, что ухудшение происходят молниеносно.Когда меня увозили из УКБ-1, все провожали. Я сказал медсестре, что найду ее, и нашел. А там мой след потеряли, думали умер. Она просит: сделай фото, а то наши не верят.На пути к выздоровлениюМеня переводят из реанимации в отделение. Я еще не хожу, без кислорода сатурация падает до 76 процентов, организм разрушен полностью. Но я прошусь домой, и меня 30 июня выписывают.Друзья заказывают перевозку, покупают баллоны с кислородом, ходунки и все необходимое. Я еще подолгу сидеть не могу, но каждую неделю чувствую улучшение, недаром говорят, родные стены лечат.Через месяц после выписки начинается кризис, то, что называют постковидом. Но я понимаю, откуда я вернулся, и с оптимизмом смотрю на все эти сложности, радуюсь каждому дню, солнцу. Потому что там, где я был, этого нет ничего, там бесконечность, другой мир, сплошной поток двойных черных пакетов. Лучше жить так, как сейчас. Локоть зажил, чувствительность конечностей еще не восстановилась, но я знаю, что нормализуется со временем, как и все остальное.Мне два раза делали КТ и дважды вызывали скорую, потому что плохие легкие. Смотря относительно чего плохие. Относительно 100 процентов поражения или относительно нормы? Я дышу сам, люблю караоке, уже пою, хотя долго не могу звук держать, потому что объем легких уменьшился.Я управляющий по недвижимости, хотя учился на ВМК МГУ, прикладная математика. Так сложилась жизнь. Три года служил в Военно-морском флоте. Курил. Врачи приватно, разумеется, говорят, может это и спасло, мол, легкие, пораженные никотином, вирус не сумел окончательно разрушить. Ну курить мне теперь нечем, бросил, веду здоровый образ жизни.Переехал из Москвы в Подмосковье, здесь свежий воздух, физические упражнения, больше шансов избежать очередной волны ковида. Вирус же никуда не делся, а эффективного лекарства пока нет. Это большая лотерея, выживешь ты или нет. Я все это прошел, никому не пожелаю.У меня медотвод от вакцинирования, поскольку я перенес ковид в тяжелой форме. Но я всем говорю: прививайтесь. Вакцина — это маленькая часть вируса, с которым знакомится организм, чтобы при встрече с реальным вирусом он мог сказать: я тебя уже где-то видел и не боюсь. Потому что, если он с ним не сталкивался, он запустит цитокиновый шторм — защитную реакцию организма. Я объясняю это так: чтобы защитить человека как вид, не сохранять вирус в популяции, организм убивает сам себя.Про многое не рассказываю. Про тромбоз, например. Вся плоть становится как пластилин, ее сжимаешь, а она не возвращается в исходное состояние. Ты не живой — мертвый. Про медиков в скафандрах. Когда очнулся, стал различать их по полоскам. Голубые — младший персонал, желтые — постарше, у заведующего особый костюм. Они в трех парах резиновых перчаток колют, ставят капельницы, катетеры, трахеостомию делают. Старался не смотреть, это жуткое зрелище.Я благодарен моей группе поддержки, друзьям-караокерам, которые помогали все два месяца. Они объединились в чат, организовали круглосуточное дежурство, сбор средств на недостающие лекарства (требовались реально редкие), доставляли их. Спасибо вам.Я и сейчас наблюдаюсь в УКБ-1 у кардиолога, проблемы с сердцем, почки не функционируют, принимаю по 15 таблеток в сутки, но инвалидность не дают. Я не в обиде. После того что со мной было, я хочу просто жить, любоваться солнцем, капельками дождя, радоваться каждому дню, дарованному богом.
https://ria.ru/20211015/koronavirus-1754706580.html
https://ria.ru/20211014/kovid-1754586603.html
https://ria.ru/20200319/1568866842.html
https://ria.ru/20210929/postkovid-1752219949.html
https://ria.ru/20211006/kovid-1753170188.html
московская область (подмосковье)
москва
РИА Новости
internet-group@rian.ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2021
РИА Новости
internet-group@rian.ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
internet-group@rian.ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdnn21.img.ria.ru/images/07e4/05/15/1571767365_81:0:2810:2047_1920x0_80_0_0_37e42f950ec7e4fe93eddb319578cae9.jpg
РИА Новости
internet-group@rian.ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
internet-group@rian.ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
сердце, московская область (подмосковье), москва, здоровье, whatsapp inc., биология, коронавирус covid-19, коронавирус в россии, вакцинация россиян от covid-19
Наука, Сердце, Московская область (Подмосковье), Москва, Здоровье, WhatsApp Inc., биология, Коронавирус COVID-19, Коронавирус в России, Вакцинация россиян от COVID-19
МОСКВА, 18 окт — РИА Новости. «Реанимация как последний путь на кладбище», — невесело констатирует Леонид Пономарев. Весной и летом прошлого года он перенес COVID-19 в тяжелой форме. Тотальное поражение легких, дважды подключали к ИВЛ. Врачи не верили, что выживет. До полного восстановления еще далеко, но Леонид с оптимизмом смотрит в будущее, перебрался в Подмосковье, ближе к природе. Он нашел в себе силы рассказать РИА Новости, как попал в красную зону, что видел, пока был в искусственной коме, и как ему удалось оттуда вернуться. Беседовала Татьяна Пичугина.
Первый кризис
Когда в Москве объявили карантин, я его строго соблюдал — маски носил, никуда особо не выходил, продукты из магазина мыл. Очень удивился кашлю и другим симптомам простуды. Врач, видя мое плохое состояние, посоветовала сделать КТ легких, дала адреса.
Я поехал поздно вечером на такси, там огромная очередь. После КТ сказали: COVID-19, поражение легких — 25-50 процентов. Выписали лекарства, выдали прямо там противовирусное. Я вернулся домой, состояние ухудшалось, ночью вызвал скорую, и меня увезли в УКБ-1 на Спортивной (Университетская клиническая больница № 1 Сеченовского университета. — Прим. ред.). Это было 29 апреля.
В УКБ-1 недавно открыли красную зону. Меня одного положили в двухкомнатный бокс. Утром увидел двоих соседей и еще троих в другой комнате. Они громко говорили, меня это раздражало. Я им: «Вы хоть понимаете, что в ковидной больнице». Они: «Нет, у нас просто кашель». Меня жутко знобило, казалось, что сквозит из открытой двери, я плохо соображал, не мог встать, сознание плавно уходило.
Последующие события восстановил потом по своим сообщениям в WhatsApp. В два часа дня меня перевели в двухместную палату интенсивной терапии. Кашель был уже с кровавой мокротой. Моего соседа забрали в реанимацию. Последнее сообщение: «Наверное, я следующий».
Смутно помню, как меня везут, я прошу позвонить. Слышу: «Потом позвонишь». Забирают телефон. Позже медсестра мне рассказала, что я сам разделся, лег. Меня интубировали, подключили к ИВЛ. Это была моя первая загрузка.
Вторая загрузка
К 15 мая мне стало легче, дышал самостоятельно. Дырку на трахее заклеили, собирались переводить в отделение. Все радовались, поскольку из реанимации постоянно вывозили трупы. Это последний путь, люди поступали туда в очень тяжелом состоянии. А протоколы лечения еще только создавали, фактически на нас экспериментировали.
И тут резкое ухудшение, я опять погрузился в мрак. Слышал, как кто-то произнес: «Вряд ли его спасут».
Опять интубировали. Постоянно подгружали, я был в коме, сознание путалось. Казалось, летал над зданием Сеченовки напротив, видел балконы, рассветы, как врачи приходили, уходили. Не хочу детально описывать, что видел и слышал. Запомнилось, как говорили обо мне в третьем лице. Чудилось, что рядом со мной лежала старушка, она просила медсестру: я тебе серьги отдам, только спаси. Та отвечала: держись, Зоя, все будет нормально. Потом медсестра подтвердила: так и было. Старушка скончалась.
Когда выходил из-под «груза», пытался взять себя в руки. А во мне трубки со всех сторон. При падении, видимо, сломал локоть. Я крупный, поэтому меня привязывали.
Я лежал напротив центрального поста в реанимации, чтобы за мной наблюдали круглые сутки. Кровать № 4. «Вылетной» номер, так говорили. Для самых тяжелых. Все спрашивали, не скончался ли. Нет, отвечали, жив. Я там задержался.
Думали, вторую интубацию не переживу точно, потому что огромная нагрузка на сердце, отказали почки полностью. Мои друзья настояли, чтобы мне делали гемодиализ. Резко упало давление — до 60/40. При переливании дали плазму не той группы крови, начался сепсис, потом бактериальная инфекция присоединилась. Все, что плохого в ковиде есть, на себе испытал.
1 из 4
Пациент с врачом в отделении реанимации и интенсивной терапии Университетской клинической больницы No 2 Первого Московского государственного медицинского университета имени И. М. Сеченова.

2 из 4
Врачи надевают костюмы в зеленой зоне перед началом работы с зараженными COVID-19 пациентами в УКБ-2.
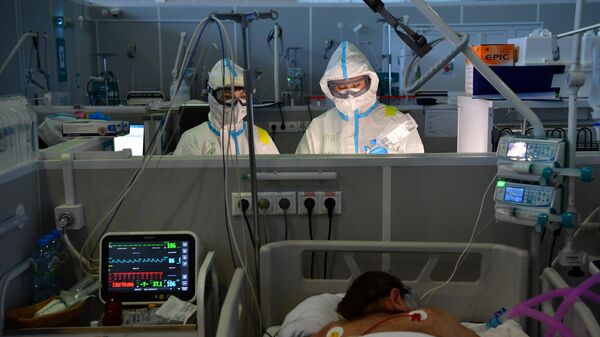
3 из 4
В отделении реанимации во временном госпитале для пациентов с COVID-19 в конгрессно-выставочном центре «Сокольники» в Москве.
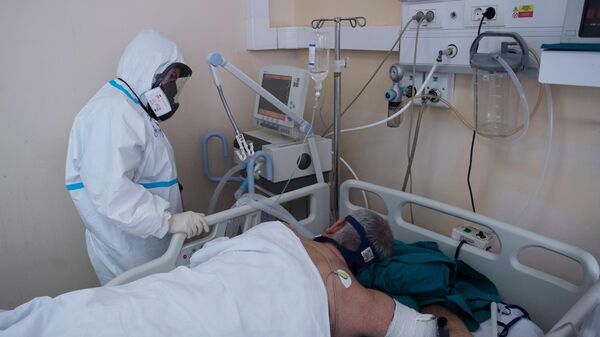
4 из 4
У кровати пациента в отделении реанимации и интенсивной терапии госпиталя COVID-19 в ГКБ No 1 имени Н. И. Пирогова в Москве.
1 из 4
Пациент с врачом в отделении реанимации и интенсивной терапии Университетской клинической больницы No 2 Первого Московского государственного медицинского университета имени И. М. Сеченова.
2 из 4
Врачи надевают костюмы в зеленой зоне перед началом работы с зараженными COVID-19 пациентами в УКБ-2.
3 из 4
В отделении реанимации во временном госпитале для пациентов с COVID-19 в конгрессно-выставочном центре «Сокольники» в Москве.
4 из 4
У кровати пациента в отделении реанимации и интенсивной терапии госпиталя COVID-19 в ГКБ No 1 имени Н. И. Пирогова в Москве.
В реанимации в сознании
У меня трубка в трахее, из нее воздух выходит, связки не работают, ни говорить, ни кричать не могу. Трубка забивается. Чтобы я не задохнулся, ее постоянно чистят, делают дренаж. Через трубку поступает высокопоточный кислород НИВЛ (неинвазивная вентиляции легких. — Прим. ред.), он необходим, но от него мне холодно, это пытка.
Другая пытка — ингаляция антибиотиком. Одевают дыхательную маску, выливают туда содержимое ампулы, и эта смесь с воздухом поступает в меня.
В конце мая мне сделали очередное КТ. В выписке запись: «поражение более 100% от объема легкого», КТ-4. Фактически это смерть.
Бесконечные комиссии, включают дыхательное оборудование. Руки-ноги не действуют, не могу повернуться, у меня не пролежни даже, а гнойники до кости, они болят. Кормят через зонд в носу. Постоянные «подгрузки», капельницы, коагулянты, в меня льют, льют все это до бесконечности. Кругом катетеры, приборы.
Стал приходить в себя, первый порыв — сбежать. Прошу: «Отпустите, не мучьте». Ну иди, говорят, куда ты пойдешь. А я все телефоны забыл. Такое состояние — просто физическая оболочка. Температура 39 градусов, минус 40 килограммов веса. До конца не осознаю, кто я, где я. Медсестра сказала, это большое чудо, что я не стал овощем, вернулся.
Прошу заведующего убрать трубку, чтобы я смог самостоятельно дышать. Мне заклеивают дырки, делают дренаж, откачивают то, что осталось от легких. У меня гидроторекс, когда ткань разлагается и превращается в жидкость.
Я понемногу тренируюсь дышать, мне ставят канюли, подключают к кислороду. Он сушит рот, постоянно трескаются губы, хочу пить, и надо стучать, чтобы принесли. Самое большое счастье в этом состоянии — когда дают воды.
Реанимацию в красной зоне закрывают. Всех переводят. Нас трое в палате. Соседа увозят. Потом узнаю, что он скончался при переезде. Из лежавших здесь выживших немного.
Приходит психолог, мне подносят телефон, чтобы я мог поговорить с родными. Изоляция — это очень страшно. Вы отгорожены от мира двойным кордоном: красной зоной и реанимацией. Смертность высокая, кажется, что ваша жизнь обесценена до минимума.
Моя очередь 15 июня, погружают на скорую. Куда везти, еще не знают, — в УКБ-3 или УКБ-4. По дороге кончается кислород в баллоне, но так как я тренировался дышать сам, то доехал.
Снова в реанимации
Меня доставили в реанимацию УКБ-3. Страшный сепсис, бесконечно берут анализы, источник заражения не находят, что делать со мной, непонятно. Мне страшно, но я впервые засыпаю своим, а не искусственным, сном. Наконец высыпаюсь. Успокаиваюсь, иду на поправку.
Я в сознании и вижу, как люди уходят. Мне делают дренаж легких, скачивают желтую жидкость в огромном количестве. На это смотреть невозможно, легких нет. Но я-то живой!
Прошу заведующего снизить мне нагрузку кислорода, чтобы я привыкал дышать самостоятельно. Он разрешает, но потихоньку, говорит: не увлекайтесь, есть риск забыть, что ослабили, гипоксия начинается и ночью не проснетесь.
Я безмерно благодарен врачам УКБ-1 за то, что меня вытянули с того света, врачам УКБ-3 за то, что поставили на ноги. Весь коллектив — это настоящие профессионалы. Рядом дед лежал 86 лет, вылечили от ковида. Все радовались, когда его переводили в реабилитационный центр.
Медики видят смерть каждый божий день. При мне поступил 40-летний мужчина. Время обеда, мне лежачему еду приносят. Он сам сидит, ест, разговаривает. Буквально через несколько часов его раздувает как шарик — это пневмоторекс, когда воздух скапливается в груди. Ничего не могут сделать, он погибает. Весь ужас ковида в том, что ухудшение происходят молниеносно.
Когда меня увозили из УКБ-1, все провожали. Я сказал медсестре, что найду ее, и нашел. А там мой след потеряли, думали умер. Она просит: сделай фото, а то наши не верят.
На пути к выздоровлению
Меня переводят из реанимации в отделение. Я еще не хожу, без кислорода сатурация падает до 76 процентов, организм разрушен полностью. Но я прошусь домой, и меня 30 июня выписывают.
Друзья заказывают перевозку, покупают баллоны с кислородом, ходунки и все необходимое. Я еще подолгу сидеть не могу, но каждую неделю чувствую улучшение, недаром говорят, родные стены лечат.
Через месяц после выписки начинается кризис, то, что называют постковидом. Но я понимаю, откуда я вернулся, и с оптимизмом смотрю на все эти сложности, радуюсь каждому дню, солнцу. Потому что там, где я был, этого нет ничего, там бесконечность, другой мир, сплошной поток двойных черных пакетов. Лучше жить так, как сейчас. Локоть зажил, чувствительность конечностей еще не восстановилась, но я знаю, что нормализуется со временем, как и все остальное.
Мне два раза делали КТ и дважды вызывали скорую, потому что плохие легкие. Смотря относительно чего плохие. Относительно 100 процентов поражения или относительно нормы? Я дышу сам, люблю караоке, уже пою, хотя долго не могу звук держать, потому что объем легких уменьшился.
Я управляющий по недвижимости, хотя учился на ВМК МГУ, прикладная математика. Так сложилась жизнь. Три года служил в Военно-морском флоте. Курил. Врачи приватно, разумеется, говорят, может это и спасло, мол, легкие, пораженные никотином, вирус не сумел окончательно разрушить. Ну курить мне теперь нечем, бросил, веду здоровый образ жизни.
Переехал из Москвы в Подмосковье, здесь свежий воздух, физические упражнения, больше шансов избежать очередной волны ковида. Вирус же никуда не делся, а эффективного лекарства пока нет. Это большая лотерея, выживешь ты или нет. Я все это прошел, никому не пожелаю.
У меня медотвод от вакцинирования, поскольку я перенес ковид в тяжелой форме. Но я всем говорю: прививайтесь. Вакцина — это маленькая часть вируса, с которым знакомится организм, чтобы при встрече с реальным вирусом он мог сказать: я тебя уже где-то видел и не боюсь. Потому что, если он с ним не сталкивался, он запустит цитокиновый шторм — защитную реакцию организма. Я объясняю это так: чтобы защитить человека как вид, не сохранять вирус в популяции, организм убивает сам себя.
Про многое не рассказываю. Про тромбоз, например. Вся плоть становится как пластилин, ее сжимаешь, а она не возвращается в исходное состояние. Ты не живой — мертвый. Про медиков в скафандрах. Когда очнулся, стал различать их по полоскам. Голубые — младший персонал, желтые — постарше, у заведующего особый костюм. Они в трех парах резиновых перчаток колют, ставят капельницы, катетеры, трахеостомию делают. Старался не смотреть, это жуткое зрелище.
Я благодарен моей группе поддержки, друзьям-караокерам, которые помогали все два месяца. Они объединились в чат, организовали круглосуточное дежурство, сбор средств на недостающие лекарства (требовались реально редкие), доставляли их. Спасибо вам.
Я и сейчас наблюдаюсь в УКБ-1 у кардиолога, проблемы с сердцем, почки не функционируют, принимаю по 15 таблеток в сутки, но инвалидность не дают. Я не в обиде. После того что со мной было, я хочу просто жить, любоваться солнцем, капельками дождя, радоваться каждому дню, дарованному богом.
Аппараты искусственной вентиляции легких оказались единственной надеждой для тысяч пациентов с COVID-19, но они отнюдь не безобидны. Части перенесших ИВЛ придется снова учиться ходить и разговаривать, даже более того — дышать и глотать. Большая часть пациентов не выживает
«Я не могу дышать. Не хватает воздуха. Я сдаюсь, сдаюсь», — так описывает агентству Bloomberg свои последние мысли перед погружением в искусственную кому Диана Агилар. Заболевание коронавирусом у нее подтвердилось 18 марта, когда ее доставили в больницу в Нью-Джерси. Но вирус начал разрушать ее легкие еще за несколько недель до этого. Температура поднималась выше 40 градусов. Ей было тяжело дышать, боль ощущалась во всем теле. В больнице ее подключили к аппарату искусственной вентиляции легких (ИВЛ): дышать самостоятельно Агилар почти не могла.
April 24, 2020
Bloomberg рассказывает, через что пришлось пройти Агилар и многим другим зараженным коронавирусом, которых подключили к ИВЛ.
Зачем нужна вентиляция легких. Обычный процесс дыхания можно описать так: кислород по трахее попадает в легкие, добирается до 600 млн мельчайших альвеол, через них всасывается в кровь и с ней разносится по всему организму, ко всем органам. Что происходит при коронавирусе:
- Коронавирус и вызываемое им воспаление, словно слизь, забивают эту систему. Зараженные клетки перестают функционировать — пережившие коронавирус сравнивают это состояние с ощущением утопления.
- Вторая проблема в том, что легкие становятся полем битвы иммунитета против вируса. Поскольку новый коронавирус не знаком организму, реакция иммунной системы может быть очень сильной. «Тело пытается привлечь как можно больше клеток иммунитета для борьбы с инфекцией. Они эффективно разрушают зараженные клетки, но могут повредить и здоровые», — объясняет доцент медицинского центра Лангон при Университете Нью-Йорка Кристофер Петрилли.
- Легкие заболевших COVID-19 уже не могут насыщать кровь достаточным уровнем кислорода для поддержания иммунной системы. В этот момент и требуется искусственная вентиляция легких.
Больницы для одного пациента и ИВЛ за $25 000: как состоятельные россияне подготовились к пандемии
Чем опасны аппараты ИВЛ. Интубация — «кошмарный момент» для каждого из многих тысяч пациентов, которые прошли через эту процедуру, пишет Bloomberg. Аппараты ИВЛ сейчас нарасхват из-за их способности поддерживать дыхание, но одновременно врачи опасаются их использовать — из-за вреда, который они наносят при небольших шансах, которые они дают. По статистике, больше двух третей подключенных к машинам пациентов все равно умирают, указало агентство. В Нью-Йорке погибают 80% или даже больше больных коронавирусом, подключенных к аппаратам ИВЛ, приводил статистику Associated Press.
Первые аппараты вентиляции легких появились в 1928 году, но врачи до сих пор продолжают изучать долгосрочные последствия их применения для здоровья людей, отмечает Bloomberg. «Даже если пациенты переживают вентиляцию легких, некоторые из них останутся очень слабыми. Может дойти до того, что они не смогут заниматься совершенно обычными вещами — бриться, принимать ванну, готовить еду, или окажутся прикованными к постели», — рассказывает агентству руководитель отделения интенсивной терапии больницы в Кливленде Хасан Кхули.
«Нам приходится вводить пациентам обезболивающее и снотворное, чтобы они смогли перенести дыхательную трубку в своих легких. Чем дольше человек подключен к аппарату и находится на седативных средствах, тем серьезнее другие последствия — снижение мышечного тонуса и силы, а также выше риск заразиться другой инфекцией в больнице», — говорит Ричард Ли, руководитель направления болезней легких и неотложной медицинской помощи в Калифорнийском университете в Ирвайне.
Мышцы, которые отвечают за дыхание, после подключения к аппарату ИВЛ атрофируются за несколько часов.
Риск смерти остается на уровне выше среднего еще как минимум год после отключения от аппарата ИВЛ. Уровень риска связан как с количеством дней, проведенных на вентиляции легких, так и с общим уровнем здоровья человека, заметило агентство.
У этой войны женское лицо: 5 историй врачей, которые каждый день сражаются с пандемией
Некоторые пациенты никогда не восстановятся, отметил Майкл Родрикс, главврач отделения интенсивной терапии в больнице университета Роберта Вуда Джонсона в Нью-Джерси. А тем, кто поправляется, часто приходится заново учиться таким базовым умениям, как ходить, говорить или глотать, добавил он. Могут пострадать и когнитивные способности: например, бухгалтеру будет сложно вернуться к работе, а пенсионер, который раньше был вполне самостоятельным, вероятно, не сможет сам управлять автомобилем и ходить за продуктами, рассказал Родрикс.
После окончания пандемии по всему миру будут тысячи людей, которые пережили вентиляцию легких, но качество их жизни — большой вопрос, отмечает Bloomberg. В США, пишет агентство, больницы уже готовятся к уходу за пострадавшими пациентами: некоторые отводят целые этажи для реабилитации. Другие стараются избежать использования аппаратов для заболевших коронавирусом. Для помощи таким людям разрабатывают и специальные устройства: например, для стимуляции мышц разрядами тока, благодаря которым пациенты «тренируются», даже если они без сознания.
Заразить всех: где может сработать стратегия массового иммунитета в борьбе с коронавирусом
Одна история. Диана Агилар была подключена к аппарату 10 дней, на протяжении которых практически постоянно была без сознания. Когда она очнулась, обнаружила, что ее запястья привязаны к кровати: так делают, чтобы пациент не пытался самостоятельно вытащить трубку, которая через трахею доходит до самых легких. У палаты Агилар собрались несколько врачей и медсестер: они прыгали, хлопали в ладоши и кричали ей: «Да, Диана, ты справилась!» Радость врачей была связана в том числе с тем, что многие пациенты, которые, как и Агилар, были подключены к аппаратам ИВЛ, не выжили. Диана еще не знала, что в соседней палате так же на вентиляции легких лежит ее муж Карлос. Они в браке уже 35 лет.
Карлос Агилар также заразился коронавирусом. Его подключили к аппарату лишь через несколько часов после того, как Диана очнулась после комы. Диана пересилила себя и смогла приподняться в кровати, чтобы заглянуть в окно соседней палаты, где был ее муж. Смартфон весил как кирпич, но Диана смогла сделать фото Карлоса, после чего вновь легла без сил.
April 24, 2020
Диана дважды лечилась от рака толстой кишки, у нее недостаток железа, повышенное давление и лишний вес. Она провела без сознания 10 дней и помнит лишь редкие моменты пробуждения, боль и неспособность говорить и двигаться. Карлос на здоровье раньше не жаловался. Он провел с аппаратом три дня: дремал или смотрел телевизор при достаточно слабом обезболивающем.
Некоторые пациенты после ИВЛ «практически теряют способность двигаться: некоторые ведут себя так, словно они парализованы, их мышцы еле могут двигаться», заявил Хасан Кхули. Чета Агилар смогла этого избежать.
Кого убивает коронавирус: данные статистики
Кого убивает коронавирус: данные статистики
4 фото
Подключение к аппарату искусственной вентиляции легких — крайняя мера во время терапии COVID-19. Она несет серьезную угрозу здоровью пациентов. Тем не менее у некоторых без него просто нет шансов на выживание. «Газета.Ru» рассказывает истории пациентов с коронавирусом, которым удалось пережить эту сложную и необычную процедуру.
«Я как будто находился под водой»
Переболевшие коронавирусной инфекцией люди из разных уголков планеты сообщают о необычных ощущениях, которые им удалось пережить во время подключения к аппарату искусственной вентиляции легких (ИВЛ). Так, 35-летний житель Москвы Денис Пономарев, лечившийся от COVID-19 и двух разновидностей пневмонии на протяжении двух месяцев, поделился своим опытом в интервью RT.
«Заболел я 5 марта. Почувствовал недомогание, немного поднялась температура, начался кашель, в целом ощутил упадок сил. Обратился в частную клинику, с которой у моего работодателя есть контракт. Меня направили делать анализы, а также рентгенограмму, которая показала правостороннюю пневмонию. На следующем приеме мне вызвали скорую и отвезли на госпитализацию», — рассказал Пономарев.
По словам мужчины, к ИВЛ его подключили только в третьем по счету стационаре. Туда москвича отправили на лечение спустя всего два дня после выхода из предыдущей больницы, так как у него появилась лихорадка. Там врачи установили, что силы легких пациента не хватит для того, чтобы эффективно продолжить лечение и назначили ИВЛ. Ощущения от него показались Пономареву очень необычными.
«Я как будто находился под водой. Изо рта торчала куча трубок. Самое странное — дыхание не зависит от того, что делал я, я чувствовал, что за меня дышит машина. Но ее наличие меня и обнадеживало — значит, есть шанс на помощь», — сказал он.
С врачами пациенту приходилось общаться при помощи жестов или письменных сообщений, которые отнимали много сил. Однако впоследствии получилось привыкнуть и к трубкам, и к тому, что большую часть времени нужно лежать на животе.
«Сразу после отключения у меня было несколько секунд на то, чтобы поймать свое дыхание, «нащупать» его рядом с машинным. Мне показалось, что прошла целая вечность. Когда я начал дышать сам, то почувствовал необыкновенный прилив сил и радость от того, что я выкарабкался», — вспоминает Пономарев.
После реанимации около недели мужчина провел в обычной палате, где постепенно восстанавливался. Начал вставать с кровати, подтягиваться на перекладине над койкой, садиться на специальный стул и ходить.
«Делал дыхательную гимнастику, легкую зарядку. Так постепенно я начал отвоевывать для себя нормальную жизнь и продолжаю это делать до сих пор», — заключил Пономарев.
«Не хватает воздуха. Я сдаюсь, сдаюсь»
Тяжелые воспоминания, связанные с подключением к аппарату ИВЛ, остались и у пациента больницы в Коммунарке Максима Орлова, который пролежал там 22 дня с двусторонней пневмонией, вызванной коронавирусом.
«Там прошел все круги ада, включая кому, ИВЛ, умерших соседей по палате и даже то, что моей семье успели сообщить: «Орлова не вытянут». Но я не умер, и теперь являюсь почетным – третьим пациентом Коммунарки, которого в этой больнице спасли после ИВЛ. Что такое находиться «там, за чертой», сказать не могу, но могу сообщить, что будет на пороге. Последней вашей мыслью будет: «Все равно, мне – все равно», – написал Орлов в Facebook.
По словам мужчины, в первое время после подключения к ИВЛ ощущается эйфория из-за усиленного поступления кислорода. Однако потом начинаются этапы отключения от аппарата, которые с каждым разом даются все сложнее.
«Первое изменение режима я не ощутил. Неприятными были процедуры санации, когда тебя от всего отключают, ты дышишь через дырку сам, но внутрь засовывают трубки и заливают воду, пациент зверски кашляет. Зато потом легче дышать.
Мое быстрое улучшение ободрило врачей, и они продолжили, но когда мы подошли к пограничному режиму, после которого человека отключают, я ощутил кирпич, который положили мне на грудь — стало очень тяжело дышать.
Какое-то время, день, я терпел, но потом сдался, стал просить изменить режим. На моих врачей было горько смотреть: блицкриг провалился — я не смог», — вспоминает мужчина.
По словам Орлова, ему помогло наблюдение за собственным организмом во время санаций — в определенный момент он понял, что может дышать без аппарата.
«И вот, в самый тяжелый период, после санации я попросил врача: «оставь так, без ИВЛ». Он сказал: «рискнем, через час проверю». Больше к ИВЛ меня не подключали. Несколько дней я привыкал дышать сам. Как же было здорово ворочаться на кровати, как хочешь: садиться, вставать, без оглядки на трубки!», — написал он.
В зарубежной прессе ранее также был опубликован опыт жительницы Нью-Джерси Дианы Агилар. У нее диагностировали коронавирус 18 марта, однако, как оказалось, вирус начал разрушать ее легкие еще за несколько недель до постановки диагноза. К моменту госпитализации и подключению к ИВЛ у женщины уже несколько дней держалась температура выше 40 градусов, она тяжело дышала и ощущала боль во всем теле. В полубредовом состоянии она запомнила только лица людей в белых халатах, которые казались ей ангелами.
«Я не могу дышать. Не хватает воздуха. Я сдаюсь, сдаюсь», — описала женщина свои последние мысли перед погружением в искусственную кому агентству Bloomberg. Следующие 10 дней она провела подключенной к аппарату ИВЛ. По словам врачей, только это помогло ей выжить.
«Шансов на спасение у таких больных вообще нет»
Первые аппараты вентиляции легких появились еще в 1928 году, однако вопрос их влияния на здоровье пациентов в долгосрочной перспективе по-прежнему изучен не до конца.
«Даже если пациенты переживут вентиляцию легких, некоторые из них останутся очень слабыми. Может дойти до того, что они не смогут заниматься совершенно обычными вещами — бриться, принимать ванну, готовить еду или вообще окажутся прикованными к постели», — сообщил Bloomberg руководитель отделения интенсивной терапии больницы в Кливленде Хасан Кхули.
Специалист в области болезней легких Калифорнийского университета в Ирвайне Ричард Ли, в свою очередь, отметил необходимость применения дополнительных медикаментов, чтобы пациенты могли пережить введение трубок в их организм.
«Нам приходится вводить пациентам обезболивающее и снотворное, чтобы они смогли перенести дыхательную трубку в своих легких. Чем дольше человек подключен к аппарату и находится на седативных средствах, тем серьезнее другие последствия
— снижение мышечного тонуса и силы, а также выше риск заразиться другой инфекцией в больнице», — заявил он агентству.
При этом риск смерти остается на уровне выше среднего еще как минимум год после отключения от аппарата ИВЛ, отмечают специалисты. В целом долгосрочные осложнения от аппарата варьируются в зависимости от количества времени, проведенного пациентом в подключенном состоянии, объясняла «Газете.Ru» врач-пульмонолог частной клиники Вера Литкова. По ее словам, люди с коронавирусом, как правило, находятся на ИВЛ от одной до двух недель, в то время как больным бактериальной пневмонией достаточно побыть на вентиляции сутки или двое.
«Осложнения бывают совершенно разные, все зависит от конкретного случая. Большую роль играет то, сколько времени пациент находится на вентиляции легких – это может быть как пять дней, так и целый месяц. Естественно и масштаб влияния на легкие от этого сильно различается. Также стоит учитывать изначальное состояние пациента, сопутствующие заболевания», — заявила врач.
Признал, что назвать методику ИВЛ абсолютно безвредной нельзя, и главный пульмонолог Минздрава Сергей Авдеев.
«У нас уже давно есть сведения о так называемых ИВЛ-ассоциированных повреждениях легких. ИВЛ безусловно имеет определенный повреждающий потенциал, поэтому в этой области даже существует понятие «протективная» вентиляция легких. Сегодня наши коллеги – врачи, реаниматологи – в первую очередь выбирают щадящие режимы, малые дыхательные объемы, пытаются не форсировать повышение давления в дыхательных путях», — пояснил пульмонолог «Газете.Ru».
По словам Авдеева, показания к подключению пациентов к ИВЛ четко прописаны в рекомендациях для медиков. Поэтому, если специалисты решаются на эту процедуру, это означает, что она может стать последним шансом на спасение.
«Сама по себе ИВЛ – это терапия, которая назначается тяжелым пациентам, собственные легкие которых просто не справляются с вирусом. Для поддержания газообмена необходимо замещение, протезирование функции легких. Это, по сути дела, шаг отчаяния. Но без этого, к сожалению, шансов на спасение у таких больных вообще нет», — подчеркнул пульмонолог.
35-летний москвич Денис Пономарёв почти два месяца лечился в разных больницах от коронавирусной инфекции и двух разновидностей пневмонии. Некоторое время он был подключён к аппарату искусственной вентиляции лёгких. Мужчина рассказал RT, как проходило лечение и восстановление и каково это — чувствовать, что за тебя дышит машина.
— Когда вы заболели?
— Сейчас мой диагноз звучит как «внебольничная двусторонняя полисегментарная пневмония». Я частично выздоровел, но течение болезни продолжается, как и процесс лечения.
Заболел я 5 марта. Почувствовал недомогание, немного поднялась температура, начался кашель, в целом ощутил упадок сил. Обратился в частную клинику, с которой у моего работодателя есть контракт. Меня направили делать анализы, а также рентгенограмму, которая показала правостороннюю пневмонию. На следующем приёме мне вызвали скорую и отвезли на госпитализацию.
— Как проходило лечение?
— Я побывал в разных стационарах: в клинике «Семейный доктор» на Бауманской, в 52-й больнице, в ГКБ №1. За всё время, наверное, раз шесть сделал КТ. Медикаментов был целый арсенал: у меня одновременно и вирусная, и бактериальная пневмония, и это всё осложняется COVID-19. Много антибиотиков широкого спектра, давали иммуноглобулин, препарат «Калетра», лихорадку подавляли с помощью парацетамола. В общем, с каждым аспектом моего довольно тяжёлого случая боролся свой препарат.
— Вы были на ИВЛ. Расскажите, в какой момент врачи приняли такое решение?
— На ИВЛ я попал в третьем по счёту стационаре. Там я оказался спустя всего два дня после выхода из предыдущей больницы — началась лихорадка. Её лечили несколько дней, после чего меня перевезли в реанимацию. И вот тогда выяснилось, что моих лёгких не хватает на то, чтобы эффективно продолжить лечение. «Матовое стекло», потемнение и другие негативные процессы.
- © Фото из личного архива Дениса Пономарёва
Объём лёгких и оксигенацию последовательно попытались поддержать кислородной маской, потом специальной закрытой маской, но безуспешно. Грубо говоря, мне требовалось выторговать немного времени со стабильным объёмом лёгких, чтобы подействовало самое мощное лекарство из доступных — моноклональные антитела. Сам я с этой задачей не справлялся, к сожалению, поэтому мне предложили перейти на искусственную вентиляцию лёгких.
Меня ознакомили с последствиями ИВЛ и отказа от процедуры. Если бы я отказался, у врачей не было бы никаких гарантий моего выздоровления, зато почти наверняка моё состояние резко бы ухудшилось. Вместе с тем долго находиться на ИВЛ нельзя — может возникнуть баротравма или повреждение трахеи. Поэтому мне нужно будет не только полагаться на аппарат, но и действовать самому.
Я согласился. Предупредил родных и коллег, что от меня некоторое время вообще не будет никаких вестей, что предстоит непростой период. Меня погрузили в медицинский сон, и я проснулся уже на ИВЛ.
— Как вы себя ощущали? Как общались с врачами?
— Это было довольно необычное ощущение. Я как будто находился под водой. Изо рта торчала куча трубок. Самое странное — дыхание не зависит от того, что делал я, я чувствовал, что за меня дышит машина. Но её наличие меня и обнадёживало — значит, есть шанс на помощь.
С врачами я общался жестами или писал сообщения от руки. Это было, конечно, ужасно неудобно, учитывая, что я потерял очень много сил. Даже одно предложение составить было трудно. Но я освоился, врачи стали меня понимать. Постепенно я приспособился ко всему: и к трубкам, и к машине, и к тому, что мне постоянно приходится переворачиваться и лежать на животе большую часть времени.
У меня была определённая задача — к следующей процедуре КТ помочь аппарату поправить мои лёгкие. И были определённые нехитрые средства: лежание на животе, дыхательная гимнастика.
Очень поддерживали врачи, постоянно меня подбадривали. Некоторые даже называли меня коллегой, такое обращение и привязалось. Однажды завотделением меня так назвал, наверное, перепутал с настоящим врачом, урологом, который лежал на соседней койке. Кстати, уролога раньше меня сняли с ИВЛ, надеюсь, у него сейчас всё нормально.
Хочу поблагодарить всех врачей и моих коллег, которые наладили диалог между больницей и моими близкими. Я был отрезан от внешнего мира, только несколько раз удалось написать жене. И информация обо мне поступала скудная, из-за чего родные, конечно, сильно переживали. Но в то же время то, что они беспокоились за меня, лично меня как-то успокаивало. Значит, помнят и заботятся обо мне.
- © Фото из личного архива Дениса Пономарёва
— Что вы первым делом сделали после отключения от ИВЛ?
— Когда я находился на ИВЛ, то периодически представлял себя героем песни Black Sabbath Iron Man. Этот персонаж из-за путешествий во времени превратился в железного истукана, он не мог ни с кем общаться и не мог предупредить о предстоящем несчастье, которое он пережил в будущем.
Когда меня сняли с ИВЛ, я, прокашлявшись и отплевавшись, процитировал оттуда строчку: Vengeance from the grave. Но так как никто этого не понял, то я просто попросил завтрак. Все обрадовались, потому что появление аппетита — хороший знак.
— Опишите свои ощущения после отключения. Как вы восстанавливались?
— Сразу после отключения у меня было несколько секунд на то, чтобы поймать своё дыхание, «нащупать» его рядом с машинным. Мне показалось, что прошла целая вечность. Когда я начал дышать сам, то почувствовал необыкновенный прилив сил и радость от того, что я выкарабкался. С того момента я понял, что умею радоваться мелочам: возможности самостоятельно дышать, есть, вставать с кровати, передвигаться.
После реанимации я около недели провёл в обычной палате. Восстановление мне давалось довольно трудно. Но по миллиметру я эти трудности преодолевал. Начал приподниматься на кровати, подтягиваться на перекладине над койкой, вставать, садиться на специальный стул, ходить — сначала с одышкой и тахикардией, а потом всё проще. Делал дыхательную гимнастику, лёгкую зарядку. Так постепенно я начал отвоёвывать для себя нормальную жизнь и продолжаю это делать до сих пор.
— Как вы сейчас себя чувствуете? Когда вас выписали?
— Выписали 6 мая. Сейчас всё по-прежнему непросто. У меня часто бывает упадок сил, возникает одышка, хотя я могу сделать самые простые вещи, например помыть посуду или принять ванну.
Но для меня всё равно большое счастье, что я могу всё делать сам: дышать, ухаживать за собой, одеваться, передвигаться. Я наконец-то могу обнять и успокоить жену — ей этот период дался нелегко.
— Какие дальнейшие рекомендации по лечению дома дали вам врачи?
— Рекомендаций по препаратам как таковых мне не дали. Сказали, что у меня все показатели здорового человека. Я, получается, победил и пневмонию, и коронавирусную инфекцию. Осталось только прийти в себя в плане дыхания. Продолжить занятия с постепенным увеличением нагрузок, лежать на животе, делать дыхательную гимнастику, но не нагружать себя слишком сильно и не забывать про отдых.
- © Фото из личного архива Дениса Пономарёва
— Вам есть что сказать людям, которые прогуливаются по улице?
— Да, есть. Предыдущие месяцы оказали на нашу психику гнетущее воздействие. Понятно, что находиться в четырёх стенах, когда каждый выпуск новостей начинается с роста числа заболевших, сложно. Хочется ощутить свободу. Я сам лечился два месяца, мне тоже хотелось бы поскорее почувствовать вкус нормальной жизни, ходить куда хочу.
Но вместе с правом на свободу передвижения у нас есть и ответственность перед своими родными, которых мы, к сожалению, тоже можем заразить.
Например, я после нахождения в стационаре заразил свою жену — к счастью, у неё нет симптомов, кроме потери обоняния, и она, скорее всего, уже поправилась, мы ждём результатов анализов.
Но случаи могут быть гораздо серьёзнее. Мы подвергаем опасности семью и усиливаем нагрузку на систему здравоохранения.
Врачи говорят, что мы находимся в состоянии войны с коронавирусом. А война — это жертвы. Но я бы не хотел, чтобы кто-то из нас стал жертвой войны, чтобы люди лежали в коридорах, потому что в палатах нет мест. Я никому не пожелаю испытать то же, что и я, находясь на искусственном дыхании. В том, что со мной произошло, не было ничего весёлого. Я понимаю, что выбор есть у каждого и вряд ли мои слова радикально изменят мнение большинства. Но если мой пример поможет спасти хотя бы несколько жизней, я буду этому рад.
— Мария, что с тобой произошло?
— Мне сделали довольно сложную операцию на брюшной полости в Израиле. Всё прошло достаточно успешно, но потом появилось осложнение – послеоперационная грыжа, Потребовалось ещё одно, на этот раз несложное, вмешательство. В Израиле с койки поднимают быстро, буквально через сутки. Когда я встала, меня пронзила резкая боль, врач дал обезболивающее, и на следующее утро меня выписали из больницы. А вечером я уже кричала от боли. Потом уже мне рассказали, что произошла врачебная ошибка – во время операции образовалась дырка в кишке. Начался сепсис. Подруга позвонила хирургу, он, видимо, сразу понял, что случилась, потому что встречал меня у входа в больницу с каталкой наготове. Я сразу попала на операционный стол. Последнее, что видела уходящим сознанием – сине-зелёное лицо медбрата, который пытался найти мою вену. Меня погрузили в медикаментозную кому, которая продолжалась две недели. За это время мне сделали 8 операций.
— Люди, прошедшие через такое испытание, рассказывают про необычные видения, в которых стирались грани между реальностью и галлюцинациями. Ты что-нибудь видела?
— Потом уже, когда всё было позади, я разговаривала с людьми, которые находились на ИВЛ. Одна знакомая спросила: «А ты тоже видела голубое небо, свет, слышала музыку?» Нет, меня протащило по самому дну. Помню жуткие видения, когда невозможно было понять, что происходило наяву, а что – грезилось!
После первого видения я выдернула трубки. Мне привиделось, что моего сына Мишу убили на войне. Трубки вставили обратно и привязали меня к койке. Во второй раз я усыпила внимание медиков, отвязалась, перекрестилась и, сказав, как православный христианин: «Господи, если на это есть твоя воля…», опять выдернула трубки. Последнее, что помню: подбегает мальчик в кипе и пытается разжать мне зубы, чтобы заставить дышать, а я их стискиваю. Говорю ему: «Зачем?», а он отвечает: «Если тебя Бог спас, значит, зачем-то это нужно…»
— Снова были чудовищные кошмары?
— Кошмары являлись часто, но иногда они становились просто непереносимыми. Я явственно слышала, как персонал, стоя надо мной, решал, что меня надо отключить от аппаратуры, поддерживающей жизнедеятельность. Вроде бы чужой язык, но ты почему-то всё понимаешь. В соседней палате, видимо, кто-то кричал от боли, а мне казалось, что это пытают моего сына, заставляя его подписать согласие на мою эвтаназию. Всё было так мучительно, что в какой-то момент я начала сдаваться, понимая: это конец. Но связь с миром, сегодня близкими людьми не прерывалась даже тогда. Теперь я знаю, как это важно. В самый тяжёлый день моя подруга написала на моей странице в Facebook: «Машка, не смей умирать!»
— Маша, а боль в бессознательном состоянии слышишь?
— Боль была чудовищная. Я даже не думала, что боль бывает такой разнообразной. Самое ужасное: ты не можешь ничего, ни пошевелиться, ни сказать, что тебе больно или холодно. О тебе заботятся, дают лекарства, моют, кормят, но они же не знают, что в этот момент ты не хочешь есть, а надо, чтобы укрыли ноги, потому что зябко.
— Помнишь, как стала дышать сама?
— Когда вывели из комы, я не могла дышать сама. Это было не сразу, а постепенно. Всего две недели в небытии, и тебя надо всему учить заново: поднимать руки, шевелить пальцами, дышать. Чувствуешь дикую слабость и постоянно засыпаешь.
— Когда восстановился голос?
— Примерно через месяц. Первое время приносили бумагу, и я пыталась что-то написать, но пальцы не слушались, получались каракули. Приходилось использовать язык мимики и жестов!
— Чего хотелось больше всего?
— Пить. Я была на искусственном питании, и мне только смачивали рот.
— Сколько времени заняло восстановление?
— Меня вернули из небытия 16 апреля 2015-го года. В тот год это совпало с Пасхой. Это мой второй день рождения. Значит, уже прошло пять лет. Но до конца мне не выздороветь никогда, я – инвалид. Психологически тоже. Сложно было найти волю ещё раз начать жить. Теперь точно знаю, что означает выражение лежать лицом к стенке. Оно дословно значит именно это. Ты лежишь лицом к стене, ни о чём не думаешь и ничего не хочешь. Периодически я ставила перед собой простые цели – встать, умыться, причесаться, но ничего не делала. Сейчас есть благотворительные фонды, которые разрабатывают программы выхода после тяжёлой болезни не только для больных, но и для их родственников. Но тогда ничего такого не было. Родные помнят тебя прежним: весёлым, активным, а ты уже другой. Начинаются срывы, причём с обеих сторон. К счастью, у меня любящий сын, который всегда был безгранично терпеливым и преданным. Он помог мне сделать первые шаги обратно.
Комментарий врача анестезиолога-реаниматолога Александра Назарова:
— Искусственная вентиляция лёгких (ИВЛ) – метод лечения, применяемый в ситуации, когда в силу тех или иных причин больной человек не в состоянии полноценно обеспечить снабжение своего организма кислородом. По сути, это метод полного или частичного замещения временно утраченной жизненно важной функции организма.
Расстройства сознания, которые описывает Мария, возникают у многих пациентов, находящихся в критическом состоянии. Однако виновницей этих расстройств ИВЛ как таковая не является. Дело в том, что особенности физиологии клеток головного мозга (нейронов) таковы, что они весьма чувствительны ко всякого рода патологическим воздействиям. В ситуации Марии с большой долей вероятности доминировали две причины: во-первых, воздействие на нейроны токсинов, выделяемых микроорганизмами.
Во-вторых, одним из звеньев развития критических состояний является тромбообразование в мельчайших сосудах органов человека, и в том числе в сосудах головного мозга. Следствием этого становится кислородное голодание, или, как говорят реаниматологи, гипоксия клеток головного мозга – клетки просто не получают достаточного кровоснабжения. Вопрос о роли в развитии нарушений психики препаратов, применяемых с целью медикаментозной седации, по сию пору является предметом оживлённой дискуссии среди реаниматологов. Единого мнения по данному вопросу пока нет.
— Почему человек испытывает в этом состоянии боль?
— Боль испытывают не все и не всегда. Опять же – здесь нет вины ИВЛ как таковой. В случае Марии боль была результатом переносимого ей острого перитонита – тяжёлой хирургической патологии. В ситуации, когда пациент не способен говорить и жаловаться на самочувствие, назначение обезболивающих препаратов не всегда простая задача, т.к. в медицине по сию пору не существует достоверных объективных критериев наличия боли у человека.
Все рутинно используемые реаниматологами симптомы – увеличение частоты сердечных сокращений, повышение артериального давления, изменение цвета и влажности кожных покровов – подвержены изменениям вследствие очень и очень многих причин. Профилактического же введения обезболивающих препаратов многие реаниматологи стараются избегать по причине того, что наркотические препараты, наиболее эффективные в этой ситуации, вызывают угнетение собственного дыхания больного.
— Слышит ли человек, что происходит рядом?
— Если человек находится в медикаментозной седации, он не слышит ничего. Но есть два исключения из правил: во-первых, в случае поверхностной седации человек может слышать и запоминать какие-то обрывки фраз и разговоров, во-вторых, в некоторых ситуациях реаниматологи вынуждены при проведении ИВЛ вводить мышечные релаксанты – препараты, выключающие дыхательную мускулатуру пациента. К сожалению, эти препараты выключают не только дыхательную, но и всю скелетную мускулатуру. А сознание эти препараты не выключают. И поэтому, когда введение препаратов для медикаментозной седации почему-либо прекратилось или скорость их введения значительно уменьшена, а мышечные релаксанты продолжают действовать, возникает ситуация «всё слышу, но не могу и пальцем пошевелить». Ситуация абсолютно не смертельная, но субъективно весьма тягостная и неприятная.
— Тяжёлые больные с COVID-19 тоже попадают на ИВЛ. Есть ли какие-то особенности?
— ИВЛ не является методом лечения коронавирусной инфекции. Это попытка продержать человека живым до того момента, когда его лёгкие восстановятся до той степени, которая позволит ему вновь дышать самостоятельно. Конечно, ИВЛ при коронавирусной пневмонии имеет свои особенности, но это интересно лишь врачам-реаниматологам. Из нюансов можно, пожалуй, отметить очень быстрое, порой молниеносное развитие дыхательной недостаточности, требующей ИВЛ, а также широкое применение положения пациентов лёжа на животе, которое серьёзно улучшает насыщение крови кислородом




