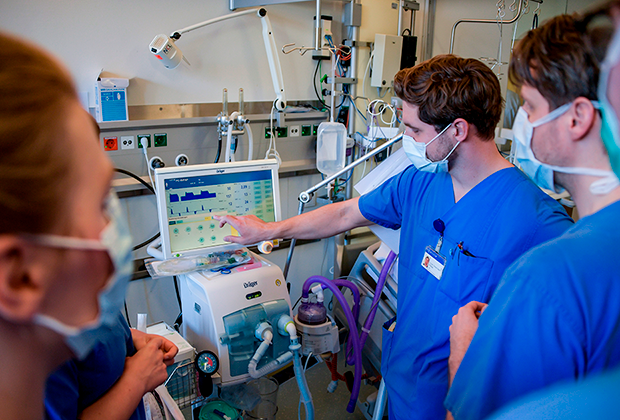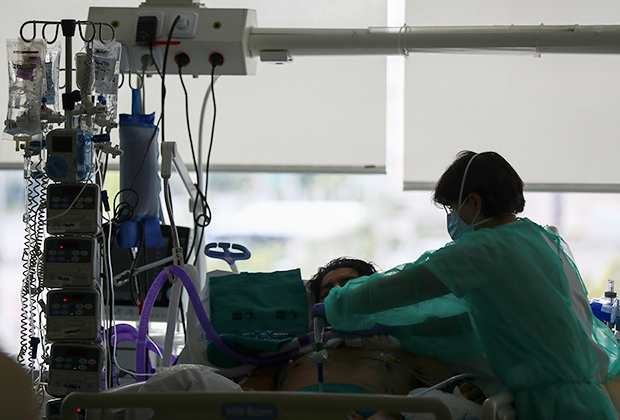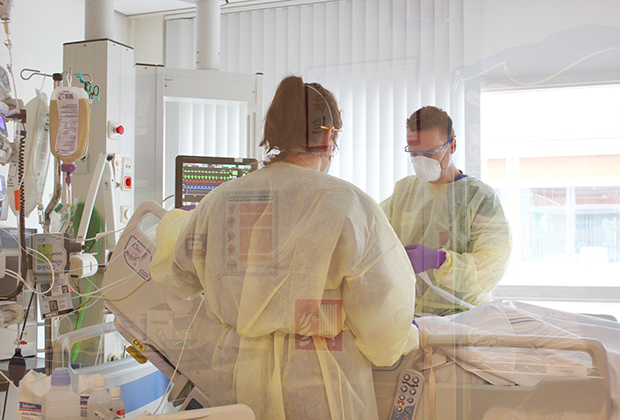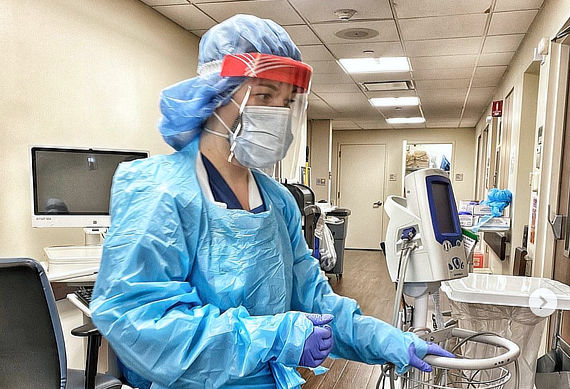
О том, как проходит лечение людей с коронавирусной инфекцией, пишут русскоязычные врачи и у нас, и за рубежом. Делятся опытом, не скрывают эмоций и призывают к одному: беречь себя и по возможности сидеть дома.
В этих рассказах есть и сугубо профессиональный опыт относительно того, какими протоколами лучше пользоваться, как осуществлять уход за пациентами, каковы прогнозы и кого может затронуть COVID-19. Спойлер – беда может коснуться абсолютно всех. Как сказал один французский реаниматолог, болезнь не выбирает по возрасту, состоянию здоровья и национальности.
Есть и описание быта врачей – как устроены стационары, переоборудованные под лечение COVID-положительных больных, какой защитой пользуются доктора, как чувствуют себя в новых условиях.
Есть место и чувствам: грусти от того, что заразился кто-то из коллег, радости, что больные выздоравливают, смеху от неловких ситуаций, который, однако, помогает разрядить напряженную атмосферу.
Последние недели мы много писали о докторах, которые находятся на переднем крае борьбы с эпидемией в России, Франции и США. Суммируем их опыт и напоминаем о необходимости соблюдать режим самоизоляции – об этом просят сами медики и это действительно может облегчить их работу.
«Мы перегружены, средства защиты пустяковые»
С таким заявлением на анонимной основе выступили медики, которые приняли участие в анонимном опросе в закрытой социальной сети для врачей «Доктор на работе». «Врачи и медсестры перегружены, средства защиты пустяковые, одноразовых полотенец нет давно, маски и халаты постоянно заканчиваются. И это Москва!», — говорит один из участников анкетирования. Другой и вовсе признается, что ему «страшно идти на работу».
Показательно, что наиболее остро сегодня стоит вопрос наличия в больницах так называемых СИЗов (средств индивидуальной защиты, таких как маски, респираторы, очки, перчатки и халаты), 43,2% респондентов сообщили, что их попросили самостоятельно купить или сшить необходимые единицы обмундирования. Еще 41,5% пожаловались на недостаточное количество масок и респираторов в больницах. Только 13,5% медиков заявили, что довольны оснащенностью в своих медучреждениях. Более половины (51,4%) опрошенных врачей рассказали о нехватке одноразовых халатов, антисептиков не хватает 41,3% медиков.
При этом более двух третей опрошенных (76,6%) медиков заявили, что у них нет возможности полноценно защищаться от коронавируса.
Подробнее читайте здесь
«Больные COVID, снятые с ИВЛ, очень слабы»
Русскоязычный реаниматолог из французского госпиталя Симон-Вей Айк Вараднян рассказал о первых победах своей команды в борьбе с коронавирусом. Больница принимает тяжелых больных уже более трех недель. За это время в реанимации, где он работает, выздоровело несколько пациентов. Тех, кто сумел справиться с коронавирусной пневмонией, начали снимать с аппаратов ИВЛ и переводить в обычные палаты.
Однако, не все так просто. По словам доктора Варданяна, пролежашие с трубками в течение нескольких недель люди очень слабы. С согласия пациентов Айк Варданян раскрыл несколько личных подробностей.
«Здоровый, спортивный молодой мужчина, 32 года, никаких сопутствующих заболеваний. COVID-19 «повалил» его резко и мгновенно. 18 дней под ИВЛ, вчера вечером его экстубировали. Состояние стабильное, но он очень слаб, впереди долгий период восстановления», – пишет реаниматолог про одного из своих пациентов. Несколько дней назад молодого человка на каталке перевезли из реанимации в обычную палату: опасность миновала, но лечение еще будет продолжаться.
О том, как выглядит отделение реанимации для больных COVID-19, можно прочитать здесь.
«Говорю, что я Лунтик»
Коронавирусом болеют не только взрослые, но и дети. В массе своей болеют не тяжело, но, поскольку вирус очень заразен, малышей также забирают в больницу и используют при лечении все те же предосторожности: врачи и медсестры облачаются в защитные костюмы, пациенты содержатся в боксах, которые не имеют право покидать ни при каких условиях.
О том, как от коронавируса лечат детей, рассказала врач-педиатр Областной детской инфекционной больнице в Саратове Дарья Доронина. По ее словам, мМалыши с признаками ОРВИ и пневмонией и подозрением на COVID-19лежат вместе с родителями.
Общаться с пациентами, которые находятся в боксах, врачи приходят полностью защищенными. На них халат с капюшоном, хирургические бахилы, перчатки, пластиковая маска, которая защищает глаза и открытую часть лица, рот закрыт респиратором а иногда и противогазом. Дарья Доронина говорит, что, пытаясь не напугать малышей своим видом, прибегает к уловке: шутит, что она – мультяшный герой Лунтик, и так находит контакт с детьми.
«У нас некоторые пациенты в состоянии подтверждения (диагноза – прим. ред.). Для самих врачей все просто: каждый потенциально «плюс». Так правильно для своей безопасности. Но в самой больнице четко соблюдается режим подхода к пациенту, от тех, чей диагноз под вопросом, до положительных, чтобы полностью исключить возможность инфицирования», — объясняет Доронина.
Как устроена работа детского COVID-стационара, можно узнать по ссылке.
«90% пациентов заразились в Москве»
Камила Туйчиева, врач-терапевт, заведующий приемным отделением клиники К+31, работала в больнице в Коммунарке в качестве врача-волонтера. Получив необходимый опыт, доктор организовала COVID-стационар в подведомственной ей клинике, которая работает по системе ДМС. О том, что увидела в Коммунарке, Туйчиева рассказала честно и весьма красноречиво.
«Призываю вас, побудьте дома. Болеют все – от детей до стариков. Все переносят болезнь по-разному. Есть молодые в реанимации, есть и пожилые с легкой формой, и наоборот», – писала Камилла Туйчиева в конце марта.
Чтобы ее слова прозвучали еще более убедительно, доктор добавила, что коронавирус уже давно перестал быть «заграничной» болезнью, каковой его считали еще неделю назад. «90% пациентов, которые сейчас находятся у меня под наблюдением, инфицировались не в других странах. Они никуда не летали, а заразились в Москве, в транспорте, на работе, в гостях у друзей».
О том, что у всех врачей, работающих с зараженными пациентами, есть свой личный «план Б», читайте здесь.
«Каждый вечер мы выходим из больницы, чтобы сказать людям спасибо»
Ксения живет Нью-Йорке, работает медсестрой в одной из городских больниц и рассказывает о том, как борются с коронавиурсом в одном из крупнейших мегаполисов США.
«Если глядя на эти фото, вы по-прежнему будете говорить, что COVID-19 выдумка, раздутая СМИ, конспирация и игра политиков, мне вам нечего больше сказать…», — комментирует свое фото в полной амуниции Ксения. Подготовка к походу в «грязную», то есть зараженную зону больницы действительно впечатляющая. На женщине три защитные маски: респиратор, поверх него надевается обычная хирургическая маска, затем пластиковая защита на лицо, которая чем-то похожа на маску сварщика, только прозрачная. Чтобы пациенты знали, кто с ними общается, персонал пишет свои имена маркером поверх самой последней маски в районе лба.
Ксения много пишет о том, как поддерживают врачей простые жители города. Например, они приносят к дверям больницы кофе, сендвичи и домашние обеды. Разумеется, не входят внутрь, чтобы не заразиться, но оформляют свои подарки с большой любовью и вниманием. «Какие же нью-йоркцы крутые! Сегодня работала в приемном покое и не переставала умиляться людям, которые приносили разные пожертвования в больницу в знак своей благодарности», – рассказывает Ксения.
У врачей тоже есть традиция: каждый день в семь часов вечера доктора и медицинские сестры выходят на улицу и благодарят людей за то, что те остаются дома.
Описание этого трогательного действа, от которого у любого скептика наворачиваются слезы, можно увидеть здесь.
«Что я сделал для своей семьи? Перестал очно общаться с родителями»
Главный врач больнице в Коммунарке, которая первой приняла на себя удар коронавиурса в Москве и в России в целом в результате сами заболел и был вынужден изолироваться на рабочем месте. Денис Проценко уверен, что в ситуации с нынешней эпидемией «лучше перебдеть, нежели потом кусать локти».
Сам он к необходимости карантина подошел радикально, еще до объявления в Москве ограничительных мер ограничив общение с близкими. «Я принял самое жестокое решение — я перестал очно общаться со своими родителями. Потому что они в группе риска — им за 70. Я лишил себя счастья проводить полноценное время в семье. Я самоизолировался от них».
О том, что действительно важно в борьбе с коронавиурсом, какие средства защиты работают и о том, по какому сценарию может развиваться эпидемия, читайте по ссылке.
https://ria.ru/20200407/1569660493.html
Откровения врачей, борющихся с коронавирусом
Откровения врачей, борющихся с коронавирусом — РИА Новости, 07.04.2020
Откровения врачей, борющихся с коронавирусом
Во время эпидемии COVID-19 медики работают на износ: они забыли о выходных и неделями не видят своих детей. Врачи не жалуются — в их глазах все жертвы… РИА Новости, 07.04.2020
2020-04-07T08:00
2020-04-07T08:00
2020-04-07T08:04
распространение коронавируса
общество
карантин
казань
липецк
здоровье
врачи
коронавирус covid-19
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdnn21.img.ria.ru/images/07e4/04/06/1569658771_0:64:1600:964_1920x0_80_0_0_cdc3afb7cc4a70e3f8723aecbc1fb32f.jpg
МОСКВА, 7 апр — РИА Новости, Мария Семенова. Во время эпидемии COVID-19 медики работают на износ: они забыли о выходных и неделями не видят своих детей. Врачи не жалуются — в их глазах все жертвы оправданны, удалось бы только остановить вспышку. И лишь иногда сетуют: если бы все пациенты относились к ситуации с пониманием, не пытались побыстрее «сбежать» из больницы и не мешали инфекционистам, работать было бы легче.»На боевом посту»Дина Семенова — заведующая отделением Республиканской клинической инфекционной больницы имени Агафонова в Казани. В конце февраля две недели она в буквальном смысле жила на работе — к ним привезли восьмерых жителей Татарстана, эвакуированных с лайнера Diamond Princess, на котором была зафиксирована вспышка коронавируса. Трое врачей прошли карантин вместе с пациентами — находились в больнице круглосуточно.»Мы не знали, в каком состоянии к нам приедут люди: ходячие они или лежачие, есть ли у них одышка или нарушение гемодинамики (движение крови по сосудам. — Прим. ред.). У нас был готов реанимационный бокс. И мы не боялись: в голове был план действий на случай, если что-то пойдет не так», — вспоминает она.Медики жили в «чистой зоне» для персонала, палаты больных располагались за стеклом. Для казанской больницы это первый опыт длительного карантина. К счастью, ситуация развивалась по наиболее благоприятному сценарию — среди эвакуированных пассажиров лайнера не было тяжелых. Но работы все равно хватало.»Каждый день — мониторинг пациентов. Мы круглосуточно находились на боевом посту. Наши люди не были в тяжелом состоянии, но у большинства имелись факторы риска: сердечно-сосудистые заболевания, эндокринные. Мы следили за отсутствием отрицательной динамики. У меня, как у заведующей отделением, рабочий день длился бесконечно: помимо осмотра пациентов, нужно было проводить консилиумы с руководством, готовить отчеты», — описывает обстановку Семенова.»Попрощались на две недели»Изоляцию медики перенесли спокойно.У Дины две дочери, старшей одиннадцать, младшей пять — она тоже хочет стать врачом. Как мама.»Младшей я каждый вечер объясняла, что людям необходима помощь, она как-то прониклась, отнеслась с пониманием, была готова ждать меня — поэтому разлуку мы перенесли не так тяжело».Сложнее пришлось пациентам — они уже были морально истощены пребыванием в изоляции на борту лайнера.»Мы старались создать для них комфортные условия. Они, конечно, были рады наконец оказаться на родине и получить помощь. Со своей стороны, мы выкладывались по максимуму, поэтому пациенты были нам благодарны — даже сочувствовали, что мы здесь заперты на четырнадцать дней вместе с ними. Первое время они были подавлены, потом приободрились: мы им рассказывали о результатах анализов, о динамике. Все проходило мирно, гладко», — вспоминает Семенова.»Это было лучшим подарком»Коллектив больницы до сих пор смеется: начало их изоляции пришлось на 23 февраля, а конец — на 8 марта. По иронии судьбы команда, работавшая с пассажирами Diamond Princess, полностью состояла из женщин. Когда закончился карантин и все пациенты отправились по домам с отрицательным анализом на коронавирус, они сказали медикам много теплых слов. И не только они.»Было очень приятно: нас поздравили президент, министр здравоохранения. Но лучшим подарком было возвращение домой. Дети подготовились, нарисовали открытки, родные встречали с цветами и распростертыми объятиями. Все это время детьми занимался муж, но бабушки и дедушки очень помогали. Я была спокойна, потому что у меня надежный тыл», — улыбается врач.»Героизмом не считаю»Дина Семенова говорит, что шансов заразиться в стенах больницы меньше, чем вовне, поэтому не переживает за себя и свою семью: «Здесь мы соблюдаем противоэпидемические мероприятия, заходя к больным, надеваем средства индивидуальной защиты, чистая и грязная зоны постоянно обрабатываются».На момент нашего разговора с Семеновой в больнице, где она работает, находилось 19 человек с коронавирусной инфекцией. Медики уже не живут в учреждении круглосуточно, но работы у них меньше не стало.»Сейчас у нас семидневка — выходных нет. У меня смена с восьми до 17 часов, но обычно я ухожу позже», — признается она.В казанской больнице лежат пациенты разных возрастов — и молодые, и пожилые. «Пациентов на ИВЛ, к счастью, нет, есть люди в состоянии средней тяжести. В регионе пока не было летальных случаев. Один человек выписан домой — француз, игрок волейбольной команды. Выписка — это маленькая победа».К тому, что нагрузка выросла в разы, Дина относится спокойно. «Я это героизмом не считаю — это наша работа. Мы ее выбрали и стараемся качественно выполнять. Нагрузки серьезные, но ведь ситуация может выйти из-под контроля, поэтому такие меры оправданны. Мы хотим вылечить наших пациентов, не допустить распространения инфекции», — говорит она.И в концовке разговора добавляет: «Надеюсь на сознательность россиян».»В штатном режиме»А вот в Липецке врачи пока работают в обычном режиме, но уже готовы к тому, что число зараженных будет расти. В Липецкой областной клинической инфекционной больнице развернули госпиталь для лечения пациентов с COVID-19 на пятьдесят коек.К новому вирусу она относится с осторожностью, но без страха: «Мы разные вспышки переживали — дифтерии, сибирской язвы, геморрагической лихорадки. Коронавирус сопоставим с предыдущим опытом».Галина Петровна работает врачом уже 37 лет, в силу возраста она сама попадает в группу риска, но даже не думает оставить пациентов. «Конечно, разумный человек всегда беспокоится за свою жизнь, чем бы он ни занимался. Я давно работаю инфекционистом, у нас есть иммунитет. Плюс мы соблюдаем все меры предосторожности — санэпидрежим. Не всем известно, что он начинается с самых простых вещей: у каждого должна быть своя тарелка, вилка, ложка и чашка. Если идете на обед, а вас кто-то остановил и поздоровался за руку, нужно вернуться, помыть руки и только потом идти к столу. У нас в больнице четко разделены чистая и грязная зоны: снимаем и обрабатываем костюмы, принимаем душ, моем руки. «Я боюсь и не пойду в больницу» — такого ни у кого в коллективе нет. Это наша обычная работа», — пожимает плечами врач.»Китайцы вели себя идеально»В липецкой больнице проходили лечение по контракту несколько пациентов из Китая. «Их поведение было просто идеальным, в отличие от наших. Может быть, менталитет другой», — вздыхает Галина Петровна.Все пациенты липецкой больницы находятся в удовлетворительном состоянии — именно поэтому многие из них сомневаются в том, что им нужен стационарный режим, и хотят побыстрее попасть домой.Госпитализированных запрещено навещать, передачи можно оставить у медперсонала. Бокс закрывается на ключ.Во время нашего недолгого разговора у Галины Петровны беспрерывно звонит телефон — больные требуют внимания. Номер выделили специально для госпитализированных с коронавирусом — так они могут в любой момент поговорить врачом. Это, разумеется, не единственный способ связи: медики ежедневно проводят обход, у каждой кровати есть кнопка вызова.»Не болейте. Храни вас Бог», — говорит мне Галина Петровна на прощанье. Она очень торопится к пациентам.
https://ria.ru/20200402/1569511863.html
казань
липецк
РИА Новости
internet-group@rian.ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2020
РИА Новости
internet-group@rian.ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
internet-group@rian.ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdnn21.img.ria.ru/images/07e4/04/06/1569658771_108:0:1492:1038_1920x0_80_0_0_c99939d033741554310c12f4e6b2bede.jpg
РИА Новости
internet-group@rian.ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
internet-group@rian.ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
общество, карантин, казань, липецк, здоровье, врачи, коронавирус covid-19, коронавирус в россии, самоизоляция
Распространение коронавируса, Общество, Карантин, Казань, Липецк, Здоровье, врачи, Коронавирус COVID-19, Коронавирус в России, Самоизоляция
МОСКВА, 7 апр — РИА Новости, Мария Семенова. Во время эпидемии COVID-19 медики работают на износ: они забыли о выходных и неделями не видят своих детей. Врачи не жалуются — в их глазах все жертвы оправданны, удалось бы только остановить вспышку. И лишь иногда сетуют: если бы все пациенты относились к ситуации с пониманием, не пытались побыстрее «сбежать» из больницы и не мешали инфекционистам, работать было бы легче.
«На боевом посту»
Дина Семенова — заведующая отделением Республиканской клинической инфекционной больницы имени Агафонова в Казани. В конце февраля две недели она в буквальном смысле жила на работе — к ним привезли восьмерых жителей Татарстана, эвакуированных с лайнера Diamond Princess, на котором была зафиксирована вспышка коронавируса. Трое врачей прошли карантин вместе с пациентами — находились в больнице круглосуточно.
«Мы не знали, в каком состоянии к нам приедут люди: ходячие они или лежачие, есть ли у них одышка или нарушение гемодинамики (движение крови по сосудам. — Прим. ред.). У нас был готов реанимационный бокс. И мы не боялись: в голове был план действий на случай, если что-то пойдет не так», — вспоминает она.
Медики жили в «чистой зоне» для персонала, палаты больных располагались за стеклом. Для казанской больницы это первый опыт длительного карантина. К счастью, ситуация развивалась по наиболее благоприятному сценарию — среди эвакуированных пассажиров лайнера не было тяжелых. Но работы все равно хватало.
«Каждый день — мониторинг пациентов. Мы круглосуточно находились на боевом посту. Наши люди не были в тяжелом состоянии, но у большинства имелись факторы риска: сердечно-сосудистые заболевания, эндокринные. Мы следили за отсутствием отрицательной динамики. У меня, как у заведующей отделением, рабочий день длился бесконечно: помимо осмотра пациентов, нужно было проводить консилиумы с руководством, готовить отчеты», — описывает обстановку Семенова.
«Попрощались на две недели»
Изоляцию медики перенесли спокойно.
«Команда настроилась, что придется две недели как минимум провести на карантине. Сначала опасались, что он затянется, но время прошло быстро. Естественно, скучали по родным, а они — по нам. Старались выкраивать время на отдых — в свободные часы читали книги, занимались йогой, слушали музыку, пытались чем-то себя занять. За ужином обсуждали события дня, нас это сближало», — с теплотой в голосе рассказывает Дина Семенова.
У Дины две дочери, старшей одиннадцать, младшей пять — она тоже хочет стать врачом. Как мама.
«Младшей я каждый вечер объясняла, что людям необходима помощь, она как-то прониклась, отнеслась с пониманием, была готова ждать меня — поэтому разлуку мы перенесли не так тяжело».
Сложнее пришлось пациентам — они уже были морально истощены пребыванием в изоляции на борту лайнера.
«Мы старались создать для них комфортные условия. Они, конечно, были рады наконец оказаться на родине и получить помощь. Со своей стороны, мы выкладывались по максимуму, поэтому пациенты были нам благодарны — даже сочувствовали, что мы здесь заперты на четырнадцать дней вместе с ними. Первое время они были подавлены, потом приободрились: мы им рассказывали о результатах анализов, о динамике. Все проходило мирно, гладко», — вспоминает Семенова.
«Это было лучшим подарком»
Коллектив больницы до сих пор смеется: начало их изоляции пришлось на 23 февраля, а конец — на 8 марта. По иронии судьбы команда, работавшая с пассажирами Diamond Princess, полностью состояла из женщин. Когда закончился карантин и все пациенты отправились по домам с отрицательным анализом на коронавирус, они сказали медикам много теплых слов. И не только они.
«Было очень приятно: нас поздравили президент, министр здравоохранения. Но лучшим подарком было возвращение домой. Дети подготовились, нарисовали открытки, родные встречали с цветами и распростертыми объятиями. Все это время детьми занимался муж, но бабушки и дедушки очень помогали. Я была спокойна, потому что у меня надежный тыл», — улыбается врач.
«Героизмом не считаю»
Дина Семенова говорит, что шансов заразиться в стенах больницы меньше, чем вовне, поэтому не переживает за себя и свою семью: «Здесь мы соблюдаем противоэпидемические мероприятия, заходя к больным, надеваем средства индивидуальной защиты, чистая и грязная зоны постоянно обрабатываются».
На момент нашего разговора с Семеновой в больнице, где она работает, находилось 19 человек с коронавирусной инфекцией. Медики уже не живут в учреждении круглосуточно, но работы у них меньше не стало.
«Сейчас у нас семидневка — выходных нет. У меня смена с восьми до 17 часов, но обычно я ухожу позже», — признается она.
В казанской больнице лежат пациенты разных возрастов — и молодые, и пожилые. «Пациентов на ИВЛ, к счастью, нет, есть люди в состоянии средней тяжести. В регионе пока не было летальных случаев. Один человек выписан домой — француз, игрок волейбольной команды. Выписка — это маленькая победа».
К тому, что нагрузка выросла в разы, Дина относится спокойно. «Я это героизмом не считаю — это наша работа. Мы ее выбрали и стараемся качественно выполнять. Нагрузки серьезные, но ведь ситуация может выйти из-под контроля, поэтому такие меры оправданны. Мы хотим вылечить наших пациентов, не допустить распространения инфекции», — говорит она.
И в концовке разговора добавляет: «Надеюсь на сознательность россиян».
«В штатном режиме»
А вот в Липецке врачи пока работают в обычном режиме, но уже готовы к тому, что число зараженных будет расти. В Липецкой областной клинической инфекционной больнице развернули госпиталь для лечения пациентов с COVID-19 на пятьдесят коек.
«Все в штатном режиме, но теперь, чтобы зайти к пациенту, нужно одеваться в специальные костюмы. Тяжелых нет, все в удовлетворительном состоянии, некоторых лихорадит, но у большинства нет даже температуры», — описывает ситуацию заведующая инфекционным отделением Галина Слюсарева.
К новому вирусу она относится с осторожностью, но без страха: «Мы разные вспышки переживали — дифтерии, сибирской язвы, геморрагической лихорадки. Коронавирус сопоставим с предыдущим опытом».
Галина Петровна работает врачом уже 37 лет, в силу возраста она сама попадает в группу риска, но даже не думает оставить пациентов. «Конечно, разумный человек всегда беспокоится за свою жизнь, чем бы он ни занимался. Я давно работаю инфекционистом, у нас есть иммунитет. Плюс мы соблюдаем все меры предосторожности — санэпидрежим. Не всем известно, что он начинается с самых простых вещей: у каждого должна быть своя тарелка, вилка, ложка и чашка. Если идете на обед, а вас кто-то остановил и поздоровался за руку, нужно вернуться, помыть руки и только потом идти к столу. У нас в больнице четко разделены чистая и грязная зоны: снимаем и обрабатываем костюмы, принимаем душ, моем руки. «Я боюсь и не пойду в больницу» — такого ни у кого в коллективе нет. Это наша обычная работа», — пожимает плечами врач.
«Китайцы вели себя идеально»
В липецкой больнице проходили лечение по контракту несколько пациентов из Китая. «Их поведение было просто идеальным, в отличие от наших. Может быть, менталитет другой», — вздыхает Галина Петровна.
Все пациенты липецкой больницы находятся в удовлетворительном состоянии — именно поэтому многие из них сомневаются в том, что им нужен стационарный режим, и хотят побыстрее попасть домой.
«Считают, что они здоровы. Приходится много раз объяснять одно и то же. На это уходит много моральных сил. Многие пациенты изо дня в день задают одни и те же вопросы: почему я здесь, почему вы меня не отпускаете. Они не всегда понимают серьезность ситуации. Мы не нагнетаем панику, не нужно никакого ажиотажа, истерических действий — следует просто слушать, что говорит медицинский персонал. Не полагаться на авось. Соблюдать карантин, чтобы не дать вирусу захватить большое количество людей. Если граждане будут блюсти наши предписания, врачам будет легко. В больнице нужно терпение — и со стороны персонала, и со стороны пациентов. И если мы, врачи, не получаем этого от них, значит, сами должны быть терпеливее в квадрате», — рассуждает Слюсарева. По ее словам, иногда «пациентский бунт» разрастается. Один раз даже пришлось нажать тревожную кнопку.
Госпитализированных запрещено навещать, передачи можно оставить у медперсонала. Бокс закрывается на ключ.
Во время нашего недолгого разговора у Галины Петровны беспрерывно звонит телефон — больные требуют внимания. Номер выделили специально для госпитализированных с коронавирусом — так они могут в любой момент поговорить врачом. Это, разумеется, не единственный способ связи: медики ежедневно проводят обход, у каждой кровати есть кнопка вызова.
«Не болейте. Храни вас Бог», — говорит мне Галина Петровна на прощанье. Она очень торопится к пациентам.

Все эти дни я мечтал вернуться домой
Поделиться
Волны коронавирусной инфекции одна за другой накрывают страну. Чиновники в сухих цифрах и сводках уверяют, что в больницах и ковидных госпиталях имеется достаточное количество медикаментов и оснащения, пациенты же, в свою очередь, рассказывают об ужасах красных зон. Корреспондент V1.RU Евгений Рубцов лично столкнулся с коварной инфекцией.
О том, как лечат COVID-19 в российских больницах, насколько комфортны условия в стационаре, справляются ли медики со своими обязанностями и стоит ли вакцинироваться населению, читайте в откровенном репортаже из ковидария.

Койки довольно жесткие, на них немеет грудная клетка
Фото: Евгений Рубцов / V1.RU
Поделиться
Решетки на окнах, жесткие койки, ноющие от капельниц вены, вопли людей из реанимации за стеной, черные мешки с трупами каждую ночь и постоянная тоска по дому — примерно так можно описать 11 дней, которые я провел в ковидарии.
В августе этого года мне уже довелось побывать в красной зоне. Правда, не в качестве пациента, а лишь с экскурсией. Сейчас выпал шанс глубже погрузиться в тему — я заразился сам. Никакие меры предосторожности не спасли, ведь заразился я от кого-то из домашних. Вдобавок перенес вирус тяжелее всех. После трех дней кашля и температуры решил обратиться к врачу. В поликлинике сообщили, что на дом вызвать врача не получится. Врач один, и на всех его не хватит, но можно прийти на прием самому, что я и сделал. И, думаю, на моем примере видно, как выглядит бесконечная цепочка заражений по всей стране.
На тот момент самочувствие еще было некритичное. Отстояв четыре часа в очереди, состоящей вперемешку из людей с простым ОРВИ и коронавирусом, я попал наконец к врачу. Молодой доктор послушал легкие, поспрашивал о симптомах, выписал антибиотик и направил на тест в соседний кабинет. Медсестра сообщила, что результат будет через 4 дня.

В палатах чисто
Фото: Евгений Рубцов / V1.RU
Поделиться
За эти четыре дня ожидания состояние мое сильно ухудшилось. Температура уже поднималась до 39. Жаропонижающие средства сбивали ее лишь частично. Кашель усилился, появилась одышка, а поход в туалет стал подобен подвигу. Но все эти дни лечить меня никто не собирался. На пятый день ожидания мне наконец позвонили и сообщили результат ПЦР-теста — положительный — и даже прислали медсестру с пакетом бесплатных лекарств, среди которых был уже другой антибиотик, профилактическая мазь и жаропонижающее средство. Эффективность такого лечения мне показалась сомнительной. Благо, помимо лекарств, назначили компьютерную томографию легких на следующий день, на которую я с трудом, но всё же смог добраться. Только вот ждать еще сутки результата КТ у меня уже не было сил. О двадцатипроцентном поражении легких я узнал в ковидном стационаре, куда меня доставила скорая. Это был девятый день заболевания.
— В основном у нас пожилые лежат, им сложнее всего. Особенно тем, у кого лишний вес — реанимации переполнены, — рассказал один из санитаров, сопровождающий меня в палату. — Вот твой кислородный аппарат. Если будет трудно дышать, пользуйся. Надеюсь, не понадобится, как мне в свое время не понадобился. Ложись, давай укрою. Не всё ж мне за стариками ухаживать.
Помимо заботливого санитара, первый вечер в больнице запомнился всевозможными анализами и осмотром, обнадеживающим «всё будет хорошо» от врача, двумя капельницами и болезненным уколом от температуры. Укол сделал свое дело, и после бессонной ночи в поту температура нормализовалась и больше уже не поднималась. Стало легче.

Пациенты почти в один голос твердят, что вакцина не спасает от заражения
Фото: Евгений Рубцов / V1.RU
Поделиться
Но ночь была бессонной не только из-за температуры и непривычного окружения. Спать не давали истошные мужские вопли и крики о помощи из расположенной за стеной реанимации.
— Так кричат перед смертью, когда ничего уже не помогает, когда легкие болят и всё болит, — рассказал мой сосед по палате Александр. — Если 80% поражение легких или больше, то уже, считай, всё. Два-три дня, и человек умирает. Закрой уши, Жень. Закрой и не слушай. Такое здесь постоянно. Я лежу уже 20 дней, и за это время умерло человек двадцать, а то и больше. Их заворачивают в черные мешки и выносят почти каждую ночь по одному, по два.
Александру 71 год, а на вид не больше 50. Высокий, спортивный мужчина, ведущий здоровый образ жизни, работающий пенсионер. Как и большинство пациентов больницы, Александр не прививался, а попав в стационар, понял, что зря. Он поступил сюда после 7 дней температуры с 35% поражением легких. После 3 недель лечения у него 40%, но пневмония остановилась и состояние стало улучшаться. Дело идет к выписке. По словам Александра, за то время, сколько он лежит в этой палате, из нее выписалось пять человек. Трое из них были привиты, поэтому выздоровели гораздо быстрее, чем он.

На окнах решетки, потому что госпиталь основан на базе наркологического диспансера
Фото: Евгений Рубцов / V1.RU
Поделиться
Вдруг крики из реанимации прекратились. Через некоторое время раздался громкий женский плач. Возможно, вместе лежали родственники или супруги, и только что одного из них не стало.
К слову, совместное лечение в одной больнице целых семей — явление частое. Еще один мой сосед по палате, отец троих детей Шухрат, попал в больницу через неделю после жены. Теперь лежат в соседних палатах. Заразились от детей сразу после начала учебного года. Но если глава семьи переносит болезнь довольно спокойно, а дети и вовсе почти бессимптомно, то вот у жены всё гораздо сложнее. Женщине всего 30, а у нее тяжелейшее осложнение. Врачи с трудом нашли дорогостоящий препарат, облегчающий цитокиновый шторм. Ввели. Один укол такого лекарства стоит около 50 тысяч рублей. Пока ни температура, ни кашель не проходят. Пневмония не останавливается уже две недели.
— Мы с женой оба непривитые. Не прививались из-за опасений и страхов, что от прививки только хуже будет, — признался Шухрат. — Теперь думаю, что надо было вакцинироваться. Я и без прививки нормально переношу, а вот за жену переживаю.
Пациенты почти в один голос твердят, что вакцина не спасает от заражения. По их мнению, болеет на самом деле так же много привитых, но все признают, что прививка облегчает ход болезни. Привитые выписываются раньше и почти не используют кислород, а зачастую и вовсе переносят всю болезнь дома.

Первые дни было особенно тяжело
Фото: Евгений Рубцов / V1.RU
Поделиться
Все санитары и врачи больницы тоже переболели и говорят о коронавирусе на личном опыте.
— Я переболела на Новый год. Кто-то отмечал, кто-то работал, а я лежала здесь пластом, — поделилась медсестра Ольга с необычно темной кожей лица, виднеющейся из-под защитного костюма. — Я сама себе уколы ставила, после них лицо и потемнело. Лекарства влияют на всех по-разному.
Кстати, эти самые лекарства прочувствовать на себе мне удалось уже на второй день лечения. Препарат, который, если верить инструкции, лечит именно COVID-19, стоимостью 5 тысяч рублей за упаковку выдается бесплатно и имеет кошмарное количество противопоказаний. Его в первый день приема пьют по 8 таблеток утром и вечером, далее по 3 таблетки за раз в течение еще 9 дней. Внутривенно с помощью капельниц вводят гормональные препараты, а подкожно в руку — антикоагулянты. Они спасают от тромбоза, который возможен из-за коронавируса. Для очистки легких три раза в день выдают средства, облегчающие отход мокроты, поэтому все постояльцы больницы постоянно кашляют, а чтобы не загубить пищеварительную систему, каждое утро всем раздают по одной капсуле лекарства для работы ЖКТ. Но даже после выписки из стационара переболевшим предстоит долгий период восстановления, в который придется пить множество других лекарств.
Лежать при пневмонии нужно преимущественно на животе, а от жесткой кровати со временем немеет грудная клетка. Скрип при малейшем движении лишает всех жителей палаты возможности спать.

«Жизнь в ковидном госпитале — это постоянный круговорот людей»
Фото: Евгений Рубцов / V1.RU
Поделиться
— Пневмония — это то, что само не проходит. Без лечения она только усугубляется до самого конца, — рассказала заведующая отделением Елена Барышева. — И затягивать нельзя. За несколько дней поражение может достигнуть критических отметок, когда спасти человека уже очень тяжело. Сегодня вот переводим двух тяжелых больных в другую больницу. У них по 75–80% поражение было, мы их выходили, но дышать пока без кислорода не могут, надо учиться заново. Это в другой больнице теперь научат. Но самое главное, что хочу подчеркнуть, умирают в реанимации только непривитые. Всех вакцинированных нам удается спасти.

В больнице чисто, но есть и странные, необъяснимые вещи
Фото: Евгений Рубцов / V1.RU
Поделиться
— Говорят, что до 2025 года пандемию точно победить не удастся, поэтому долго нам еще терпеть, — делится один из медиков в конце своей двенадцатичасовой смены. — А антиваксеры еще усугубляют ситуацию, добавляют нам работы. Один кретин может сто человек разубедить вакцинироваться, а мы потом тут днями и ночами, как пчелки кружимся, их лечим.
Выйдя из ковидария, всё же задал вопрос ученым, а это когда-нибудь закончится? Разве могут помочь ковидные каникулы, когда люди не верят в вакцину, когда они просто не соблюдают меры безопасности?
— Население просто устало тщательно соблюдать требования безопасности, — считает заведующая кафедрой инфекционных болезней с эпидемиологией и тропической медициной Волгоградского государственного медицинского университета Ольга Чернявская. — Люди хотят снять маски, хотят, чтобы жизнь была как раньше. Но как раньше уже не будет. Коронавирус изменил нашу жизнь, и что будет дальше — трудно сказать. Прогнозы при ковиде — дело неблагодарное. Есть несколько моделей дальнейшего развития ситуации — может быть, и дальше будут волны, может быть, после того, как население будет массово вакцинировано, количество случаев заболевания удастся свести к минимуму и будут лишь сезонные колебания, как при гриппе и других ОРВИ. Может быть, будут пики, может быть, ситуация с коронавирусом станет вялотекущей. Всё зависит от того, удастся ли создать коллективный иммунитет к этой инфекции. Если наша популяция в целом его приобретет, то заболеваемость будет на спорадическом уровне. Если не удастся добиться этого с помощью вакцинации, например из-за вакцинального диссидентства, то останется ждать, пока большая часть населения переболеет.
В России с начала пандемии по настоящее время от СОVID-19 погиб 641 медицинский работник. Истории врачей, которые отдали свои жизни в борьбе c коронавирусом рассказали на портале Anews.
Сообщество врачей России создало в сети «список памяти» медиков, погибших от коронавирусной инфекции, который пополняется новыми именами практически ежедневно.
«Завтра меня подключат к ИВЛ, так что говорить не сможем. Пожалуйста, не плачь».
Наиль Саматов, 28 лет. г. Уфа. Врач-терапевт.
Наиль из Башкирии, в 2019 он получил диплом врача и с начала этого года устроился на работу в поликлинику № 3 в Егорьевске Московской области. Переезд в подмосковье был временным. Молодой специалист планировал заработать на свадьбу. 6 мая руководство поликлиники сообщило о его смерти. Наиль мог заразиться коронавирусом при посещении на дому ковидного больного, который скончался спустя 3 дня. В качестве СИЗ у врача была только маска, сшитая руками невесты.
В начале эпидемии участковых врачей защитными костюмами не обеспечивали. Об этом татаро-башкирской службе «Радио Свобода» рассказала мама Наиля Саматоване, которая работает старшей медсестрой.
Вскоре участковый врач почувствовал характерные симптомы COVID-19, развилась двусторонняя пневмония. Последние девять дней своей жизни Наиль провел на ИВЛ. В последнем телефонном разговоре с мамой он сказал: «Завтра меня подключат к ИВЛ, так что говорить не сможем. Пожалуйста, не плачь».
Его перевели в Москву, но врачам так и не удалось спасти своего коллегу. Мать погибшего терапевта, Рагида Нуриева, сообщила, что причиной смерти в документах указана пневмония, но похороны были организованы со всеми мерами предосторожности. По информации «Башинформ», врача похоронили в закрытом гробу и в последний путь его проводили пять человек в химзащите.
«Он уже задыхался, но говорил: там люди болеют»
Евгений Концевой, 26 лет. Врач-травматолог. Хакасия.
Евгений Концевой, врач-травматолог, работал в в отделении травматологии Абаканской межрайонной клинической больницы. Он был самым молодым специалистом среди коллег, но уже проводил уникальные операции.
4 мая республиканский Минздрав сообщил о его смерти.
Евгения заразил ковидом пациент, который не соблюдал обязательный карантин после приезда из Москвы. Об этом случае писал «КП Красноярск». Мужчина с подтвержденным тестом на коронавирус проигнорировал требование о двухнедельной самоизоляции и продолжал встречаться с друзьями и ездить по городу на скутере, на котором однажды попал в аварию. Его с переломом ноги на скорой помощи доставили к Евгению. Во время лечения у пациента подтвердился COVID-19, отделение травматологии закрыли на карантин, а молодого врача отправили на самоизоляцию домой.
По словам его мамы Ольги Концевой, Евгений верил, что может обойтись без госпитализации. Он не вызывал скорую даже тогда, когда его самочувствие стало ухудшаться. Евгений не хотел еще больше загружать своих коллег, у которых итак много пациентов, и постоянного говорил: «Мама, ты знаешь, какая сейчас ситуация, там люди болеют, а я молодой, здоровый».
Когда 26-летнего мужчину госпитализировали, его состояние уже было крайне тяжелым. В течение двух недель он находился на искусственной вентиляции легких. Несмотря на все усилия медиков, врач-травматолог скончался.
«Ушел мой ребенок. Люди, подумайте! А вдруг рядом чей-то ребенок или чей-то родитель. Просто подумайте! Немножко посидите дома. Это же не так сложно. Только о себе все время думают. Безответственные»,призвала людей к ответственности Ольга в интервью «Вестям».
«Сгорая сам, спасал других»
Иса Ахтаев, 51 год. Анестезиолог-реаниматолог московской ГКБ им. Спасокукоцкого.
У Исы Ахтаева был огромный опыт работы в реанимации. 3 мая он сам стал пациентом отделения интенсивной терапии, а 8 мая его уже не стало.
Иса Ахтаев работал в «красной зоне» с первого дня открытия ковидного отделения. В конце апреля он почувствовал недомогание и буквально через несколько дней он был госпитализирован в крайне тяжелом состоянии. Практически сразу 51-летнего мужчину подключили к аппаратам ИВЛ, ЭКМО. Но, к сожалению, все усилия коллег оказались бессильны перед болезнью.
По словам коллег, Иса Ахтаев был добрым, скромным человеком.
«Он никогда не жаловался, просто шел и делал свое дело. До сих пор не верится. Кажется, что он с нами. Ушел на дежурство, просто в другую смену. Хочется зайти в ординаторскую и увидеть, что он на своем любимом месте у окна пишет историю болезни. Сгорая сам, спасал других. Мы запомним его как достойного, уважаемого, доброго, позитивного, сильного человека», написали в открытом некрологе в Facebook коллеги Исы Ахтаева.
«Она была полна оптимизма в борьбе с болезнью»
Светлана Соловьева, 65 лет. Анестезиолог-реаниматолог. Калининград.
Профессия врача для Светланы Соловьевой стала не просто работой, но и смыслом жизни. До последних своих дней она была верна своему призванию — спасать больных. Буквально за месяц до гибели Светлана отметила свой 65-летний юбилей, но несмотря на риск, она пошла работать в обсерватор. Ее не стало 12 мая.
«Всю свою жизнь она отдала делу служения медицине на самом сложном ее участке — в отделении реанимации, а в последние годы в блоке интенсивной терапии и реанимации для больных с острыми нарушениями мозгового кровообращения. Ее заботливыми руками спасены тысячи человеческих жизней»,написал некролог в Facebook коллега Владимир Благовещенский.
С самого начала распространения COVID-19 Светлана Соловьева одной из первых стала помогать пациентам с подозрением на коронавирус, не считаясь ни со временем, ни с грозящей опасностью. Но, помогая другим, не уберегла себя.
«Коварная болезнь не щадит никого и медицинских работников в первую очередь… Не верится… 8 мая разговаривал с ней… Она была полна оптимизма в борьбе с болезнью. Очень горько…», скорбят коллеги Светланы Соловьевой.
Всего за весь период пандемии от коронавируса погибло более 600 медработников, заражения в медучреждениях продолжают фиксировать ежедневно.
#Новости#Истории больных коронавирусом#Коронавирус#Врачи#Ирина Швецова#Общество
Врачи и ученые всего мира бьются над тем, как остановить пандемию коронавируса и как лечить тех, кто уже заболел. Единого мнения, как и однозначно зарекомендовавшего себя метода лечения пока нет, хотя с начала эпидемии прошло уже больше четырех месяцев. Чтобы обобщить опыт и узнать о самых передовых практиках, Международный медицинский кластер (ММК) в Сколково создал онлайн-площадку по обмену знаниями о COVID-19. «Лента.ру» побывала на последней конференции и записала выдержки из докладов врачей о том, как лечат и как спасают пациентов в других странах и когда получится победить эпидемию.
«85 процентов пациентов выписаны, 15 — погибли»
Михаил Неклюдов, старший врач клиники анестезиологии и реаниматологии Karolinska University Hospital, Швеция:
К нам в реанимацию больные с коронавирусом начали поступать в первых числах марта. В реанимационных отделениях за это время у нас было 225 больных, и еще 820 пациентов — в обычных отделениях Каролинки, не в реанимации. В Швеции 17 500 заболевших и 2100 умерших [на 24 апреля]. То есть опыт у нас большой. В госпитале, по сравнению с обычным уровнем, количество реанимационных мест увеличилось в пять раз. Это колоссальное напряжение для персонала. Благодаря реорганизации не возникло паники, не было ситуаций, когда некуда было класть людей. У нас всегда был небольшой запас реанимационных коек, то есть с этой стороны процесс был хорошо организован.
Что касается медицинской стороны дела, то часто используется индекс оксигенации [параметр, используемый в анестезиологии-реаниматологии и интенсивной терапии для оценки функции обмена кислорода]. Граница, когда нужно класть в реанимацию, у нас 150 [нормой считается примерно 500]. Но автоматически это не означает, что больного сразу на ИВЛ кладут. Сначала используем неинвазивные методы [без интубации трахеи]. Это дыхание кислородом, прон-позиция [лежа на животе; так увеличивается газообмен в легких], активная лечебная физкультура. Стараемся мобилизовать пациента, чтобы он не залеживался. Это мы считаем очень важным: лечебная физкультура применяется и до постановки ИВЛ, и для тех, кто на аппарате.
Средний возраст пациентов, попадающих в реанимацию, — 58 лет (больные от 22 до 80), 82 процента — мужчины, у 81 процента — избыток веса. Средний срок госпитализации в реанимации — 9 дней. Результаты лечения: 85 процентов пациентов выписаны, 15 — погибли. Какой-либо фактор риска имели 75 процентов пациентов. Из них: возраст старше 65 лет — 30 процентов; артериальная гипертония — 40 процентов; сахарный диабет — 27 процентов; хронические заболевания легких — 13 процентов.
«Пациент начинает «бороться» с аппаратом ИВЛ»
Дмитрий Зубовский, анестезиолог-реаниматолог, Ганновер, Германия:
У нас пациенты с ковидом стали поступать в середине марта. Одновременно с появлением первых тяжелых пациентов заболели анестезиологи: из 25 врачей — шестеро. Это произошло до того, как люди актуально оценили, как себя защищать, поэтому оставшимся пришлось больше работать, чаще дежурить.
В больнице два терапевтических отделения подготовили для инфицированных. В одном — пациенты с подозрением на ковид, они там оставались до результатов анализа. И второе отделение — пациенты с подтвержденным диагнозом, оттуда в случае необходимости их переводили в интенсивную терапию.
Фото: Axel Heimken / Globallookpress.com
Для оценки тяжести протекания болезни использовались обычные параметры — рентген легких и компьютерная томография (КТ). (…) Какие критерии перевода на ИВЛ? Если индекс оксигенации в легких ниже 150 падает, то шансов не интубировать пациента не оставалось. Неинвазивная вентиляция легких через маску или аналогичные тактики, по нашему опыту, не приводила к клинически значимому результату. Просто терялось время, и от интубации это никого не спасло.
Среди клинических критериев, которые видны без лабораторных дополнительных методов, — тахипноэ, то есть учащенное дыхание. Если пациент делает от 26 до 30 дыхательных движений в минуту, это говорит о том, что он долго не продержится. Я сам интубировал семь-восемь человек. Их общее состояние было очевидным и ухудшалось поминутно, так что сомнений в необходимости перевода их на ИВЛ у меня уже не было. (…) У всех пациентов, кто у нас был, вентиляция проводится в очень глубоком аналгоседировании [медикаментозный сон]. Приходится применять непривычно высокие дозы седативных препаратов. (…)
Невозможно пациентов вентилировать [на ИВЛ] в положении на спине. Всех больных без исключения приходится поворачивать на живот. Мы соблюдали такой алгоритм: 18 часов на животе, 6 часов на спине. При переворачивании приходится пациентов почти всегда релаксировать, так как механическое раздражение приводит к тому, что пациент начинает «бороться» с аппаратом ИВЛ — кашляет. Это контрпродуктивно. Опыт показал, что релаксирование упрощает ситуацию. (…)
Ситуация, когда пациенты долго лежат на животе, сложная. Через два-три дня такой тактики появляются пролежни на лице. Они заживают, но крайне неприятны для больного и для персонала, работающего в палатах интенсивной терапии. Поэтому, если есть возможность, старайтесь прокладывать лицо, суставы, все места соприкосновения тела с матрасом всем, чем только можно.
И я бы абсолютно рекомендовал заклеивать соски у пациентов, так как наступает быстрый некроз у всех без исключения, у кого это не было сделано. Мы используем вакуумные матрасы со сменяющимся давлением. Подкладывание валиков под бедра крайне полезно. Для лица — подушки из мягкого поролона с вырезами для глаз, носа, губ. Человек лицом вниз лежит, не нагружая шею, шейные позвонки.
«Легкие пациенты не занимают места в больницах»
Сергей Ким, кардиолог, профессор Международного медицинского центра Seoul National University Bundang Hospital, Южная Корея:
В Корее сегодня 10 700 подтвержденных случаев заболевания. Смертность — 2,2 процента (из 10 770 случаев — 240 летальных), 8 635 пациентов излечились. У нас лечение, как и во всем мире, состоит из трех основных этапов: симптоматическое лечение и кислород. Если возникает необходимость, то пациента подключают к аппарату искусственной вентиляции легких. Последний этап — ЭКМО [экстракорпоральная мембранная оксигенация].
Фото: @karolinskaunivsjukh
В больницах происходит разделение потоков. За пациентом с подтвержденным диагнозом сначала наблюдают какое-то время. Если установлено, что у него отсутствуют серьезные симптомы, он стабилен, все проходит достаточно легко, — пациент направляется в карантинный центр. Эти центры — не лечебные учреждения, они созданы совместными усилиями местных органов управления, медицинских учреждений и бизнесменами для мониторинга и наблюдения за больными. Так снижается нагрузка на лечебное учреждение. Легкие пациенты не занимают места, которые могут быть необходимы тяжелым и средней тяжести больным.
«Францию спасла всеобщая солидарность врачей»
Жильбер Массард, руководитель направления торакальной хирургии и трансплантации легких Страсбургского университета, главный торакальный хирург Франции:
Хочу пожелать России, чтобы сценарий пандемии был не таким, как в Италии, и не таким, как во Франции. У нас пару недель назад было тяжелое время, но с помощью самоизоляции все движется к норме. Снижается количество и тех, кто в больнице, и тех, кто в реанимации. В Восточной и Северной Франции, в пригородах Парижа был наплыв в больницах, однако с помощью солидарности регионов, когда мы перевозили людей в незагруженные госпиталя в других провинциях и отправляли даже за рубеж, ситуация стала спокойнее.
Реаниматологи во Франции — за употребление ЭКМО при остром дистресс-синдроме [острая дыхательная недостаточность]. Наше национальное общество реаниматологов-анестезиологов создало регистр пациентов, чтобы дать рекомендации, когда лучше его использовать. Там есть данные: 14 февраля ЭКМО применялось у 2300 пациентов, в то время как в реанимациях находились 6 710 пациентов. То есть у трети этот метод применялся. ЭКМО — хороший метод, который позволяет спасать около 50 процентов пациентов (тех, у кого он используется). Но надо быть готовым к этому — нужны врачи, перфузиологи, санитары, медсестры и прочие. Потому рекомендуется использовать этот метод в экспертных центрах.
У нас есть случаи, когда лечение с помощью тоцилизумаба [препарат-иммунодепрессор] помогло снизить воспалительную реакцию, и есть противовирусный препарат, на который мы смотрим с интересом, — ремдесивир. Но это наш опыт, это не рандомизированное исследование. Сейчас во Франции проводится большое количество клинических исследований, но они не так быстро продвигаются, как мы хотели бы, поэтому твердых рекомендаций по терапии дать пока невозможно.
Но хочу подчеркнуть, что Францию на этом этапе спасла всеобщая солидарность сотрудников больниц: врачей, среднего персонала, администраторов.
«Процесс отключения от аппарата длится до трех недель»
Алексей Фомин, анестезиолог, отделение интенсивной терапии крупной реабилитационной клиники в Германии:
В связи с ситуацией с коронавирусом многие немецкие клиники вынуждены были быстро перестраивать работу. Я — сотрудник большой клиники для реабилитации пациентов, в основном после неврологических заболеваний. Но у нас множество больных другого профиля, находящихся в фазе виннинга, то есть отключения от дыхательного аппарата.
В отделении 20 интенсивных коек, 20 дыхательных аппаратов. Когда было объявлено о перестройке больниц, у нас появилось восемь одноместных палат для пациентов инфицированных или с подозрением на ковид. В каждой палате — аппаратура, шланги, системы и прочее. Все заранее резервировано и подготовлено.
Фото: Sergio Perez / Reuters
Внутри больницы была организована ротация медсестер: каждая сестра должна была несколько дней проработать в отделении интенсивной терапии, чтобы понять некоторые принципы. И шла подготовка врачей к возможной работе в интенсивной терапии — особенно молодых ребят, способных к быстрому самообучению. Нужно было быть готовыми к возможной высокой заболеваемости среди медперсонала, нужна была замена.
Задача моего отделения — перевод больных после длительной ИВЛ на самостоятельное дыхание. Мы в работе также используем позиционную терапию: повороты больных при ИВЛ на живот, обязательно не менее получаса дважды в день — физиотерапию. При неосложненных течениях заболевания процесс отключения от аппарата длится до трех недель. В связи с этим ожидается, что коек будет не хватать. Но на данном этапе у нас пока все стабильно.
«В реанимациях были заняты все койки»
Ник Гульдемонд, профессор, Leiden University Medical Center, Нидерланды:
В Голландии положительных тестов на коронавирус — 36 535. Госпитализировано 10 289 человек. Умерших — 4 289. Почти все случаи инфекции локализованы в южной части страны. Из-за давления на систему здравоохранения в этих регионах пришлось продумывать, как распределять пациентов, которым требуется ИВЛ.
Основной пик госпитализаций в Голландии пришелся на конец марта: более 500 человек в день. А сейчас уровень госпитализаций кардинально снизился — до нескольких случаев в день. Нам потребовалось несколько недель, чтобы увидеть, какую роль сыграли все предпринятые меры — самоизоляция, карантин. Но сейчас мы четко отмечаем, что добились успеха в этом направлении.
Загруженность отделений интенсивной терапии показывает, какими ресурсами обладает местная система здравоохранения. В реанимациях — самые тяжелые больные, они требуют серьезного подхода. Пациенты с ковидом находятся длительное время в условиях интенсивной терапии. В среднем, по нашим данным, 23 дня. Из-за этого происходит аккумуляция, накопление пациентов в реанимационных отделениях. В конце марта в реанимациях были заняты все койки, а сейчас все возвращается к прежнему стабильному уровню.
Наши пациенты после больницы направляются на реабилитацию. Для разных групп больных, в зависимости от состояния, свои варианты. Есть стационары, и в условиях поликлиник, и дома обеспечиваются все аспекты реабилитации. В случае необходимости можно поставить домашний аппарат ИВЛ для пациентов.
«Мы начали быстро тренировать врачей самых разных специальностей»
Яра Эль Элейва Ле Корф, директор по международному и европейскому сотрудничеству университетского госпиталя Страсбургского университета, Франция:
Страсбург — один из регионов, в наибольшей мере пострадавших от инфекции. В конце февраля, когда мы увидели, что резко увеличивается количество больных, мы приняли решение сократить плановые операции и начали быстро тренировать врачей самых разных специальностей, чтобы они могли помогать в реанимации.
Фото: Benoit Tessier / Reuters
Мы организовали специальные кризисные телефонные платформы для пациентов на карантине. На пике эта платформа могла в день обрабатывать до тысячи входящих звонков. (…)
Также было организовано выявление заболевших среди медицинского персонала в Страсбурге. Если у врача наблюдались симптомы, то ему обязательно делали скриниг-тест. Благодаря этому мы смогли минимизировать заболеваемость среди персонала. Также мы уменьшили в университетских клиниках количество необязательных встреч, отменили в организациях пятиминутки, различные собрания, планерки, на которых собиралось много людей, — то есть ограничили контакты. Суммарно во всех клиниках университета Страсбурга — 12 200 медработников. Из них 5 700 заразились коронавирусом, но около двух тысяч выздоровели и вернулись к работе.
Основная мера, которую мы применяем, — перераспределение персонала, причем и врачебного, и сестринского — из отделений, которые менее загружены, на ковид.
Еще один пункт, который важен: маршрутизация пациентов. Из-за кризиса часто получается, что коек не хватает, они все переполнены. Поэтому мы наладили сообщение с другими регионами. И у нас была возможность перевести пациентов, когда это было возможно, в другие больницы на реабилитацию, на восстановление. За все время кризиса мы выполнили около 50 перевозок пациентов, из них примерно 30 были направлены в Германию. Из восточной части Франции именно в Германию проще направить на дальнейшее лечение.
Сейчас мы отмечаем уменьшение нагрузки на больницы, ситуация стабилизируется. Мероприятия по самоизоляции и карантину, которые внедрило правительство, дает результаты. Количество госпитализаций в наши клиники — 11 в день в общий профиль и 3-4 человека в интенсивную терапию. Но, хотя нагрузка снижается, все же поток пациентов большой.
Сейчас в отделениях общего профиля 300 больных с ковидом и около 100 суммарно — в реанимациях в клиниках нашего госпиталя. Основная проблема инфекции — пациенты с ковидом долго лежат в больнице. В реанимации — до 20 дней, затем длительно в стационаре. Поэтому разгрузить коечный фонд трудно. Основная цель — снизить количество новых заболевших. И большую роль сыграло то, что мы привлекли дополнительных специалистов из других регионов, которые приехали в Страсбург помогать.
С самого начала эпидемии мы создали специализированную платформу психологической помощи для медперсонала. Они могут обратиться туда за консультацией к психологу, психиатру и получить помощь.
«Если рак в активной фазе, то ковид течет еще тяжелее»
Ирина Поддубная, завкафедрой онкологии и паллиативной медицины РМАНПО, д.м.н., профессор, академик РАН:
Мы знаем, что для больных коронавирусом есть два безусловных фактора риска — это возраст и сопутствующая патология, то есть коморбидность. Пожилые пациенты с коморбидностью — самая сложная группа. Среди сопутствующих заболеваний особое значение имеют четыре позиции: сердечно-сосудистые патологии, легочные болезни, диабет и онкология.
Фото: страница Universiteit Leiden / Leiden University на Facebook
По данным экспертных анализов, доля возможных потерь от сопутствующих заболеваний — от 13-14 процентов при наличии сосудистой патологии и в районе 5-7 процентов — при онкологических заболеваниях.
Поскольку я онколог, мне важно обсуждать стратегию и тактику ведения пациентов с коронавирусом и раком. В России, к счастью, таких немного. Я ориентируюсь на Москву, так как в регионах — единичные случаи. Помощь онкобольным в условиях пандемии оказывается в онкологических стационарах. Те, у кого присоединилась коронавирусная инфекция, госпитализируются в инфекционные отделения. И там протокол их ведения рассматривается индивидуально.
У нас есть опыт итальянских коллег — в одной из научных работ они проанализировали 355 больных ковидом, из которых 28 — онкологические. Также есть опыт Китая в этом плане, но он значительно меньше. Если у пациентов, заразившихся ковидом, рак в неактивной фазе и не требует лечения, то все равно коронавирусная инфекция протекает у них тяжелее, необходимость использования ИВЛ возникает чаще, чем у больных коронавирусом из популяции здорового населения. Если рак в активной фазе, пациент принимает препараты, то на этом фоне ковид течет еще тяжелее, осложнений гораздо больше.
Есть мнение о возможном перерыве в лечении онкологии, то есть о так называемых терапевтических каникулах у онкобольных с ковидом. Если по жизненным показаниям перевес возможной потери больного от онкологического заболевания больше, чем от коронавируса, то необходим выбор щадящей терапии, чтобы она не затрагивала своим действием легочную ткань. Изменяется также подход к введению препарата. Отдается предпочтение пероральным (через рот) и подкожным формам введения. Ограничивается возможность переливания крови, если нет острой необходимости.
«Все лечение коронавируса — офф-лейбл, экспериментальное»
Карин Мирзаев, клинический фармаколог, доцент кафедры клинической фармакологии и терапии РМАНПО:
В условиях роста заболевших, перегруженности медперсонала возникает нехватка информации по фармакопее пациентов с ковидом. Особенно у сложных пациентов с сопутствующими патологиями, которые принимают еще и другие лекарства. У врачей возникают вопросы о совмещении препаратов, дозировке, формах введения. В стандартных клинических протоколах это плохо прописано, есть острая нехватка научно обоснованной информации. Если возьмем протоколы ведения больных от итальянских, китайских коллег, то предлагаемые дозировки препаратов в них могут отличаться. Например, у тоцилизумаба — несколько форм введения, и нужно понять обоснованность [замены] подкожной формы на внутривенную и наоборот.
Наш информационный центр по вопросам фармакотерапии у пациентов с COVID-19 «ФармаCOVID» — уникальный. Такой есть в Австралии, сейчас что-то подобное пытаются сделать во Флориде. Мы пытаемся дать врачам последнюю научно обоснованную информацию по узким вопросам, которые не прописаны в клинических рекомендациях. Сейчас все лечение коронавируса — офф-лейбл [экспериментальное лечение препаратами, изначально созданными для других целей], в связи с этим — большое количество нежелательных явлений.
Фото: Keystone Press Agency / Globallookpress.com
«До этого не удавалось раньше чем за пять лет произвести вакцину»
Илья Ясный, руководитель научного направления EG Capital Advisors и Inbio Ventures, руководитель экспертного отдела венчурного фонда, инвестирующего в разработку лекарств:
Я рад был услышать подтверждение от доктора из Германии, что один из институтов, придерживающийся критериев доказательной медицины, — институт имени Роберта Коха — не рекомендует терапию у пациентов с ковидом [бессимптомных и с легким течением заболевания], кроме поддерживающей. Потому что на нынешний момент никакие лекарственные препараты, включая гидроксихлорохин [может назначаться, по рекомендации Минздрава России, пациентам на домашнем лечении], не прошли проверку в рандомизированных и плацебо-контролируемых исследованиях.
С хлорохинами вообще скандальная история получилась, потому что сначала появились сообщения о том, что он обладает эффективностью по отношению к новому коронавирусу, затем появилась публикация в препринте [в черновике] марсельского доктора Дидье Рауля, который сообщил о высокой эффективности сочетания гидроксихлорохина и азитромицина при лечении пациентов с коронавирусом. На основании этого в Америке возникло какое-то политическое давление на врачей, на FDA [управление по санитарному надзору за качеством пищевых продуктов и медикаментов США] в отношении того, что нужно всем запасаться хлорохинами. И хлорохины в итоге исчезли из продажи, их просто смели. Было сообщение об одном смертельном случае при самостоятельном приеме препарата.
Дело в том, что хлорохины — это препараты для лечения малярии, они также используются при терапии некоторых аутоиммунных заболеваний. Механизм действия в отношении коронавируса неясен, и пока нет контролируемых исследований, которые бы подтверждали эту эффективность. Наоборот — появилось несколько исследований, которые показывают, что лекарство не дает прибавки эффективности и, возможно, небезопасно. Но структура всех этих исследований — с какими-то изъянами.
Препарат удлиняет интервал QT. Соответственно, у людей с сердечными проблемами, у тех, кто принимает другие препараты, влияющие на сердечный ритм, могут возникнуть тяжелые нежелательные явления, вплоть до смертельных. Поэтому пока препарат не пройдет нормальное рандомизированное исследование [по лечению коронавирусной инфекции], в США его не рекомендуют применять за рамками клинического исследования. Врачи на свой страх могут это делать, но с большой осторожностью, только в больницах и с мониторингом ЭКГ.
По последним данным, у множества носителей ковид-инфекции развивается бессимптомное поражение органов. Отмечается, что страдают легкие, но, по-моему, также могут затрагиваться сердце и почки. То есть если человек вдруг сам начнет применять хлорохины, а при этом у него уже есть коронавирусная инфекция, о которой он не знает, но которая начала поражать сердце, это может усугубить ситуацию.
Фото: МЧС РФ / Globallookpress.com
То же самое касается и всех остальных препаратов. Первое, что начали делать исследователи в поисках терапии, — смотреть уже существующие лекарства, можно ли их перепозиционировать. Такой поиск был произведен многими коллективами. В конце мая должно быть опубликовано плацебо-контролируемое исследование по ремдесивиру [препарат был разработан в 2017 году, изначально предназначался для лечения Эболы]. Но, судя по утекшим данным, этот препарат — не панацея. Да на это было бы странно надеяться. Исторически не было случая, когда удавалось что-то максимально перепозиционировать.
Сейчас ведутся десятки исследований по другим препаратам — может быть, что-то будет помогать тяжелым пациентам, разрабатываются моноклональные антитела. Более 80 вакцин сейчас в разработке, из них пять-шесть — уже в клинических исследованиях. Компания Johnson & Johnson в начале следующего года обещает предоставить вакцину для экстренного использования. Но многие эксперты скептически к этому относятся, потому как до этого не удавалось раньше чем за пять лет произвести вакцину. Может быть, в условиях пандемии, когда все навалятся и будут активно сотрудничать, этот срок удастся сократить до двух-трех лет, а может, и нет. И вообще, в биологии вируса остается много неизвестного, так что неясно, удастся создать вакцину или нет. Поэтому остается разработка новых терапевтических препаратов против вируса. Но это дело длительное.
Несмотря на пандемию, нельзя снижать стандарты тестирования препаратов и вакцин на эффективность и безопасность. Потому что исторически известны случаи, когда торопились с выводом лекарств на рынок — и происходили трагедии. Довольно легко навредить, если срезать какие-то углы, пропустить какие-то стадии тестирования, пропустить контроль качества при широкомасштабном производстве.
В обычных больницах, переоборудованных под инфекционные, работают обычные врачи. Им тоже пришлось измениться. О новом режиме работы «на фронте», тяжелых пациентах и ежедневном контакте с коронавирусом рассказывает наша коллега, эксперт портала MedAboutMe, врач-педиатр московской клиники, где лечат пациентов от COVID-19.
Нас никто не заставлял
Когда нам объявили о надвигающейся на страну тяжелой ситуации, сразу началось формирование медицинских команд по борьбе с COVID-19. Нас никто не заставлял – врачи шли в клиники сами.
Для меня это был абсолютно добровольный шаг, просто так надо, так – правильно. Более того, желающих работать на «передней линии фронта» было много, и это еще раз доказывает храбрость и ответственность всего медицинского общества.
Я – врач-педиатр и работаю с детьми. В обычной практике я сталкиваюсь с инфекциями непрерывно.
Но, конечно, сейчас я пришла работать не только и не столько с детьми – детей у нас в больнице пока нет.
Приняли меня в больницу не в качестве педиатра. Профиль моей профессиональной деятельности достаточно широкий, что позволяет мне работать в инфекционном отделении – в том числе на основании сертификата о дополнительном образовании.
Кроме того, прежде чем приступить к работе, всех докторов, сотрудников среднего и младшего медицинского персонала тщательно обучили, и у каждого сотрудника принимали экзамен.
Мы изучали все данные – как ведет себя вирус, как он переносится и как выделяется, где выживает. И особенно – что он делает с человеком, как бороться с симптомами, как поддерживать жизнь пациента, помогать организму справляться с болезнями.
Такое же обучение прошли большое количество резервных сотрудников.
В случае взрывного характера распространения инфекции множество врачей и медсестер готовы принять удар на себя.
Работать сейчас – значит не иметь дома и встреч с родными
Работать в инфекционной больнице сейчас – значит не иметь дома и не встречаться с родными. Все сотрудники, которые ведут борьбу с коронавирусной инфекцией, обеспечены временным жильем, чтобы не контактировать с членами семьи.
Это жертва, но это и защита – мы не выходим на улицы, не ездим домой, максимально защищаем окружающих от заражения. Так я меньше тревожусь за родных, хотя они за меня – сильнее. Им было бы легче видеть меня хоть раз в неделю, но мы только созваниваемся.
Мы постоянно контактируем с инфекционными больными, начиная от приемного отделения и далее уже в соответствующем отделении, в который определили пациента. И это – постоянный риск.
Чтобы его снизить, наша больница поделена на «грязные» и «чистые» зоны, и каждый сотрудник строго должен соблюдать алгоритм движения по этим зонам. Есть свод строгих правил, и нарушать их нельзя.
Все сотрудники, работающие в «грязной зоне», носят средства индивидуальной защиты (СИЗ). Нам сейчас всего хватает – в нашей больнице в запасе 12 500 тысяч СИЗ, и скоро обещали еще завезти.
Это важно – иначе инфекция начнет распространяться среди тех, кто лечит, а потом выплеснется на улицы.
Чай и туалет – в конце смены
Но просто носить маску и костюм недостаточно – правила намного жестче.
Нам нельзя просто так взять и перейти из одного отделения в другое, даже если хочется выпить чаю, банально сходить в туалет или наконец отдохнуть. Невозможно ни потереть глаза, ни убрать волосы под капюшон, ни сходить на перекур. Все эти привычные мелочи – для чистой зоны.
Что такое СИЗ для инфекционного отделения сейчас? Это не только маска-респиратор, перчатки и очки, это полный костюм с капюшоном и бахилы на обувь.
Под костюмом и бахилами – не своя одежда, а тоже выданная – медицинские тапочки и что-то вроде пижамы.
Ничего своего на теле не остается. Получается, что человек защищен почти полностью, личная только кожа на теле. И, конечно, никакой косметики – иначе эта же кожа просто не выдерживает работы в СИЗ. Она и так не очень выдерживает – там, где прилегает маска, все натирает, появляются болячки. Но пока так.
Перед тем, как приступить к смене в «грязной» зоне, каждый, и я тоже, проходит несколько ступеней проверки. Заходим по одному в отдельное помещение, надеваем все чистое и продезинфицированное.
Несколько человек проверяют целостность костюма – нет ли дыр, не разошелся ли шов, правильно ли все надето. И только потом выпускают из «шлюза» и допускают к работе.
Все, как в фильмах про вирусные лаборатории или даже про выход в космос, только намного дольше и каждый день, день за днем.
Как только человек заходит в грязную зону, снимать или как-то поправлять костюм, очки, маску нельзя, там высокий риск инфицирования сотрудника. И тогда он может представлять угрозу не только для себя, а и для другого персонала, который работает в больнице.
Весь персонал, работающий в больнице, подлежит также тестированию на предмет заражения коронавирусной инфекции.
Трехкратный отрицательный результат теста говорит о том, что человек здоров.
Телефоны и личные вещи с собой проносить в грязную зону ни в коем случае нельзя, ибо вирус на поверхности различных предметов сохраняется несколько дней.
Для общения между врачами и постами используются рации – они остаются в «грязной» зоне, другой связи у нас там нет.
Можно позвать коллегу голосом – но почти невозможно отличить одного сотрудника от другого. В этих костюмах мы все выглядим практически одинаково, безликие сотрудники в «скафандрах». Специальные бейджики не особенно помогают, они мелкие.
Так что узнавать получается, заглядывая в глаза – ну или если кто-то особенно выделяется по габаритам.
Чтобы как-то отличать, многие «подписывают» комбинезоны – имя на капюшоне, на спине, рисуночек рядом – коллеги могут нарисовать втихаря.
Мы тоже люди, и хочется знать, кто рядом с тобой, обращаться лично, и приятно, когда тебя «узнают». Становится немного легче, человечнее.
Это сложная работа, потому что дышать через фильтры тяжело, очки запотевают, натирает маска, отсутствует контакт кожи с воздухом. Хочется снять уже этот респиратор, подышать, глотнуть воды – но нельзя, ничего этого нельзя. И вот таким образом проводишь осмотр пациентов и всю соответствующую работу.
В конце смены, как правило это 6-8 часов, но у разных специалистов длительность смен разная, сотрудник идет в специально отведенную зону. И вот там согласно строгой инструкции снимает СИЗ.
Здесь очень важно не допустить ошибок: если нарушается процесс переодевания, есть риск принести вирус на себе в чистую зону, заболеть самому, заразить остальных. Нельзя ничего трогать, все снимаешь, дальше – душ и чистая одежда.
И вот только тогда, после всех процедур, можно идти в туалет, пить, есть – у нас организовано трехразовое питание – и начинать заполнять отчеты. Документооборот никто не отменял.
Человек разговаривает с тобой и вдруг синеет
«Скафандры» и маски защищают нас, но, конечно, пациенты напуганы – те, кто видят врачей и медсестер в этом облачении.
Есть те, кто быстро привыкает, но в целом видеть, как вокруг тебя стоят люди в полной защите, голоса изменены масками, глаза плохо видно – многие сначала пугаются, да и в целом некомфортно. И нервные срывы, конечно, бывают – одному страшно, несмотря на врачей, а родственников в больницу не пускают. Звонить можно, но многим из-за самочувствия не до звонков.
Люди, попадающие в реанимацию, на аппараты искусственной вентиляции легких (ИВЛ), могут быть как среди молодых, так и среди взрослого населения.
Все зависит от резервных сил организма, от сопутствующей патологии, от тяжести процесса.
У нас среди заболевших большое количество людей до 45 лет. Случаи заболевания среди детей также зарегистрированы, но их мало, а тяжелых форм совсем немного. В нашей больнице детей нет.
Коварство этой инфекции заключается в том, что от удовлетворительного состояния до наступления тяжелого порой проходит всего несколько часов. Очень много пациентов с хроническими заболевания бронхолегочного аппарата, с сердечно-сосудистыми патологиями, с сахарным диабетом и другими отягчающими факторами.
Тяжелая форма может развиваться стремительно – человек разговаривает с тобой, выглядит условно нормально и вдруг синеет и задыхается. Или рентген показывает, что низкая оксигенация (уровень кислорода в крови) у него не из-за отека легких, который мы можем купировать, а потому что легких уже почти нет, настолько велико поражение.
И лечить мы все это можем пока только симптоматично – появилась проблема, решаем. А вот бороться с самим вирусом еще нет способов.
Я придерживаюсь мнения наших вирусологов, что ближе к лету инфекция должна пойти на спад. К этому времени пик инфекции пройдет, и в жаркую погоду вирус не выживает.
Больных с каждым днем больше, и многие из них в тяжелом состоянии. Поэтому очень важно сейчас предотвращать случаи заражения и соблюдать меры самоизоляции. Если человек заболевает или появляется температура, надо вызвать врача на дом либо скорую помощь.
Каждый из медиков может оказаться на месте больного
В нашей больнице есть все соответствующее современное оборудование, большое количество аппаратов ИВЛ, кислородных масок, а также современная лучевая и лабораторная диагностика. Нехватки или дефицита чего- либо у нас нет, мы оснащены всем необходимым. Это все для пациентов – но завтра каждый из медиков может оказаться на месте больного.
Как показывает практика, в странах с очень большим количеством заболевших случаев заболевания и смерти медицинского персонала много.
Печальная ситуация сейчас в Италии. Потому что медперсонал работает на пределе, иной раз не хватает элементарных средств защиты. Сотрудники с подорванным иммунитетом и работающие в стрессовой ситуации легко заражаются, и организм не всегда выдерживает такой удар. Есть и самоубийства медперсонала после инфицирования – они работают на грани, и психика не справляется.
Еще важно, что Италии немало сотрудников, которым за 65 лет, много докторов, которые уже ушли на пенсию, но их вызвали обратно на работу.
И я хочу сказать, что, несмотря на существующую угрозу своему здоровью, они выходят и как настоящие герои ведут войну. Врачи и весь медицинский персонал, решившие принять участие в борьбе с опасной инфекцией, – настоящие герои, готовые идти на риск ради выполнения своего долга.
Хотя работать сложно, но сама атмосфера рабочая, все прилагают все усилия для сохранения здоровья пациентов.
С пациентами, а также с сотрудниками 24 часа работает команда психологов, за что им большое спасибо.
Естественно, всем тяжело в настоящее время, но наша задача выполнить свою работу на 100% и сохранить здоровье. То, с чем мы сталкиваемся сейчас – это вызов. Каждый день вызов твоему профессионализму, самоотверженности, эгоизму и человечности.
Слушать рассказы, как тяжело сидеть дома, после смены практически невозможно – тут реанимационные мероприятия и смерть, а там страдания по свежей булке и прогулкам в парке.
Теперь докторов начали ценить
Жалею ли я, что я пошла в медицину? Нет, совсем не жалею.
Это осознанное решение, и более того, я очень рада что могу внести в свой вклад в войне с COVID-19. Если бы мне предложили вернуться в прошлое, я бы однозначно выбрала медицину. Потому что здоровые люди, здоровая нация – это труд докторов, и наши доктора всегда считались самыми лучшими.
Теперь, когда мы оказались в такой ситуации, докторов начали ценить. Огромное спасибо всем, кто принимает участие в этой борьбе с COVID-19. Берегите себя и близких!
Скачать приложение Грипп и вакцинация


«Я видел, как умирают мои пациенты» — история врача, переболевшего коронавирусом
Анджело Вавассори, 53-летний реаниматолог из итальянского города Бергамо, рассказал о своем опыте борьбы с коронавирусом.
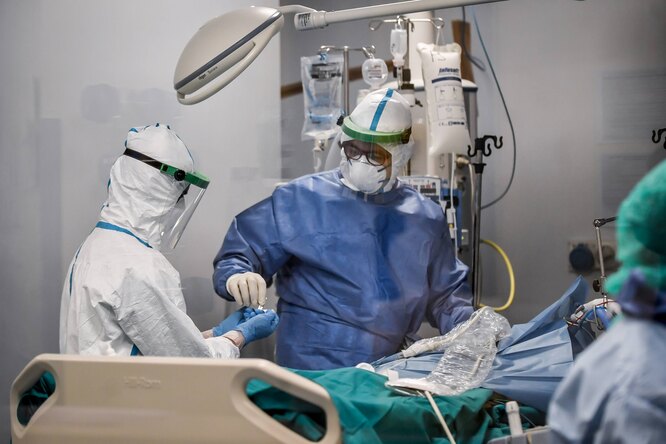
«Я видел, как умирали мои пациенты, и был готов к худшему. И когда я не смог больше дышать, я был уверен, что больше никогда не увижу свою жену и четверых детей».
Не занимайтесь самолечением! В наших статьях мы собираем последние научные данные и мнения авторитетных экспертов в области здоровья. Но помните: поставить диагноз и назначить лечение может только врач.
Анджело Вавассори, 53-летний реаниматолог из итальянского города Бергамо, заразился коронавирусом в начале марта. Он рассказал в интервью изданию «Республика» о том, что чувствовал во время болезни, как его лечили и на что было похоже выздоровление.
РЕКЛАМА – ПРОДОЛЖЕНИЕ НИЖЕ
«Я уже достаточно знал, чтобы понять – это коронавирус»
Первых пациентов, инфицированных коронавирусом, я принял 22 февраля. Меньше, чем через неделю, 28 февраля, все наше отделение было полностью зарезервировано только для тех, у кого обнаружили Covid-19, работы было много, мы трудились с утра до ночи. Уже утром в субботу 29 февраля я отметил у себя повышение температуры, но продолжил работать. Мое дежурство закончилось в полночь, двое суток спустя. Когда я проснулся утром в понедельник, я понял, что тоже болен: температура была 38,9. Парацетамол не справлялся, температура не спадала. К тому времени я видел уже достаточно заболевших, чтобы понять: это коронавирус.
РЕКЛАМА – ПРОДОЛЖЕНИЕ НИЖЕ
РЕКЛАМА – ПРОДОЛЖЕНИЕ НИЖЕ
(Читайте также: Тест: Знаете ли вы, что делать при коронавирусе?)
Первым делом я постарался понять, когда могло произойти заражение и сколько еще людей я мог инфицировать. Практически всю предыдущую неделю мы на работе строго соблюдали правила безопасности, значит, я не мог получить вирус от пациентов с диагностированным коронавирусом. Скорее всего, заражение произошло раньше, когда наше отделение еще работало, как срочная хирургия.
Я сообщил о болезни на работу и осел дома в карантине.
РЕКЛАМА – ПРОДОЛЖЕНИЕ НИЖЕ
(Читайте также: Как правильно самоизолироваться)
Двое суток мои родные общались со мной только по телефону, еду мне оставляли перед закрытой дверью, я постоянно носил маску и перчатки, регулярно дезинфицировал все, к чему прикасался. Но эти меры не помогли: моя жена и старший сын тоже заболели. К счастью, трое других детей пока здоровы.
«В больнице не нашлось для меня места»
Через два дня, 4 марта, мне сделали мазок на коронавирус (на завтра стало известно, что он положительный). Температура держалась на уровне 39 градусов, а к вечеру стало трудно дышать. Через полчаса я потерял обоняние и вкус, усилились диарея и головная боль.
Я позвонил в больницу, но там не было свободных мест. Я сказал, что едва ли смогу выдержать долго: хоть я еще и мог дышать самостоятельно, но кислорода в легкие поступало все меньше и меньше. К счастью, около 11 вечера в больнице освободилась койка и меня госпитализировали. Рентген подтвердил: началась пневмония. Так как дышать становилось все тяжелее, меня поместили в аппарат искусственной вентиляции легких: несмотря на то, что я, как реаниматолог, знаю, как происходит процесс вентиляции, испытать это на себе было не очень приятно. Оказалось, что поток кислорода очень горячий, а шум просто оглушительный. В какой-то момент кажется, что ты задыхаешься еще сильнее, чем раньше, но в какой-то момент резко становится легче.
РЕКЛАМА – ПРОДОЛЖЕНИЕ НИЖЕ
РЕКЛАМА – ПРОДОЛЖЕНИЕ НИЖЕ
«Теперь я знаю: болезнь стирает прошлое и настоящее»
Чем меня лечили? По протоколу мне давали антиретровирусный коктейль: это делается для того, чтобы выделялись антитела, способные блокировать вирус до того, как он «отключит» легкие. Я впал в кому на двое суток: теперь я знаю, что это состояние стирает прошлое и настоящее, границу между жизнью и смертью.
РЕКЛАМА – ПРОДОЛЖЕНИЕ НИЖЕ
Когда я пришел в себя, выяснилось, что все это время у моей постели дежурила пациентка, которую я спасал от коронавируса двумя неделями раньше. До полного выздоровления еще далеко: я все еще могу дышать только с кислородной маской. Но рядом со мной те люди, которым я успел помочь. Они здоровы, и я понимаю: мы должны сохранять надежду и ни в коем случае не поддаваться страху. Это серьезно, но все вместе мы справимся.
Но я хочу обратиться ко всем, кто здоров: пожалуйста, оставайтесь дома. Наши врачи и медсестры работают день и ночь, я сам надеюсь приступить к работе как можно скорее, но чтобы мы справились, нам нужна ваша помощь. Пожалуйста, помогите нам – соблюдайте карантин и оставайтесь дома.
Кстати: Тест на коронавирус: Что это, где можно сделать и хватит ли на всех желающих?
Ангелы в белых халатах: Как врачи борются с эпидемией коронавируса
На этой странице только пятеро героев — ангелов в белых халатах. И десятки тысяч на войне с эпидемией и в наших сердцах
Хотя находиться по несколько часов в нем порой невыносимо. Но врачи и к этому привыкают. Некоторых героев пришлось буквально караулить несколько часов, чтобы они смогли выкроить пять минут на короткую беседу и сделать фото.
Если вы до сих пор не верите в коронавирус — то это ровно до тех пор, пока вам или вашим близким не потребуется помощь. Медики реально измотаны, но они будут бороться за каждого своего пациента, даже если шансы спасти невелики. Берегите себя! И хоть иногда задумывайтесь о врачах, медсестрах, водителях «скорой помощи» и волонтерах, которые сейчас несут вахту.
На этой полосе только пятеро героев — ангелов в белых халатах. И десятки тысяч на войне с эпидемией и в наших сердцах. Мы продолжим писать о них. Эти люди заслужили благодарности.
Сахалинская область
Наталья Шевченко: Своих пациентов я знаю еще в воздухе
Наталья Шевченко. Фото: Ольга Бухарова/РГ
С Натальей Шевченко познакомилась, когда она работала главным врачом Курильской ЦРБ. В апреле, когда все следили за ежедневными сводками, насколько увеличилось число коронавирусных больных, Наталья Викторовна просто ответила: «Я знаю своих пациентов, когда они еще в воздухе». Всех, кто прибывает на остров Итуруп с материка и из Южно-Сахалинска.
На Итурупе, если верить справочникам, проживают около 6 тысяч человек. В отличие от коллег с материка на Итурупе у врачей не бывает выходных, они работают круглосуточно. Курильские доктора не могут никуда отлучиться с острова, если, конечно, не в отпуске. Врач должен постоянно информировать дежурного, где он будет находиться, когда закончилась его смена. В экстренном случае за ним отправляют карету «скорой помощи».
Этой районной больнице может позавидовать любая на материке. Везде чисто, большие и светлые коридоры, всем необходимым оборудован рентген-кабинет, есть аппараты УЗИ. Когда верстался номер, узнала, что неугомонная Наталья Викторовна недавно перебралась в Южно-Сахалинск. И снова она на передовой: «У меня в Южном организован госпиталь для лечения пациентов на самоизоляции и обсервации. Уже погрузилась в новую работу».
Архангельск
Геннадий Попов: Руки не опускаем
Геннадий Попов. Фото: Иван Малышин/РГ
Геннадий Попов год назад принял отделение анестезиологии-реанимации центра инфекционных болезней Архангельской областной клинической больницы. Именно это подразделение взяло на себя основную нагрузку по лечению пациентов с COVID-19 в Поморье. Заведующему с трудом удалось выкроить пять минут, чтобы сделать этот снимок и поговорить.
— Мы столкнулись с новой для нас патологией, имеющей свои особенности, — отмечает Геннадий Попов. Работа очень напряженная, поскольку в нашем отделении находятся самые тяжелые пациенты с коронавирусной инфекцией. Но руки не опускаем.
О себе говорит неохотно. В медицине анестезиолог-реаниматолог Попов почти 30 лет. Родом он из Няндомы — райцентра в Поморье, стал первым и единственным врачом в семье, о чем никогда не пожалел. Работал в областной детской больнице, лечил жителей Новодвинска.
Калмыкия
Чингис Унгарлинов: Я и сам был на грани жизни и смерти
Чингис Унгарлинов. Фото: Из личного архива
Врач-дерматовенеролог из Калмыкии Чингис Унгарлинов заразился коронавирусом во время работы в обсерваторе. Перенес тяжелую форму заболевания и неделю находился на грани жизни и смерти. Тем не менее после выздоровления он вновь отправился работать в обсерватор.
— В первое время, кроме проблем с ощущением вкуса и запаха, никаких других тревожных симптомов не было, — рассказывает Чингис Унгарлинов. — Ни кашля, ни насморка, ни высокой температуры. Однако рентген зафиксировал одностороннюю очаговую пневмонию. Потом начала быстро повышаться температура. Повторный рентген показал уже двухстороннюю пневмонию. А затем томография выявила 45 процентов поражения легочной ткани, что соответствует третьей по тяжести степени поражения. При четвертой практически не выживают. Температура была 39,9, причем постоянная, и ничем не сбивалась. Хорошо, что меня лечили опытные коллеги-врачи. К тому же большим плюсом оказалось интерактивное общение по интернету с московскими медиками. Специалисты в столице изучали результаты рентгена, КТ, анализов и оперативно давали свои рекомендации и корректировки лечения. Хотя корректировки были минимальными: наши калмыцкие медики все делали правильно.
Даже после того, как кризис миновал и тесты на коронавирус показали отрицательный результат, ему пришлось около месяца провести в больнице, чтобы долечить пневмонию. Потом некоторое время ушло на домашнюю реабилитацию.
На вопрос, почему тяжело переболев коронавирусом и буквально выкарабкавшись с того света, Чингис Викторович вновь отправляется в обсерватор, он лишь смущенно улыбается: «Я ведь все-таки врач». Он надеется, возможно, месяц-другой ему поможет продержаться приобретенный за время тяжелой болезни иммунитет к коронавирусной инфекции. Считается, что чем тяжелее протекает заболевание, тем сильнее вырабатывается иммунитет, но как будет на самом деле, непонятно. Чингис Унгарлинов прекрасно осознает, что повторное заражение вполне возможно. Но и не пойти в обсерватор не может.
Интересуюсь, чем сейчас можно облегчить работу медиков, которые лечат коронавирусных больных, Чингис Унгарлинов считает, что требуются новые современные средства защиты.
Он прекрасно осознает, что повторное заражение вполне возможно, но и не вернуться к работе, к больным коронавирусом людям, не может
— Мы ведь зачастую работаем в противочумных костюмах, разработанных еще в сороковых годах. А нужен более надежный уровень защиты, да и комфорта тоже. В наших костюмах очень жарко, особенно летом. Даже в очках работать сложно — они запотевают так, что ничего не видно. А еще неплохо было бы выделить хотя бы один из санаториев для восстановления медиков, перенесших коронавирус. Все-таки реабилитация после такой болезни — процесс длительный и непростой. Это я уже понял по себе.
Костромская область
Олег Чураков: Я не один. В бригаде три врача и восемь медсестер
Олег Чураков. Фото: ГТРК Кострома
В Костромской области специальные бригады для лечения COVID-пациентов сформировали из добровольцев, согласившихся работать на «передовой» в «красных» зонах инфекционных больниц. В состав бригады, заступившей на первое 14-дневное дежурство в инфекционное отделение костромской окружной больницы на Кинешемском шоссе, вошли три врача и восемь медсестер. Среди них главный терапевт Костромской области Олег Чураков и врач-реаниматолог Валерий Молчанов.
Врачи признались, что с работой справляются, но в тяжелых противочумных костюмах им очень сложно общаться с пациентами. Круглосуточно живя и работая в инфекционном стационаре, медики были вынуждены регулярно сдавать кровь на коронавирус. Все это время они были оторваны от своих близких, лишены привычного досуга и спортивных занятий.
Отвечая на вопрос журналистов: «Не страшно ли заходить в «грязную» зону?», врач с 26-летним стажем Олег Чураков ответил: «Это наша работа. Мы готовы ко всему. Если после обсервации нам скажут работать — мы будем продолжать работать. Мы ведь тоже страдаем. Как жить без бассейна, как жить без бега? Это сложно. Мы сейчас на работе. Тяжело! Помогайте! Оставайтесь дома. Нам нужно ваше здоровье, чтобы вы были здоровы! Только так мы сможем быстрее победить болезнь и вернуться в семьи».
Олег Чураков — потомственный врач. Его отец долгое время был главным врачом второй городской больницы. Принимал активное участие в становлении здравоохранения не только города, но и области.
— Мне хочется, чтобы дело отца не пропало даром. Сегодня во второй городской больнице врачом работает родной брат. И дети работают в здравоохранении в больницах в Москве и в Ярославле, они аспиранты, — поделился он историей своей семьи.
Завершив рабочую вахту в инфекционном стационаре, после короткого отдыха Чураков вновь вернулся в больницу, чтобы помогать заболевшим коронавирусной инфекцией. Он заявил, что будет это делать до того момента, пока не снизится заболеваемость.
— Я понимал, что будет трудно. И если я не пойду, то кто пойдет. Врачи-терапевты должны были увидеть, что там можно работать и необходимо работать. Я на себе должен был обязательно попробовать. Инфекция при грамотном действии врачей управляема. Мы можем не допустить тяжелых последствий, — рассказал Олег Чураков.
Воронежская область
Элада Набиян: Мы как маленькие солдатики на передовой
Элада Набиян. Фото: Из личного архива
В Новой Усмани живет почти 30 тысяч человек. Здесь в поликлинике при районной больнице почти десять лет проводила профосмотры терапевт Элада Набиян. Когда людей с подтвержденным COVID-19 стало прибавляться, профосмотры временно отменили и врач начала выезжать к больным на дом в составе специальной бригады.
— Наш район столкнулся с ковид-положительными пациентами первым в Воронежской области, еще в феврале, — рассказала Элада Титаловна. — Это были люди, прибывшие из Пекина, Нью-Йорка и других городов. И главврач нашей больницы Игорь Потанин, учитывая, что район густонаселенный — 70 тысяч человек, принял решение создать три мобильные амбулаторные бригады, которые выезжали бы именно к коронавирусным пациентам. Их возглавили врачи Вера Соросова, Светлана Ершова и я.
Мне самой заразиться не страшно, но болезнь очень серьезная, типичный ласковый убийца
У мобильного «спецназа» поликлиники есть два вида выездов. Первый — работа с хроническими больными, их квартиры считаются «чистой» зоной, так что медикам не приходится натягивать на себя две пары перчаток, респираторы и прочие средства усиленной защиты. А вот когда нужно посетить пациента с «короной», врачи и фельдшеры облачаются по полной программе.
— Мне самой заразиться не страшно, наверное, иммунитет выработался к болезни, — говорит Элада Титаловна. А как врач я понимаю, что болезнь очень серьезная. Типичный «ласковый убийца». Если при других заболеваниях объективные признаки совпадают с субъективными жалобами, то здесь человек может себя чувствовать хорошо, когда КТ показывает, что его пора госпитализировать. У нас фельдшер «скорой» это на себе прочувствовал: сначала была картина ОРЗ, через пять дней уже пневмония, и вот он провел на больничном больше месяца…
— Мы как маленькие солдатики на передовой, где идет война с коронавирусом, — отметила она. — И, как во время любой войны, нужно, чтобы люди друг другу помогали. Кто хочет и может оказать поддержку, информационную или финансовую, должен это делать. Кто не может — не беда. Лишь бы не навредить.