Склонение существительного «лечение»
Существительное «лече́ние» (неод.)
| Падеж | Единственное число | Множественное число |
|---|---|---|
| Именительный Кто? Что? |
лече́ние | лече́ния |
| Родительный Кого? Чего? |
лече́ния | лече́ний |
| Дательный Кому? Чему? |
лече́нию | лече́ниям |
| Винительный (неод.) Кого? Что? |
лече́ние | лече́ния |
| Творительный Кем? Чем? |
лече́нием | лече́ниями |
| Предложный О ком? О чём? |
лече́нии | лече́ниях |
Делаем Карту слов лучше вместе
Привет! Меня зовут Лампобот, я компьютерная программа, которая помогает делать
Карту слов. Я отлично
умею считать, но пока плохо понимаю, как устроен ваш мир. Помоги мне разобраться!
Спасибо! Я стал чуточку лучше понимать мир эмоций.
Вопрос: эксцентрично — это что-то нейтральное, положительное или отрицательное?
Ассоциации к слову «лечение»
Синонимы к слову «лечение»
Предложения со словом «лечение»
- Он решил бросить все усилия на разработку новых методов лечения заболеваний поджелудочной железы и кишечника.
- Как быть? После курса лечения методами мануальной терапии заставьте себя держать спину прямо. Для этого есть очень простое народное средство самоконтроля.
- Современные люди давно перестали относиться к традиционному медикаментозному способу лечения заболеваний суставов как к единственно верному и надёжному.
- (все предложения)
Цитаты из русской классики со словом «лечение»
- После тщательного исследования больной и продолжительных дебатов врачи согласились со своим знаменитым коллегой, что к этому загадочному, еще не наблюдавшемуся в их практике виду столбняка, не поддающемуся никаким испытанным методам лечения, необходимо попробовать применить не менее загадочный новый способ — способ лечения гипнотизмом.
- «Светило медицинского мира» писал, что смертельный исход болезни произошел по всем правилам врачебной науки и при совершенно рациональном методе лечения.
- — Курс лечения мне необходим, — заметил Николай Артемьевич, — у меня печень не в порядке.
- (все
цитаты из русской классики)
Сочетаемость слова «лечение»
- медикаментозное лечение
хирургическое лечение
консервативное лечение - лечение больных
лечение болезней
лечение рака - курс лечения
методы лечения
процесс лечения - лечение помогло
лечение следует
лечение закончилось - пройти курс лечения
назначить лечение
начать лечение - (полная таблица сочетаемости)
Каким бывает «лечение»
Отправить комментарий
Дополнительно
Диагностические ошибки – самый частый вид врачебных ошибок. В большинстве случаев их возникновение зависит не от дефицита знаний, а от неумения ими пользоваться. Беспорядочный диагностический поиск даже с использованием самых современных специальных методов малопродуктивен. В практике хирурга очень важна правильная методика обследования больного. Весь диагностический процесс условно можно разделить на несколько этапов:
- оценка симптомов;
- постановка предварительного диагноза;
- дифференциальная диагностика;
- постановка клинического диагноза.
Этап I. Оценка симптомов
Выявляемые при обследовании пациента симптомы имеют различную диагностическую ценность. Поэтому, оценивая результаты опроса и данные физикального обследования, врач, прежде всего, должен выбрать из множества признаков болезни наиболее объективные и специфичные. Такие жалобы как ухудшение самочувствия, недомогание, снижение трудоспособности встречаются при большинстве заболеваний, встречаются даже при простом переутомлении и не помогают в постановке диагноза. Напротив, потеря веса, рвота цвета «кофейной гущи», схваткообразная боль в животе, усиленная перистальтика, «шум плеска», симптомы раздражения брюшины, «перемежающая хромота» – более специфичные симптомы, они свойственны ограниченному числу болезней, что облегчает диагностику.
Выделение одного главного симптома может подтолкнуть врача к принятию скоропалительных решений. Чтобы избежать этой ловушки, врач должен рассмотреть, как можно больше симптомов перед тем, как начать составлять их патогенетические комбинации. Большинство врачей – сознательно или нет – пытаются свести имеющиеся данные под один из клинических синдромов. Синдром – это группа симптомов, объединенных анатомически, физиологически или биохимически. Он охватывает признаки поражения органа или системы органов. Клинический синдром не указывает на точную причину заболевания, но позволяет значительно сузить круг предполагаемой патологии. Например, слабость, головокружение, бледность кожных покровов, тахикардия и снижение АД характерны для синдрома острой кровопотери и обусловлены общим патофизиологическим механизмом – снижением ОЦК и кислородной емкости крови.
Представив себе механизм развития болезни, можно перейти к следующему этапу поиска – по органам, с которыми связаны симптомы и синдромы. Диагностический поиск также облегчается определением локализации патологического процесса по местным специфическим симптомам. Это позволяет определить пораженный орган или систему, что значительно ограничивает число рассматриваемых вариантов заболеваний. Например, рвота «цвета кофейной гущи» или черный кал прямо указывают на кровотечение из верхних отделов ЖКТ.
При невозможности выделения клинического синдрома следует сгруппировать признаки в определенный симптомокомплекс, характерный для поражения определенного органа или системы. Для определения синдрома или выделения диагностического симптомокомплекса не нужно анализировать все имеющиеся у пациента симптомы, а бывает достаточно минимального их числа, необходимого для обоснования диагностической гипотезы.
Иногда характерных проявлений заболевания обнаружить вообще не удается. Тогда, в силу обстоятельств, для постановки предварительного диагноза и проведения дифференциальной диагностики приходится брать за основу неспецифические симптомы. В таких случаях полезно взвесить, какие из них могут служить основой для постановки предварительного диагноза и дифференциальной диагностики. Если главная жалоба – слабость, полезно сфокусировать внимание на сопутствующей бледности кожного покрова и потемнении кала. Если главная жалоба – тошнота, то для суждения о характере болезни следует взять сопутствующее вздутие живота и задержку стула. При этом уместно напомнить известный постулат: «выявленные симптомы нужно не складывать, а взвешивать».
Последовательность процесса диагностики в классическом варианте можно рассмотреть на следующем клиническом примере.
К Вам обратилась пациентка, 52 лет, по поводу приступов боли «в правом боку», беспокоящих ее в течение последних двух месяцев. Обычно приступ возникает после погрешностей в диете, особенно после приема жирной пищи, и сопровождается тошнотой и вздутием живота. Вне обострения сохраняется тяжесть в правом подреберье и чувство горечи во рту. В последнее время ухудшилось самочувствие и снизилась работоспособность. Результаты физикального исследования в пределах нормы.
У данной пациентки основная жалоба – боль в эпигастральной области и правом подреберье. Она обратилась за помощью потому, что боли повторяются и стали более интенсивными. Таким образом, выделение приступов боли в качестве ведущего симптома позволяет врачу сконцентрироваться на важном проявлении болезни, более всего тревожащем больную и заставившем ее обратиться за медицинской помощью.
У данной больной имеется вполне определенная клиническая картина. В подобных случаях врачи действуют на редкость похоже (ход рассуждений врача и его дальнейшие диагностические усилия будут представлены ниже).
Этап II. Постановка предварительного диагноза
Предварительное суждение о характере заболевания – следующий этап диагностического процесса. Подозрение на ту или иную болезнь возникает естественным образом при сопоставлении ее хрестоматийных описаний с имеющимися симптомами. В процессе такого сравнительного анализа у врача возникают догадки, зависящие от степени соответствия симптомов тому описанию болезни, которое он помнит. Часто подобное сопоставление позволяет быстро сформулировать предварительный диагноз.
Обычно врачи, руководствуясь скорее интуицией, чем логикой, мгновенно сопоставляют выявленные жалобы и симптомы с клиническими проявлениями определенных заболеваний, запечатленными в их памяти, и предполагают наличие той или иной болезни. Уже в ходе сбора данных, переключая внимание с одного симптома на другой или выделяя клинический синдром, врач не просто собирает информацию – он уже формулирует свои первые предположения об имеющейся патологии. Процесс постановки предварительного диагноза дает возможность превратить вопрос «что могло вызвать эти жалобы?» в другой вопрос, на который ответить легче: «нет ли здесь болезни N?». Такая стратегия значительно рациональнее, чем попытки поставить диагноз путем обобщения всех мыслимых сведений.
В случае с нашей пациенткой локализация боли и связь ее с приемом жирной пищи заставят большинство врачей сразу заподозрить желчнокаменную болезнь (ЖКБ). При этом заболевании боль обычно локализована в правом подреберье и возникает после приема жирной пищи. Таким образом, симптоматика у нашей больной вполне соответствует хрестоматийной картине ЖКБ. Теперь перед врачом встает другой вопрос: действительно ли у больной это заболевание?
Диагноз, установленный на основании анамнеза и физикального исследования, редко бывает бесспорным. Поэтому лучше говорить о вероятности того или иного предварительного диагноза. Как правило, врачи при этом используют выражения типа «скорее всего» или «может быть». Диагностическая гипотеза, как бы полно она ни объясняла развитие жалоб больного, остается предположительным построением, пока не выявлены диагностические, обычно лабораторно-инструментальные признаки болезни.
Этап III. Дифференциальная диагностика
В ходе дифференциальной диагностики перед нами встает иная, чем при постановке предварительного диагноза, задача. Формулируя предварительный диагноз, мы стремились определить одну возможную болезнь. Проводя дифференциальную диагностику, напротив, необходимо рассмотреть все сколько-нибудь вероятные в данной ситуации болезни и выбрать из них наиболее схожие для активной проверки. Сформулировав предварительный диагноз, врач нередко сознает, что перед ним – целый набор альтернативных версий. При использовании компьютерных систем диагностики можно поразиться огромному количеству вариантов, которые возникают на экране дисплея. Число диагностических версий возрастает еще более, если просмотреть список болезней, ответственных за тот или иной симптом. Нужна недюжинная рассудительность, чтобы из обширного списка возможных болезней выбрать те состояния, которые могут относиться к конкретному случаю.
Столкнувшись с длинным списком возможных диагнозов, мы должны, прежде всего, ограничить их число наиболее вероятными. Врачи, как и большинство других людей, обычно способны активно рассматривать не более пяти версий одновременно. Если клиническая картина соответствует определенному синдрому, дифференциальная диагностика значительно упрощается, поскольку остается рассмотреть лишь несколько заболеваний, включающих данный синдром. В тех случаях, когда определить синдром или пораженный орган не удается, диагностика усложняется из-за большого числа возможных заболеваний. Ограничение числа наиболее вероятных версий помогает врачу решить, какие дополнительные тесты выбрать для подтверждения или исключения подозреваемой патологии. Такой алгоритм действий хирурга позволяет с наименьшей потерей времени и наибольшей безопасностью для пациента поставить точный диагноз и приступить к лечению больного.
Альтернативные версии проверяют одну за другой, сравнивая каждую с предварительным диагнозом и, отбрасывая менее вероятную из каждой пары болезней, пока не будет выбрана та, которая в наибольшей степени соответствует собранным данным. Из конкурирующих гипотез наиболее вероятной считается та, которая наиболее полно позволяет объяснить наличие комплекса проявлений заболевания. С другой стороны, у врача могут возникнуть две гипотезы, симптоматология каждой из которых может объяснить присутствие всего набора выявленных симптомов у больного, но при этом в отношении одной из них врачу известен достаточно обширный перечень почти обязательных специфических симптомов, не обнаруженных у данного пациента. В такой ситуации целесообразно считать менее вероятной именно эту диагностическую гипотезу.
Исследуя альтернативные версии одну за другой, врач опирается на так называемый прием проверки гипотез. Этот эвристический прием основан на том, что результаты проверки служат для подтверждения диагноза, если они положительные, или для его исключения, если они отрицательные. В идеальном случае положительные результаты позволяют окончательно установить болезнь, а отрицательные – безоговорочно исключить ее.
Выбор заболеваний, подлежащих дифференциальной диагностике, должен учитывать следующие основные моменты:
- схожесть клинических проявлений;
- эпидемиологию болезни;
- «остроту» заболевания;
- опасность болезни для жизни больного;
- тяжесть общего состояния пациента и его возраст.
Включая ту или иную болезнь в список, требующих проведения дифференциальной диагностики, важно учитывать частоту ее наблюдения среди данной популяции людей. В первую очередь следует принимать во внимание наиболее распространенные заболевания. Старое медицинское правило гласит: «Частые болезни бывают часто, редкие — редко». Это верно даже в тех случаях, когда широко распространенные болезни проявляются не совсем обычными симптомами. Методическая ошибка, известная как игнорирование фонового уровня, заключается в том, что врачи склонны полагаться в первую очередь на совпадение симптомов с известной им клинической картиной, не учитывая эпидемиологические данные. ЖКБ и острый аппендицит, например, распространены так широко, что подозрение на них должно возникнуть даже при атипичной боли в животе. Об инфаркте миокарда не следует забывать в любом случае возникновения боли «от носа до пупка».
Исходную вероятность болезни, легче всего учесть, если сразу же задать себе вопрос, подходящий ли у больного образ жизни или тип личности? Недостаточно знать, что острый панкреатит относится к распространенным болезням; важно учитывать, что он особенно часто бывает у лиц злоупотребляющих спиртными напитками. Имея дело с такими пациентами, надо всегда проявлять настороженность в отношении этого заболевания, даже если симптомы не вполне им соответствуют. Определенную помощь в установлении круга заболеваний, требующих проведения дифференциальной диагностики, может оказать возраст пациента. У пожилых больных гораздо выше вероятность сосудистых и онкологических заболеваний, в то время как острый аппендицит чаще встречается у молодых и лиц среднего возраста.
Исключение маловероятных, но серьезных болезней из первоначального рассмотрения, скорее всего, необходимо, но одновременно и опасно. Врачу не следует о них забывать. К этим версиям приходится возвращаться, когда при рассмотрении распространенных заболеваний уверенности в диагнозе нет. В подобной ситуации нужно задуматься о возможности редкой болезни.
Решая, в отношении, каких болезней проводить дифференциальную диагностику, врач должен учитывать также «остроту» болезни и тяжесть состояния больного. Кроме того, обдумывая план обследования больного, надо задавать себе вопрос, какая из подозреваемых болезней представляет наибольшую угрозу жизни пациента.
В нашем клиническом примере весьма вероятна ЖКБ. Широкая распространенность этой болезни плюс классическая клиническая картина говорят в пользу этой версии. Между тем, несмотря на очевидную обоснованность подозрений на ЖКБ, нельзя сразу отвергнуть существование иных возможных заболеваний. В первую очередь следует исключить гастрит, язвенную болезнь и хронический панкреатит. Другая возможность — рак желудка или поджелудочной железы. К еще, менее вероятным версиям относится рак ободочной кишки. И совсем мала вероятность хронического аппендицита. Поэтому у данной пациентки рак ободочной кишки и хронический аппендицит можно, по крайней мере, временно, исключить из списка активно прорабатываемых версий. Такой вывод основан на том, что, с одной стороны, их проявления не имеют явной связи с погрешностями в диете; с другой — эти заболевания обычно проявляются другими симптомами.
Обычно после постановки предварительного диагноза и составления перечня диагностических версий, требующих проверки, врач назначает дополнительное обследование. При этом часто возникает искушение прибегнуть к расширенному использованию инструментальных методов. Между тем, назначая тот или иной диагностический тест, врач должен отдавать себе отчет: «почему выбран именно этот тест и зачем он нужен?». Лабораторное или инструментальное исследование бывает необходимо, прежде всего, для подтверждения или исключения конкретной болезни.
Если для диагностики конкретного заболевания могут быть использованы несколько различных методов, следует выбрать наиболее информативный, доступный и безопасный из возможных. При использовании нескольких диагностических тестов, естественно, полагать, что точность диагноза выше. В таком случае мы полагаемся на сумму доказательств. Это имеет смысл лишь только в том случае, если назначаемые тесты дают независимые доказательства. Чтобы этого добиться, нужно исследовать различные по своей природе феномены. Например, и гастроскопия, и рентгенологическое исследование верхних отделов ЖКТ тракта, направлены на поиск изменений в желудке. Суммарный результат обоих тестов не намного значимее, чем результат одного из них. Аналогичным образом, использование УЗИ и РКТ органов брюшной полости для выявления опухоли поджелудочной железы мало, что добавит к данным одной лишь РКТ. С другой стороны, гастроскопия, отражающая состояние желудка, и УЗИ, позволяющее судить о наличии изменений в других органах брюшной полости, дают независимую информацию, суммируя которую мы повышаем обоснованность диагностических выводов. При таком подходе врач проводит или назначает диагностические тесты не для того, чтобы охватить все возможные болезни, а лишь для того, чтобы дифференцировать одну болезнь от другой.
Этап IV. Постановка клинического диагноза
После постановки предварительного диагноза и проверки альтернативных версий врач выбирает одну болезнь. Если результаты инструментальных исследований подтверждают выбранный вариант заболевания, это свидетельствует о его правильности с высокой степенью вероятности. Если при этом результаты тестов, назначаемых для исключения альтернативных диагнозов, их действительно отвергают, то на этот результат можно положиться полностью.
Последовательность приемов при традиционном подходе к диагностике может быть представлена в виде следующей схемы:
Проявления заболевания → Основные симптомы → Клинический синдром → Пораженный орган → Причина синдрома → Дифференциальный анализ отдельных заболеваний → Клинический диагноз.
По мере накопления знаний и опыта врач приобретает способность быстро преодолевать все указанные этапы диагностического процесса. Он не собирает сначала всех данных, чтобы затем остановиться и обдумать их. Напротив, он активно добывает информацию и одновременно обрабатывает ее. После короткого вступительного периода, за который больной успевает изложить свои жалобы, опытный врач формулирует предварительный диагноз, продолжает собирать анамнез и методично исследовать больного, исходя из сложившегося у него впечатления.
Перед постановкой клинического диагноза он может заново пройти все этапы, собирая дополнительные данные, проверяя достоверность полученных сведений, прикидывая, как все это согласуется между собой. Диагностический процесс в сознании (и подсознании) врача идет безостановочно, между тем попытка вычленить главное на каждом этапе может оказаться полезной не только студентам, но и опытным клиницистам. Понимание закономерностей диагностического процесса позволяет врачу всегда действовать по системе, логически переходя от одного этапа к другому.
Для проверки предварительного диагноза ЖКБ в нашем клиническом наблюдении целесообразно провести УЗИ, которое при наличии конкрементов в желчном пузыре практически всегда их выявляет. Для исключения у нашей пациентки гастрита, язвенной болезни или рака желудка лучше всего использовать гастроскопию, которая высоко специфична для этих заболеваний. Применение указанных дополнительных исследований, подтверждающих ЖКБ и исключающих другие болезни, позволяет быстро и уверенно поставить окончательный клинический диагноз — ЖКБ. В том случае, если бы отсутствовали признаки поражения желчного пузыря, желудка, двенадцатиперстной кишки и поджелудочной железы, возникла бы необходимость обследования толстого кишечника путем колоноскопии или ирригоскопии.
Предложенный подход к постановке клинического диагноза, по сути, представляет собой набор эвристических правил, заведомо упрощающий действительность, но который предоставляет логическую схему диагностического процесса. Конечно, он не свободен от недостатков, и для достижения успеха в сложных клинических ситуациях необходим еще целый ряд приемов.
Оформление медицинской документации
Многие врачи стремятся описывать в медицинской документации заболевание так, как его излагает больной, полагая, что именно такой стиль в наибольшей степени соответствует действительности, а значит, и наиболее адекватно отражает характер болезни. Однако, описание больным заболевания – всего лишь его субъективная точка зрения и потому, как правило, очень редко оказывается сопоставимой с современными медицинскими воззрениями. Верное, соответствующее научным взглядам представление о заболевании может быть сформировано лишь врачом на основании сопоставления сведений, полученных в беседе с больным и при обследовании, с одной стороны, а с другой – медицинских знаний о проявлении болезней. Именно врачебная точка зрения на заболевание должна быть представлена в медицинских документах.
Прежде чем приступить к написанию «Истории болезни», необходимо определить основную болезнь, ее осложнения и сопутствующие болезни, поскольку вербальная апостериорная модель строится врачом как бы с конца, с формулирования диагностической концепции, и только постоянно имея ее в виду, можно грамотно, высокопрофессионально оформить медицинскую документацию. Отсутствие объединяющей конечной цели изложения «истории болезни», т. е. обоснования сформулированного окончательного или предполагаемого диагноза, приводит к сумбурному, несистематизированному описанию фактов, полученных в результате опроса больного. Отсюда также очевидно, что хорошо продуманную историю болезни невозможно написать непосредственно со слов больного «у постели». Такое описание будет отражать, главным образом, ход беседы врача с больным, а не врачебное представление о сути патологического процесса.
Написание истории болезни по правилу «как слышится, так и пишется», лишает врача возможности регулярно оценивать симптомы по степени специфичности, формировать диагностическую гипотезу. Однако, это отнюдь не означает, что врач во время беседы с пациентом не должен вести каких-либо записей, — наоборот, протокол опроса значительно облегчает написание истории болезни, освобождая врача от необходимости запоминания частной информации — дат, перечня лекарственных средств и т. п. Медицинская документация должна быть представлена так, чтобы каждый ее раздел аргументировано обосновывал собственную диагностическую и лечебную концепцию лечащего врача и любой другой врач или эксперт, ознакомившись с ней, мог понять, на каком основании был сформулирован диагноз и выбран метод лечения.
* * * * *
Врач может придти к одному и тому же диагнозу различными путями, однако эффективнее и быстрее работает тот, кто тщательно выбирает отправные точки в диагностике. Путь к точному клиническому диагнозу должен быть максимально коротким, с преимущественным использованием неинвазивных и малозатратных методов диагностики. При этом вовсе не обязательно использовать все доступные методы исследования. Объем методов исследования должен быть минимально достаточным для постановки точного диагноза и выяснения особенностей течения всех сопутствующих заболеваний, способных повлиять на выбор метода и тактику лечения. Это требует четких, логичных и последовательных действий с целенаправленным использованием, имеющихся в распоряжении инструментальных и лабораторных методов диагностики.
В сложных клинических случаях диагностический процесс базируется не только на общих логических принципах, использующих современные технологические достижения, но и на интуитивных элементах хирургического мышления и часто остается исключительно сферой интеллекта и рук хирурга. Хорошее знание клинической медицины и большой практической опыт позволяют врачу успешно использовать в этих ситуациях «шестое чувство».
Обязательные вопросы пациентам, которые врач должен
задать при сборе анамнеза. Таблица 2. 1.
Страдает ли пациент:
¨ ишемической болезнью сердца и переносил ли инфаркт миокарда
¨ нарушением мозгового кровообращения и переносил ли острое
нарушение мозгового кровообращения
¨ гипертонической болезнью
¨ бронхиальной астмой
¨ сахарным диабетом
¨ заболеваниями печени и почек
¨ инфекционными заболеваниями (ВИЧ, гепатит, сифилис,
туберкулез)
¨ аллергическими реакциями на лекарственные препараты
Характеристики диагностических методов Таблица 2. 2.
|
Показатель |
Характеристика |
Вопрос, на который отвечает данный показатель |
Формула для вычисления |
|
Чувствительность |
Вероятность положительно-го результата при наличии заболевания. |
Насколько хорош тест для выявления людей, имеющих данное заболевание? |
А ____ А + С |
|
Специфичность |
Вероятность отрицательного результата в отсутствие заболевания |
Насколько хорош тест для исключения людей, не имеющих данного заболевания? |
Д _____ В + Д |
|
Прогностическая ценность положительного результата |
Вероятность того, что при положительной пробе заболевание действительно есть. |
Какова вероятность наличия данного заболевания? |
А ______ А + В |
|
Прогностическая ценность отрицательного результата |
Вероятность того, что при отрицательной пробе заболевания действительно нет. |
Какова вероятность отсутствия данного заболевания? |
Д _______ С + Д |
|
Диагностическая точность |
Вероятность правильного диагноза |
Какова диагностическая точность метода? |
А + Д ___________ А + В + С + Д |
где: А – истинно-положительные результаты метода,
В – ложно-положительные результаты метода,
С – ложно-отрицательные результаты метода,
Д – истинно-отрицательные результаты метода.
9 июня 2016 г.
Источник: Н.А.Кузнецов и соавт.
Основы клинической хирургии. Практическое руководство. Издание 2-е, переработанное и дополненное. — М.:ГЭОТАР-Медиа, 2009.
Гипертонической болезнью чаще страдают пожилые люди. Но артериальное давление может повышаться и в среднем возрасте, у молодых, даже у подростков. Часто врачи слышат жалобы на головокружение, шум в ушах, помутнение в глазах, пульсацию в висках по утрам. Многие списывают эти симптомы на недостаточную продолжительность сна, хроническую усталость, стрессы. Но нужно измерить давление. Повышенное давление после сна – первый признак развивающейся гипертонической болезни. Его может провоцировать неправильный образ жизни, нездоровое питание, вредные привычки. Иногда достаточно отказаться от кофе по вечерам, соленой пищи или сигарет, и самочувствие улучшается, показатели на тонометре возвращаются к норме.
Пациенты, страдающие гипертонической болезнью, и регулярно измеряющие давление, замечают, что самые высокие показатели наблюдаются утром, сразу после сна, и около 5 часов вечера. Их повышение может быть не связано с нарушениями рекомендаций врача, режима отдыха и питания. Чтобы избежать осложнений, нужно знать причины ухудшения состояния, возможные факторы риска и способы профилактики развития и обострения гипертонической болезни.
Причины высокого давления
Давление может подниматься по утрам, после сна, из-за нескольких причин:
- суточный ритм;
- плотный ужин;
- избыток в рационе соли;
- курение, употребление спиртных напитков;
- сон в неудобной позе;
- стресс;
- состояние сосудов;
- гормональная перестройка организма;
- изменения погоды;
- тромбофлебит;
- нарушения работы эндокринной системы;
- заболевания почек;
- недостаток физической активности.
Суточный ритм
Ночью организм отдыхает. Происходящие в нем процессы, обмен веществ, кровоток, замедляются. После пробуждения они активизируются, скорость кровотока увеличивается. Если сосуды эластичные, сердце здоровое, они справляются с увеличившейся нагрузкой. Человек не ощущает происходящих изменений. Они не отражаются на его самочувствии. Но, если ему измерить давление после пробуждения, показания тонометра будут нормальными, но немного выше, чем днем. Через 15-20 минут они немного уменьшатся.
Плотный ужин
Если плотно поужинать перед сном, есть жирные, острые, соленые блюда, организм продолжает трудиться ночью. Отсутствие полноценного отдыха приводит к перегрузке всех органов. С большей нагрузкой работает сердце, сосуды.
Избыток в рационе соли
Избыток соли, получаемой с продуктами, способствует задержке в организме жидкости. Тело отекает, нагрузка на сосуды растет, растут и показания на тонометре.
Курение, употребление спиртных напитков
При употреблении спиртных напитков сосуды расширяются. Когда концентрация алкоголя в крови снижается, происходит спазм, они резко сужаются. Спазмы сосудов происходят и при попадании в кровь никотина. Ток крови затруднен. Сердце работает с повышенной нагрузкой. Увеличивается и давление на стенки сосудов.
Сон в неудобной позе
Как и вечернее переедание, сон в неудобной позе, не дает организму полноценного отдыха. Если вы утром плохо себя чувствуете, часто болит голова, слышится шум в ушах, проверьте, удобна ли ваша постель. Лучше спать на ортопедическом матрасе, невысокой плоской подушке. Поддерживайте в спальне комфортную температуру, увлажняйте воздух.
Стресс
Когда человек испытывает стресс, увеличивается выработка адреналина, из-за чего повышается тонус сосудов, ускоряется сердцебиение. Если их эластичность ниже нормы, самочувствие ухудшается. Опасен и сильный стресс, и частые волнения. Сердечно-сосудистая система постоянно работает с повышенной нагрузкой, и быстрей изнашивается.
Состояние сосудов
Если эластичность сосудов снижается, что часто происходит в пожилом возрасте, при любых изменениях условий работы, повышении нагрузки, человек ощущает ухудшение самочувствия.
Гормональная перестройка организма
Адреналин и другие гормоны, вырабатываемые организмом, влияют на работу сердечно-сосудистой системы. Нагрузка на сосуды возрастает при половом созревании, беременности, климаксе.
Изменения погоды
Перед дождем, снегопадом низкое атмосферное давление, которое вызывает у метеозависимых людей вялость, сонливость, головные боли. В жару увеличивается нагрузка на сердце, что отражается на показателях тонометра.
Тромбофлебит
При тромбофлебите воспаляются внутренние оболочки стенок вен, на них откладываются тромботические массы. Просвет сосудов и их способность пропускать нужный объем крови снижается. Кровь поступает под большим давлением, что приводит к повышенной нагрузке на сердце. Без лечения заболевание прогрессирует, самочувствие ухудшается.
Нарушения работы эндокринной системы
При сбоях в работе эндокринной системы выработка одних гормонов увеличивается, других – сокращается. Это нарушает работу сердечно-сосудистой системы.
Заболевания почек
При заболеваниях почек появляются отеки, организм не справляется с выводом токсинов, развивается интоксикация.
Недостаток физической активности
Умеренные физические нагрузки укрепляют сердце, сосуды и замедляют возрастные изменения.
Причины высокого давления у женщин и мужчин
У женщин артериальное давление может подниматься утром из-за одной или нескольких причин:
- прием оральных контрацептивов (влияют на гормональный фон, увеличивая содержание в крови эстрогена);
- стрессов, сильных эмоций;
- беременности;
- менструации;
- климакса.
Причинами повышения артериального давления у мужчин чаще становятся:
- вредные привычки – курение, употребление спиртных напитков;
- преобладание в рационе жирной, острой, соленой пищи;
- стрессы.
Отказавшись от вредных привычек, убрав из своей жизни причины для сильных волнений или изменив отношение к ним, овладев методами психологического самоконтроля, на ранних стадиях заболевания, можно без лечения вернуться к нормальным показателям на тонометре.
Возраст и утреннее давление
С возрастом сосуды теряют эластичность. При появлении факторов, провоцирующих спазмы, усиление кровотока, неправильном питании, употреблении алкоголя, курении, они страдают из-за повышения артериального давления. Высокое давление утром вызывает головную боль, слабость, снижает работоспособность, увеличивает риск развития тяжелых заболеваний сердечно-сосудистой системы: инфаркта или инсульта.
Повышение давления в пожилом возрасте – естественный процесс. После 40 лет систолитический показатель может быть до 155 единиц. Но если он поднимается выше после пробуждения или вечером, нужно устранить причины, негативно влияющие на работу сердечно-сосудистой системы и проконсультироваться с врачом.
Симптомы
Повышенное или пониженное артериальное давление не имеет ярко выраженных симптомов. Люди часто не догадываются о возможной причине плохого самочувствия, считая его последствием переутомления, бессонницы и т.д. Из-за этого пациенты редко обращаются к врачу на ранней стадии гипертонической болезни.
Чтобы не пропустить развития опасного заболевания, нужно регулярно измерять артериальное давление:
- в пожилом возрасте;
- при беременности – оно может быть как высоким, так и слишком низким;
- при головных болях;
- при шуме в ушах;
- при мельтешении мушек перед глазами.
Чтобы получить точные показатели, измерьте артериальное давление на обеих руках. Для людей среднего возраста нормальное давление – 120/80 мм рт.ст. Но оно может отклоняться на 10-15 единиц в большую или меньшую сторону. Если показатели утром после сна больше 140/90 мм рт.ст. – нужно обратиться к врачу, пройти обследование.
Что делать при высоком давлении
Высокое или низкое артериальное давление – признак нарушений работы сердечно-сосудистой системы, требующие лечения. При повышении давления нужно обратиться к врачу, сделать ЭКГ, сдать анализы крови, мочи. Врач может назначить дополнительные исследования. После выявления причины заболевания (возрастные изменения, болезни сердца, почек, сосудов, гормональные нарушения), назначается лечение. Врач может рекомендовать народные средства, фармацевтические препараты,
Народные средства
Многие растения содержат компоненты, снимающие спазмы сосудов, растворяющие отложения в них, нормализующие гормональный фон. Их действие слабее, чем у фармацевтических препаратов, но более мягкое, с меньшим количеством побочных эффектов.
Народные средства используются на ранних стадиях гипертонической болезни или в дополнение к медикаментозной терапии.
При повышении давления можно смешать свежеотжатые соки свеклы (40 мл), редьки (110 мл) и моркови (110 мл), добавить 2 чайные ложки меда и выпить. Для стабилизации состояния такой коктейль можно пить утром и вечером.
Помогает снизить давление и отвар семян укропа на молоке. Нужно залить 2 ст. ложки семян 0,5 л молока, довести до кипения, настоять 10 минут. Пить отвар нужно каждый день в течение двух недель.
Медикаментозное лечение
Медикаментозное лечение назначается после обследования пациента и установления причин заболевания, оценки состояния сердца, сосудов, других внутренних органов. Чтобы убрать неприятные симптомы, нормализовать работу сердечно-сосудистой системы, принимают препараты в таблетках: «Каптоприл», «Капотен», «Физиотенз».
Не занимайтесь самолечением, лекарства имеют побочные эффекты. Врач назначит дозировку и оптимальную схему приема препаратов, будет контролировать результат лечения и корректировать его при необходимости. Нельзя принимать сильнодействующие препараты при незначительном повышении показателей тонометра. Низкое давление вызывает слабость, головокружения, обмороки.
Профилактика
С возрастом эластичность сосудов снижается. Утром после сна и вечером могут появляться головные боли, шум в ушах. Но симптомы гипертонической болезни могут появиться в 35 или в 80 лет.
Чтобы сохранить здоровье сердца и сосудов, нужно:
- соблюдать режим дня, ложиться спать не позже 22-23 часов и спать не меньше 7-8 часов;
- правильно питаться, не употреблять жирных, острых, маринованных блюд, ограничить употребление соли;
- не злоупотреблять спиртными напитками, не курить;
- не пить вечером крепкий чай, кофе;
- отказаться от плотных ужинов перед сном;
- избегать стрессов, научиться контролировать свое эмоциональное состояние.
Важная часть профилактики – двигательная активность, умеренные физические нагрузки. Привычка регулярно заниматься спортом, 20-30 минут гулять перед сном улучшает состояние сердечно-сосудистой системы, помогает справиться со стрессами, пережитыми в течение дня. После 40 лет нужно регулярно измерять артериальное давление, чтобы не пропустить первые признаки гипертонической болезни.
Боли в спине — одна из наиболее распространенных жалоб, которые пациенты предъявляют в общемедицинской практике. Часто они вызываются остеохондрозом позвоночника — дегенеративным поражением хряща межпозвонкового диска и реактивными изменениями со стороны тел смежных позвонков. Поражение межпозвонкового диска развивается вследствие его повторных травм (подъем тяжести, избыточная статическая и динамическая нагрузка, падения и др.) и возрастных дегенеративных изменений. Студенистое ядро, центральная часть диска, высыхает и частично утрачивает амортизирующую функцию. Фиброзное кольцо, расположенное по периферии диска, истончается, в нем образуются трещины, к которым смещается студенистое ядро, образуя выпячивание (пролапс), а при разрыве фиброзного кольца — грыжу. В настоящее время созданы препараты, оказывающие структурно-модифицирующее действие на хрящевую ткань (старое название — хондропротекторы). Типичным представителем группы является препарат хондро, назначаемый курсом по 4 месяца (эффект сохраняется 2 месяца после отмены). В пораженном позвоночном сегменте возникает относительная нестабильность позвоночника, развиваются остеофиты тел позвонков (спондилез), повреждаются связки и межпозвонковые суставы (спондилоартроз). Грыжи межпозвонковых дисков наиболее часто наблюдаются в нижних поясничных дисках, реже — в нижних шейных и верхних поясничных, крайне редко — в грудных. Грыжи диска в тело позвонка (грыжи Шморля) клинически не значимы, грыжи диска в заднем и заднебоковом направлении могут вызвать сдавление спинно-мозгового корешка (радикулопатию), спинного мозга (миелопатию на шейном уровне) или их сосудов.
Кроме компрессионных синдромов возможны рефлекторные (мышечно-тонические), которые обусловлены импульсацией из рецепторов в ответ на изменения в дисках, связках и суставах позвоночника — болезненный мышечный спазм. Рефлекторное напряжение мышц вначале имеет защитный характер, поскольку приводит к иммобилизации пораженного сегмента, однако в дальнейшем этот фактор становиться причиной возникновения боли. В отличие от компрессионных синдромов остеохондроза позвоночника, которые встречаются относительно редко, болевые мышечные спазмы возникают в течение жизни практически у каждого второго человека.
Классический пример болезненного мышечного спазма представляет люмбаго (поясничный прострел), который характеризуется резкой, простреливающей болью в пояснице, развивающейся, как правило, при физической нагрузке (подъем тяжести и др.) или неловком движении. Больной нередко застывает в неудобном положении, попытка движения приводит к усилению боли. При обследовании выявляют напряжение мышц спины, обычно сколиоз, уплощение поясничного лордоза или кифоз.
Люмбалгия — боль в спине — и люмбоишиалгия — боль в спине и по задней поверхности ноги — развиваются чаще после физической нагрузки, неловкого движения или переохлаждения, реже — без каких-либо причин. Боли носят ноющий характер, усиливаются при движениях в позвоночнике, определенных позах, ходьбе. Для люмбоишиалгии характерна боль в ягодице, в задненаружных отделах ноги, не достигающая пальцев. При обследовании выявляют болезненность, напряжение мышц спины и задней группы мышц ноги, ограничение подвижности позвоночника, часто сколиоз, симптомы натяжения (Ласега, Вассермана и др.).
На шейном уровне могут возникать рефлекторные мышечно-тонические синдромы: цервикалгия и цервикобрахиалгия, которые чаще развиваются после физической нагрузки или неловкого движения шеи. Цервикалгия — боль в шейной области, которая нередко распространяется на затылок (цервикокраниалгия). Цервикобрахиалгия — боль в шейной области, распространяющаяся на руку. Характерно усиление болей при движениях в шее или, наоборот, при длительном статическом положении (в кино, после сна на плотной высокой подушке и др.). При обследовании выявляют напряжение шейных мышц, часто наблюдается ограничение движений в шейном отделе, болезненность при пальпации остистых отростков и межпозвонковых суставов на стороне боли.
При компрессии нервного корешка (радикулопатии) кроме болезненного мышечного спазма и ограничений подвижности в позвоночнике и конечностях выявляются чувствительные, рефлекторные и (или) двигательные нарушения в зоне пораженного корешка. На поясничном уровне чаще поражаются пятый поясничный (L5) и первый крестцовый (S1) корешки, реже — четвертый поясничный корешок и очень редко — верхние поясничные корешки. Радикулопатии нижних шейных корешков встречаются значительно реже.
Болезненный мышечный спазм возникает и при другой довольно распространенной причине болей в спине и конечностях — миофасциальных болях, вызванных формированием так называемых триггерных зон в мышцах и (или) связанных с ними фасциях. Миофасциальные боли проявляются напряжением мышц и наличием в них триггерных точек, выявление которых осуществляется путем мануального исследования мышц. Активная триггерная точка — постоянный источник боли, усиливающийся при ее пальпации в мышце; латентная триггерная точка вызывает боль только при ее пальпации. Для каждой мышцы существует самостоятельный миофасциальный синдром с характерной локализацией боли при раздражении триггерной зоны, распространяющийся за пределы проекции мышцы на кожную поверхность. Очаговые неврологические нарушения отсутствуют, за исключением тех случаев, когда напряженные мышцы сдавливают нервный ствол.
Важно помнить, что боли в спине могут быть единственным симптомом при опухоли спинного мозга, сирингомиелии и других заболеваниях спинного мозга. Боли возникают при деструкции позвонков и поражении нервных корешков вследствие инфекционных процессов (туберкулезный спондилит, спинальный эпидуральный абсцесс), новообразованиях (первичные и метастатические опухоли позвоночника, миеломная болезнь), дисметаболических нарушениях (остеопороз, гиперпаратиреоз, болезнь Педжета). Боль в спине может быть следствием перелома позвоночника, его врожденных или приобретенных деформаций (сколиоза и др.), стеноза позвоночного канала, спондилолистеза, анкилозирующего спондилоартрита.
Она возможна при различных соматических заболеваниях (сердца, желудка, поджелудочной железы, почек, органов малого таза и др.) по механизму отраженных болей.
Обследование пациента с болью в спине требует тщательности. Нельзя любые боли в спине списывать на «остеохондроз» — состояние, которое при рентгенологическом исследовании выявляется у большинства людей среднего и пожилого возраста. Для неврологических проявлений остеохондроза позвоночника и миофасциальных болей характерны болезненный мышечный спазм и ограничение подвижности позвоночника.
Диагноз рефлекторных и компрессионных осложнений остеохондроза основывается на клинических данных и требует исключения других возможных причин болей в спине. Рентгенографию позвоночника используют, в основном, для исключения врожденных аномалий и деформаций, воспалительных заболеваний (спондилитов), первичных и метастатических опухолей. Рентгеновская КТ или МРТ позволяет выявить грыжу диска, определить ее размеры и локализацию, а также обнаружить стеноз позвоночного канала, опухоль спинного мозга.
Диагноз миофасциальных болей основывается на клинических данных (выявление болезненного мышечного напряжения одной или нескольких мышц) и требует исключения других возможных причин боли; дифференциальный диагноз с рефлекторными синдромами (мышечно-тоническими синдромами) вследствие остеохондроза позвоночника часто вызывает сложности; возможно сочетание этих заболеваний.
Лечение рефлекторных синдромов и радикулопатий вследствие остеохондроза основывается в остром периоде на обеспечении покоя — больному рекомендуется избегать резких наклонов и болезненных поз. Предписаны постельный режим в течение нескольких дней до стихания резких болей, жесткая постель (щит под матрац), прием миорелаксантов центрального действия, при необходимости — также дополнительно анальгетиков, нестероидных противовоспалительных средств. Для облегчения передвижения в этот период следует надеть шейный или поясничный корсет (фиксирующий пояс). Можно использовать физиотерапевтические анальгезирующие процедуры, втирание обезболивающих мазей, компрессы с 30–50-процентным раствором димексида и новокаином, новокаиновые и гидрокортизоновые блокады. При ослаблении болей рекомендуют постепенное увеличение двигательной активности и упражнения на укрепление мышц.
При хроническом течении рефлекторных синдромов и радикулопатий могут быть эффективны мануальная терапия, рефлексотерапия, физиотерапевтическое лечение, санаторно-курортное лечение. Хирургическое лечение (удаление грыжи диска) необходимо в тех редких случаях, когда возникает сдавление спинного мозга или корешков конского хвоста. Хирургическое лечение также показано при дискогенной радикулопатии, сопровождающейся выраженным парезом, и при длительном (более трех-четырех месяцев) отсутствии эффекта от консервативного лечения и наличии большой грыжи диска. Для профилактики обострений остеохондроза рекомендуют избегать провоцирующих факторов (подъем больших грузов, ношение тяжелой сумки в одной руке, переохлаждение и др.), регулярно заниматься лечебной гимнастикой.
При миофасциальных болях необходимо, чтобы мышца находилась в покое в течение нескольких дней. В качестве лечения можно назначать упражнения на растяжение мышц (постизометрическая релаксация), физиотерапию, рефлексотерапию или местное введение анестетиков в триггерные зоны, компрессы с димексидом и анестетиками.
Как уже было отмечено, и при острых болях, и при хронических болевых синдромах большое значение имеет лечение болезненного мышечного спазма. Тоническое напряжение мышц может не только само по себе быть причиной боли, но и способно вызвать деформацию и ограничивать подвижность позвоночника, а также обуславливать компрессию проходящих вблизи нервных стволов и сосудов. Для его лечения помимо нестероидных противовоспалительных средств, анальгетиков, (например, нимулид в форме трансдермального геля для местной терапии или в форме лингвальных таблеток при остром болевом синдроме), физиотерапии и лечебной гимнастики в качестве препаратов первого ряда применяют миорелаксанты — препараты, способные разорвать «порочный круг» болевого синдрома [2].
Для лечения болезненного мышечного спазма миорелаксанты используются внутрь или парентерально. Снижая рефлекторное мышечное напряжение, миорелаксанты уменьшают боль, улучшают двигательные функции и облегчают проведение лечебной физкультуры. Лечение миорелаксантами начинают с обычной терапевтической дозы и продолжают до тех пор, пока сохраняется болевой синдром; как правило, курс лечения составляет несколько недель. В ходе целого ряда исследований удалось доказать, что при болезненном мышечном спазме добавление к стандартной терапии (нестероидные противовоспалительные средства, анальгетики, физиотерапия, лечебная гимнастика) миорелаксантов приводит к более быстрому регрессу боли, мышечного напряжения и улучшению подвижности позвоночника.
В качестве миорелаксантов применяются мидокалм, баклофен и сирдалуд. Миорелаксанты обычно не комбинируют друг с другом. Для снятия болезненных мышечных спазмов можно также использовать диазепам (седуксен, реланиум) в индивидульно подобранной дозе.
Баклофен оказывает миорелаксирующее действие преимущественно на спинальном уровне. Препарат близок по структуре к γ -аминомасляной кислоте (ГАМК); он связывается с пресинаптическими ГАМК-рецепторами, приводя к уменьшению выделения эксцицаторных аминокислот (глутамата, аспратата) и подавлению моно- и полисинаптической активности на спинальном уровне, что и вызывает снижение мышечного тонуса; баклофен также оказывает умеренное центральное анальгезирующее действие. Он хорошо всасывается из желудочно-кишечного тракта, максимальная концентрация в крови достигается через 2-3 ч после приема. Начальная доза составляет 15 мг в сутки (в три приема), затем дозу увеличивают на 5 мг каждый день до получения желаемого эффекта, препарат принимают во время еды. Обычные дозы для лечения болезненного мышечного спазма 20—30 мг. Максимальная доза баклофена для взрослых составляет 60—75 мг в сутки. Побочные эффекты чаще проявляются сонливостью, головокружением. Иногда возникают тошнота, запор, диарея, артериальная гипотония; требуется осторожность при лечении больных пожилого возраста.
Сирдалуд (тизанидин) — агонист α-2 адренергических рецепторов. Препарат снижает мышечный тонус вследствие подавления полисинаптических рефлексов на уровне спинного мозга, что может быть вызвано угнетением высвобождения возбуждающих аминокислот и активацией глицина, снижающего возбудимость интернейронов спинного мозга; сирдалуд обладает также умеренным центральным анальгезирующим действием. При приеме внутрь максимальная концентрация сирдалуда в крови достигается через час, прием пищи не влияет на его фармакокинетику. Начальная доза препарата составляет 6 мг в сутки в три приема, средняя терапевтическая доза — 12—24 мг в сутки, максимальная доза — 36 мг в сутки. В качестве побочных эффектов отмечаются сонливость, головокружение, незначительное снижение артериального давления; требуется осторожность при приеме препарата больными пожилого возраста.
Мидокалм (толперизон) в течение длительного времени широко используется при лечении рефлекторных и компрессионных осложнений дегенеративно-дистрофических изменений позвоночника (остеохондроз, спондилез, спондилоартроз) и миофасциальных болей [3]. Мидокалм оказывает преимущественно центральное миорелаксирующее действие. Снижение мышечного тонуса при приеме препарата связывается с угнетающим влиянием на каудальную часть ретикулярной фармации и подавлением спинно-мозговой рефлекторной активности. Препарат обладает умеренным центральным анальгезирующим действием и легким сосудорасширяющим влиянием. Прием мидокалма начинают с 150 мг в сутки три раза в день, постепенно увеличивая дозу до получения эффекта, у взрослых обычно до 300—450 мг в сутки. Для быстрого эффекта препарат вводится внутримышечно по 1 мл (100 мг) два раза в сутки или внутривенно по 1 мл один раз в сутки.
Эффективность и безопасность применения мидокалма при болезненном мышечном спазме доказана в ходе двойного слепого плацебо-контролируемого исследования [4]. В восьми исследовательских центрах 110 больных в возрасте от 20 до 75 лет методом рандомизации получали мидокалм в дозе 300 мг в сутки или плацебо в сочетании с физиотерапией и реабилитацией в течение 21 дня. В качестве объективного критерия эффективности лечения рассматривают болевой порог давления, измеряемый с помощью специального прибора (Pressure Tolerance Meter) в 16 симметричных точек туловища и конечностей. Кроме того, пациенты субъективно оценивали свое состояние по интенсивности боли, ощущению напряжения мышц и подвижности позвоночника; врач также оценивал напряжение мышц и подвижность позвоночника. Перед началом лечения и после его окончания проводилось развернутое клиническое и лабораторное обследование, включая ЭКГ, измерение артериального давления, биохимический анализ крови по 16 показателям.
Согласно результатам исследований, применение мидокалма достоверно снижает болезненный мышечный спазм, измеряемый объективно инструментальным методом. Различие между группами лечения и плацебо, которое отмечалось уже на четвертый день, постепенно увеличивалось и становилось статистически достоверным на 10-й и 21-й дни лечения, которые были выбраны в качестве конечных точек для доказательного сравнения. Анализ субъективной оценке результатов лечения, данной врачами и пациентами после его окончания (через 21 день), показал, что в группе больных, получавших мидокалм, достоверно чаще результаты лечения оценивались как очень хорошие, тогда как в группе плацебо эффект существенно чаще отсутствовал. Согласно субъективной оценке результатов лечения, данной больными после его окончания (через 21 день), каких-либо значимых различий, касающихся переносимости мидокалма и плацебо, выявлено не было. У подавляющего большинства больных отмечалась хорошая переносимость мидокалма. Результаты ЭКГ, биохимические и гематологические показатели в группе пациентов, принимавших как мидокалм, так и плацебо, также не различались.
Важно отметить, что более половины (62%) пациентов, включенных в исследование, получали другие виды терапии до начала исследования, и у большинства из них (68%) при этом не отмечалось улучшения. Это свидетельствует об эффективности мидокалма в лечении болезненного мышечного спазма, резистентного к другим видам терапии.
Введение мидокалма парентерально позволяет быстро снять боль и уменьшить мышечное напряжение. При вертеброгенном мышечно-тоническом синдроме внутримышечное введение 100 мг мидокалма ослабляет боль уже через 1,5 ч, а лечение мидокалмом в течение недели по 200 мг/сут в/м, а затем на протяжении двух недель по 450 мг/сут перорально имеет достоверное преимущество над стандартной терапией; при этом терапия мидокалмом не только позволяет уменьшить боль, но и снимает тревожность, повышает умственную работоспособность [1].
При болезненном мышечном спазме достоинствами мидокалма помимо эффективного миорелаксирующего и обезболивающиего эффекта являются отсутствие побочных эффектов и хорошее взаимодействие с нестероидными противовоспалительными средствами, что во многих случаях позволяет уменьшить дозу последних и вследствие этого ослабить или даже полностью устранить их побочные эффекты, не снижая эффективности лечения.
Важным преимуществом мидокалма перед другими миорелаксантами является отсутствие седативного эффекта и мышечной слабости при его приеме. Это преимущество доказано в ходе двойного слепого плацебо-контролируемого исследования [5]. В исследовании вошли 72 здоровых добровольца в возрасте от 19 до 27 лет (средний возраст — 21,7 лет). Исследование проводилось в течение восьми дней, все это время добровольцы методом рандомизации получали 150 или 450 мг мидокалма в сутки в три приема либо плацебо — также в три приема. Нейропсихологические исследования осуществляются утром в первый и последний (восьмой) дни исследования до и после приема мидокалма через 1,5, 4 и 6 ч либо плацебо. Результаты исследования не показали каких-либо существенных различий в скорости сенсомоторных реакций и быстроте выполнения различных психологических тестов через 1,5, 4 и 6 ч после приема мидокалма в дозе 50 или 150 мг либо плацебо. Аналогичные исследования, проведенные на восьмой день с начала приема мидокалма, также не показали существенных различий в сравнении с группой плацебо. Это свидетельствует о хорошей переносимости мидокалма и возможности назначения его в тех случаях, когда по роду деятельности пациенту требуется сохранить быстроту реакций и способность концентрировать внимание, в том числе при вождении автомобиля.
Таким образом, болезненный мышечный спазм представляет собой одну из наиболее распространенных причин болей в спине (вследствие рефлекторных синдромов остеохондроза или миофасциальных болей). В таких случаях рекомендуется применение миорелаксантов в комбинации с различными лекарственными средствами, физиотерапией и лечебной гимнастикой. В последние годы доказана эффективность и безопасность миорелаксанта мидокалма, который не вызывает седативного эффекта и выпускается в форме для парентерального введения с целью быстрого купирования болевого синдрома.
Литература.
- Авакян Г. Н., Чуканова Е. И., Никонов А. А. Применение мидокалма при купировании вертеброгенных болевых синдромов // Журн. неврол. и психиат. 2000. № 5. С. 26-31.
- Парфенов В. А., Яхно Н. Н. Неврология в общемедицинской практике. — М., 2001.
- Парфенов В. А. Мидокалм в неврологической практике // Лечение нервных болезней. 2002. № 2. С. 10-12.
- Pratzel H. G., Alken R. G., Ramm S. Efficacy and tolerance of repeated doses of tolperisone hydrochloride in the treatment of painful reflex muscle spasm: results of a prospective placebo-controlled double-blind trial // Pain. 1996. Vol. 67.- P. 417-425.
- Dulin J., Kovacs L., Ramm S. et al. Evaluation of sedative effects of single and repeated doses of 50 mg and 150 mg tolperisone hydrochloride. Results of a prospective, randomized, double-blind, placebo-controlled trial // Pharmacopsychiat. 1998. Vol. 31. P. 137-142.
В. А. Парфенов, доктор медицинских наук, профессор ММА им. И. М. Сеченова
Т. Т. Батышева, кандидат медицинских наук Поликлиника восстановительного лечения №7 Москвы
Зуд в интимной зоне не является самостоятельным заболеванием, это симптом, который может свидетельствовать о каком-то патологическом состоянии репродуктивной системы или организма в целом.
Причины появления дискомфорта и зуда в интимной зоне у женщин можно разделить на 2 группы:
- Негинекологические причины появления зуда
- Гинекологические причины появления зуда в интимной зоне
Негинекологические причины
Причины негинекологического характера могут быть связаны с кожными заболеваниями наружных половых органов (например, грибковые поражения, псориаз, экзема), аллергическими реакциями, системными заболеваниями в организме (например, гепатит), глистными инвазиями, неврологическими заболеваниями (неврозы), длительный стресс, а также рядом факторов образа жизни (например, ношение тесной синтетической одежды)1-5.
Гинекологические причины
Наиболее часто зуд в области наружных половых органов вызывают различные заболевания, передающиеся половым путём. На первом месте по частоте встречаются инфекционно-воспалительные заболевания вульвы (вульвит) и влагалища (вагинит), нарушение нормальной микрофлоры влагалища и наружных половых органов, а также дисбаланс гормонов (как правило, недостаточное гормональное влияние на репродуктивные органы)1-5.
Гинекологические заболевания, связанные с зудом в области половых органов
Инфекционные заболевания
- Инфекции, передаваемые половым путем (ИППП: трихомониаз, хламидиоз, генитальный герпес, гонорея)
- Вульвовагинальный кандидоз (или «молочница)
Нарушение микрофлоры влагалища
- Бактериальный вагиноз
- Дисбактериоз и избыточный рост условно-патогенной флоры на фоне длительного приёма антибиотиков
Гормональный дисбаланс
- Недостаток влияния женских половых гормонов эстрогенов в менопаузе, при преждевременной недостаточности яичников, после хирургических операций на яичниках и матке, при отсутствии менструации на фоне чрезмерного увлечения диетами и спортом.
Фоновые гинекологические заболевания
- Дистрофические и воспалительные заболевания вульвы
- Кондиломы (папилломы)
Предраковые заболевания вульвы и влагалища
- Предраковое поражение вульвы диспластического характера, связанное с изменениями в клетках эпителия (интраэпителиальные неоплазии в области вульвы и влагалища1-5)
Следует помнить, что зуд в интимной области редко является единственным проявлением болезни. Как правило, данный симптом сочетается с другими, более характерными для той или иной патологии. Например, при гипоэстрогении (недостатке эстрогенов) нередко появляются и другие признаки: приливы жара, потливость, нарушения сна, эмоциональные нарушения6. При ИППП зуд сочетается с патологическими выделениями из влагалища (могут быть желтые или зеленые, с неприятным запахом). При вагинитах (воспалительных процессах во влагалище) появляются боль, отек и покраснение, при бактериальном вагинозе выделения имеют характерный «рыбный» запах. Вульвовагинальный кандидоз (молочница) нередко сопровождается обильными или умеренными «творожистыми» выделениями из влагалища.
В последние годы нередко наблюдаются сочетания молочницы с другими воспалительными и невоспалительными заболеваниями влагалища, например с бактериальным вагинозом. При проведении лабораторной диагностики выявляются сразу несколько возбудителей патологического процесса7.
Свечи от вагинита
Лечение вагинита местными препаратами в форме вагинальных свечей. Как выбрать свечи от воспаления во влагалище?
Подробнее

Диагностика причины появления зуда в интимной зоне
Чтобы правильно установить причину появления зуда в интимной зоне, врач на приеме оценивает все имеющиеся жалобы у пациента, проводит осмотр, назначает лабораторные тесты и другие виды обследования.
Наиболее часто с жалобами на зуд в интимной зоне обращаются к гинекологу.
Обычный алгоритм диагностики при этом включает:
- Гинекологический осмотр на кресле. Врач сможет оценить, имеются ли еще какие-либо проявления заболевания (отек, покраснение, патологические выделения, неприятный запах и прочие)
- Забор мазков для лабораторного исследования (микроскопическое исследование, посев микроорганизмов из мазка на специальные среды для выявления вида возбудителя, его численности и реакцию на действие разных лекарств)
- Кольпоскопия, вульвоскопия (осмотр влагалища, вульвы под увеличением с помощью специального инструмента — кольпоскопа)
- Биопсия измененных участков вульвы и последующее гистологическое исследование биоптата для диагностики и подтверждения предраковых/раковых поражений
- При необходимости назначаются: гормональное обследование, консультация смежных специалистов
Лечение зуда в интимной зоне
Схему и конкретные препараты для лечения заболеваний, при которых наблюдается зуд в интимной зоне, выбирают с учетом выявленной причины.
Препараты, которые могут использоваться для избавления от зуда в области половых органов:
- Антибактериальные препараты (назначают при ИППП). Как правило, такие препараты обладают широким спектром действия и направлены на уничтожение возбудителя инфекции.
- Противогрибковые препараты. Данная группа лекарств обладает губительным действием в отношении различных видов грибов рода Candida — возбудителей молочницы.
- Препараты для заместительной гормональной терапии (ЗГТ), содержащие аналог натуральных женских половых гормонов. Назначаются с целью замещения недостающего количества эстрогенов в женском организме. Применяются системно или местно во влагалище.
- Препараты, содержащие полезные лактобактерии. Назначают при дисбактериозе во влагалище с целью увеличения количества представителей полезной флоры.
- Местные антисептики. Препараты с широким спектром действия, которые назначают как при отдельных часто встречающихся заболеваниях, сопровождающихся зудом, так и при смешанных инфекциях.
Препараты Бетадин® в лечении заболеваний, сопровождающихся зудом в интимной области
Средства Бетадин® относятся к местным антисептическим препаратам. Выпускаются в виде вагинальных свечей, мази и раствора для наружного применения. Действующее вещество препаратов Бетадин® — повидон-йод, из которого при нанесении/введении лекарства высвобождается активный йод.
Йод обладает широким спектром действия на грамм-положительные и грамм-отрицательные бактерии, вирусы, грибки и их споры, а также некоторые простейшие.
Действие средств Бетадин® основано на разрушении структуры белков важных для жизни возбудителей и последующей гибели клеток микроорганизмов. В лабораторных исследованиях Бетадин® продемонстрировал антисептические свойства на большом количестве микроорганизмов менее чем через одну минуту8.
Инструкция
Где купить Бетадин® свечи?
В исследовании зарубежных авторов среди 180 женщин, у которых диагностировали те или иные заболевания вульвы и влагалища (кандидоз, бактериальный вагиноз, трихомониаз), вагинальные свечи с повидон-йодом существенно уменьшали симптомы зуда, жжения, покраснения слизистой влагалища и кожи наружных половых органов как при краткосрочном (5-7 дней после окончания лечения), так и при длительном наблюдении (спустя 3-4 недели после окончания лечения)9.
Свечи Бетадин® могут широко использоваться при зуде в интимной области. Их преимуществами можно считать:
- Способность купировать симптомы (за счет разрушающего воздействия на вредоносные микроорганизмы)
- Простоту и удобство применения
- Широкий спектр действия на большинство микроорганизмов, связанных с заболеваниями вульвы и влагалища
- Способность создавать условия для восстановления и поддержания собственной микрофлоры влагалища женщины10.
Основные ограничения применения Бетадин®:
- Беременность и период лактации
- Нарушения функции щитовидной железы
- Гиперчувствительность к компонентам препарата
При лечении бактериального вагиноза, вагинита или вульвовагинального кандидоза назначают Бетадин® свечи 200 мг – по 1 свече на ночь во влагалище в течение 7 дней.
Профилактика причин возникновения зуда
Поскольку существует множество причин гинекологического и негинекологического характера для появления зуда в интимной области, то рекомендуется обращаться к врачу и не заниматься самодиагностикой и самолечением.
Для снижения риска развития заболеваний интимной сферы, сопровождающихся зудом, необходимо соблюдать профилактические мероприятия:
- Избегать случайных половых контактов, использовать барьерную контрацепцию (презерватив)
- Исключить бесконтрольный прием антибиотиков
- Соблюдать правила интимной гигиены
- Вести здоровый образ жизни
- Ежегодно проходить диспансерное наблюдение у специалистов, в том числе у гинеколога
Часто задаваемые вопросы
С чем может быть связан непостоянный зуд в интимной зоне во время и сразу после менструации?
Менструальная кровь является хорошей питательной средой для размножения бактерий, в том числе способных вызвать воспаление во влагалище. Во время и сразу после менструации может произойти сдвиг в балансе нормальной микрофлоры с активным размножением условно-патогенных микроорганизмов и развитием симптомов заболевания. В середине и во второй фазе цикла под действием эстрогенов и активного размножения лактобактерий рост условно-патогенных микробов может прекращаться. После этого симптомы, например зуд, исчезают.
При появлении зуда в интимной области обязательно ли обследоваться половому партнеру?
Обследование и лечение полового партнера обязательно, если есть подозрение на инфекционный характер зуда в интимной зоне или уже установлена инфекционная причина его появления.
Нужно ли соблюдать определенную диету при зуде во влагалище?
Какие-либо особенности питания не являются средством лечения зуда интимной зоны, однако изменение рациона питания могут способствовать облегчению симптомов за счёт положительного влияния на иммунитет.
Молчанов Олег Леонидович
Врач-гинеколог, репродуктолог, доктор медицинских наук.

Читать по теме
Бактериальный вагиноз
Почти в 90% случаев патологических выделений у женщин диагностируется бактериальный вагиноз. Почему возникает это заболевание, и как его лечить?
Подробнее

Лечение вагинита
Когда возникает вагинит — воспаление слизистой оболочки влагалища? Причины появления и лечение данного заболевания.
Подробнее

Запах в интимной зоне
Запахи из влагалища – норма и патология. Лечение заболеваний, сопровождающихся появлением неприятного запаха.
Подробнее
Список литературы
- Woelber L, Prieske K, Mendling W, Schmalfeldt B, Tietz HJ, Jaeger A. Vulvar pruritus-Causes, Diagnosis and Therapeutic Approach. Dtsch Arztebl Int. 2020 Feb 21;116(8):126-133. doi: 10.3238/arztebl.2020.0126.
- Calleja-Agius J, Brincat MP. The urogenital system and the menopause. Climacteric. 2015;18 Suppl 1:18-22. doi: 10.3109/13697137.2015.1078206. PMID: 26366796.
- Savas JA, Pichardo RO. Female Genital Itch. Dermatol Clin. 2018 Jul;36(3):225-243. doi: 10.1016/j.det.2018.02.006. Epub 2018 Apr 26. PMID: 29929595.
- Kesić V, Vieira-Baptista P, Stockdale CK. Early Diagnostics of Vulvar Intraepithelial Neoplasia. Cancers (Basel). 2022;14(7):1822. Published 2022 Apr 4. doi:10.3390/cancers14071822
- Raef HS, Elmariah SB. Vulvar Pruritus: A Review of Clinical Associations, Pathophysiology and Therapeutic Management. Front Med (Lausanne). 2021;8: 649402. Published 2021 Apr 7. doi:10.3389/fmed.2021.649402
- Lambert J. Pruritus in female patients. Biomed Res Int. 2014;2014:541867. doi: 10.1155/2014/541867. Epub 2014 Mar 10. PMID: 24711996; PMCID: PMC3966341.
- Клинические рекомендации по ведению больных урогенитальным кандидозом – 2020 //Российское общество дерматовенерологов и косметологов, Москва
- Инструкции по применению Бетадин® суппозитории РН: П №015282/01.
- Petersen EE, Weissenbacher ER, Hengst P, et al. Local treatment of vaginal infections of varying etiology with dequalinium chloride or povidone iodine. A randomised, double-blind, active-controlled, multicentric clinical study. Arzneimittelforschung. 2002;52(9):706-715. doi:10.1055/s-0031-1299955
- Wewalka G, Stary A, Bosse B, Duerr HE, Reimer K. Efficacy of povidone-iodine vaginal suppositories in the treatment of bacterial vaginosis. Dermatology. 2002;204 Suppl 1:79-85. doi: 10.1159/000057731
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Вегетососудистая дистония: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Термином «вегетососудистая дистония» (ВСД) врачи обычно описывают ряд симптомов, указывающих на дисбаланс вегетативной нервной системы, который может наблюдаться при различных заболеваниях.
Вегетативная нервная система – это та часть нервной системы, которая регулирует работу внутренних органов, желез внутренней и внешней секреции, кровеносных и лимфатических сосудов. Она поддерживает уровень артериального давления, сократительную способность сердца, работу почек, отвечает за температуру тела, регулирует обменные процессы и т.д.
Вегетативная нервная система состоит из симпатического и парасимпатического отделов, чьи функции по большей части противоположны. Так, влияние симпатического отдела вегетативной нервной системы приводит к учащению сердцебиения во время выполнения физических упражнений или эмоционального напряжения. Активация парасимпатического отдела происходит, когда человек отдыхает – понижается давление, пульс становится реже.
Кроме термина «вегетососудистая дистония» используются и другие, но описывающие те же самые состояния, – «нейроциркуляторная астения» или «нейроциркуляторная дистония» (НЦД).
По сути, ВСД – не заболевание, а синдром, при котором отсутствует органическая патология конкретного органа или системы, а нарушения носят функциональный характер.
В нашей стране ВСД остается одним из самых популярных диагнозов, в то время как в 80% случаев за ним стоят серьезные патологии, на выявление которых должно быть направлено внимание специалистов. Заметим, что за рубежом диагноз «вегетососудистая дистония» практически не звучит.
Международная классификация болезней 10-го пересмотра (МКБ-10) не включает такие диагнозы как «ВСД» и «НЦД» и им не присвоен отдельный код, а МКБ 11-го пересмотра для обозначения функциональных расстройств нервной системы предлагает термин «Нарушения вегетативной нервной системы неуточненные».
Симптомы вегетососудистой дистонии
Пациенты, которым выставляется диагноз «ВСД», «НЦД» или «соматоформная дисфункция вегетативной нервной системы», обычно предъявляют широкий спектр жалоб. Они обращаются к врачу с такими симптомами как ощущение слабости, утомляемость, учащенное сердцебиение или перебои в работе сердца, повышение или снижение артериального давления, периоды нехватки воздуха, повышенная тревожность, раздражительность, пугливость, могут отмечаться даже обмороки, боль или неприятные ощущения в области сердца, дискомфорт в животе, диспепсические расстройства.
За этими жалобами может скрываться ряд серьезных заболеваний (анемия, заболевания щитовидной железы, артериальная гипертензия, ишемическая болезнь сердца, панические атаки, депрессивное или тревожное расстройство, и др.), которые нетрудно пропустить, объясняя симптомы пациента тем, что у него наблюдается расстройство вегетативной нервной системы.
При каких заболеваниях возникает вегетососудистая дистония
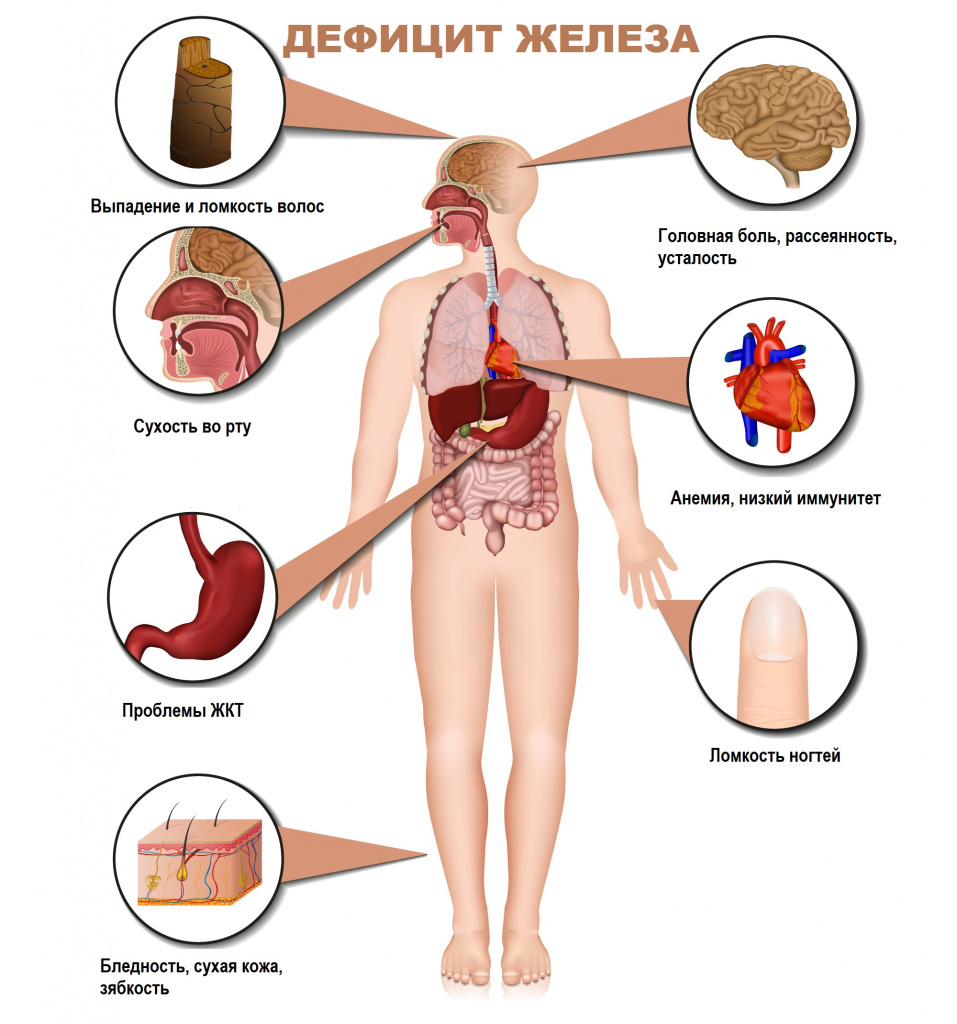
Железодефицитная анемия
Железодефицитная анемия (ЖДА) – это заболевание, характеризующееся снижением содержания железа в сыворотке крови, костном мозге и тканях и приводящее к нарушению синтеза гемоглобина и эритроцитов, развитию трофических расстройств.
Для латентного железодефицита характерно истощение запасов железа в организме при нормальном уровне гемоглобина крови. Симптомами латентного дефицита или анемии являются слабость, повышенная утомляемость, сниженная работоспособность, бледность кожных покровов, головная боль, учащенное сердцебиение, низкое артериальное давление, сухость кожи, ломкость волос и ногтей, неприятные ощущения в животе.
Дефицит железа при анемии может быть вызван недостатком его поступления в организм, нарушением усвоения или повышенной потерей.
Основные причины ЖДА у женщин: обильные менструальные кровотечения, беременность, роды (особенно повторные) и лактация. Для женщин в постменопаузе и мужчин основная причина – кровотечения в ЖКТ. Дефицит железа может развиться в период интенсивного роста детей, при следовании растительной диете, после резекции желудка или кишечника, а также в результате нарушения всасывания железа у лиц с воспалительными заболеваниями ЖКТ.
Заболевания щитовидной железы
Нарушение выработки гормонов щитовидной железы (ЩЖ) могут приводить к их избытку (гипертиреоз) или недостатку (гипотиреоз) в крови. При гипотиреозе пациент ощущает апатию и сонливость, быструю утомляемость, снижение памяти, испытывает трудности в концентрации внимания, депрессию, зябкость, плохо переносит холод, у него наблюдается интенсивное выпадение волос, ломкость ногтей, отечность, боль в мышцах, повышение массы тела при сниженном аппетите, запоры. При избыточной выработке гормонов пациенты жалуются на учащенное сердцебиение, тремор конечностей, потливость, чувство жара и плохую переносимость жары, плаксивость, суетливость и раздражительность, снижение массы тела при повышенном аппетите, бессонницу.
Заболевания ЩЖ могут иметь стертую клиническую картину и протекать под масками других болезней.
У одних пациентов преобладает неврологическая симптоматика, у других повышается артериальное давление, у кого-то ведущими симптомами являются желудочно-кишечные расстройства – тошнота, метеоризм, запоры.
Ряд других соматических заболеваний, например, артериальная гипертензия или ишемическая болезнь сердца, также могут лежать в основе жалоб, которые врач расценивает как дисфункцию вегетативной нервной системы (особенно, если на приеме пациент молодого возраста). Когда обследование не выявляет никаких органических нарушений, а лабораторные анализы находятся в пределах или на границе нормы, это не означает, что пациент «выдумывает» свое плохое самочувствие.
Функциональные расстройства нервной системы могут сопутствовать таким психическим расстройствам как панические атаки, тревожные или депрессивные расстройства и пр.
Паническое расстройство
Паническое расстройство – это распространенное заболевание, имеющее тенденцию к затяжному течению. Оно в 2-3 раза чаще наблюдается у женщин и начинается обычно в молодом возрасте. Основное проявление панического расстройства – повторяющиеся приступы тревоги, которые называют паническими атаками. Паническая атака – это необъяснимый, мучительный приступ плохого самочувствия, который сопровождается различными вегетативными симптомами, страхом и тревогой. Раньше таким пациентам часто выставлялся диагноз «ВСД с кризовым течением» или «симпатоадреналовый криз».
Присутствие у пациентов хотя бы четырех из приведенных ниже симптомов должно навести врача на мысль о возможном паническом расстройстве (а в некоторых случаях достаточно и двух):
- пульсация, сильное сердцебиение, учащенный пульс;
- потливость;
- озноб, тремор, ощущение внутренней дрожи;
- ощущение нехватки воздуха, одышка;
- удушье или затрудненное дыхание;
- боль или дискомфорт в левой половине грудной клетки;
- тошнота или дискомфорт в животе;
- ощущение головокружения, неустойчивость, легкость в голове или предобморочное состояние;
- ощущение деперсонализации и непонимание реальности происходящего;
- страх сойти с ума или совершить неконтролируемый поступок;
- страх смерти;
- ощущение онемения или покалывания (парестезии) в конечностях;
- ощущение прохождения по телу волн жара или холода.

Тревога при панической атаке может быть как выраженной, так и едва ощутимой – в этом случае на первый план выходят вегетативные симптомы. Продолжительность приступа составляет 15-30 минут.
Паническое расстройство характеризуется повторным возникновением панических атак, оно не обусловлено действием каких-либо веществ или соматическим заболеванием (нарушением ритма сердца, тиреотоксикозом, гипертоническим кризом), для него характерна постоянная озабоченность человека по поводу повторения атак. Обычно первая атака производит на пациента тягостное впечатление, приводит к постоянной тревоге и ожиданию повторов. Чем катастрофичнее человек оценивает первый эпизод (к примеру, считает, что у него развивается инфаркт или инсульт), тем тяжелее протекает паническое расстройство и тем быстрее могут присоединиться сопутствующие заболевания (депрессия, агорафобия, алкоголизм и др.).
Генерализованное тревожное расстройство
Генерализованное тревожное расстройство (ГТР) – это распространенная и устойчивая тревога и напряжение, которые не вызваны и не ограничены каким-либо окружающими обстоятельствами – так называемая «свободно плавающая тревога». Среди взрослого населения около 5% страдают таким расстройством, чаще пациентами являются женщины. Заболевание обычно проявляется в возрасте 20-35 лет.
ГТР может иметь хроническое течение с периодами обострений и ремиссий. Тревожное состояние при ГТР длится минимум 6 месяцев, не поддается сознательному контролю (пациент не в состоянии подавить тревогу усилием воли или рациональными убеждениями), а интенсивность переживаний несоразмерна с реальностью жизненных обстоятельств.
Основной симптом генерализованного тревожного расстройства – диффузная тревога, не связанная с конкретными ситуациями, то есть пациент постоянно напряжен в ожидании чего-то плохого, беспокоен, озабочен по разным причинам.
Другими симптомами являются раздражительность, повышенная бдительность, больному трудно сосредоточиться, он чувствителен к шуму. Заболеванию свойственно мышечное напряжение, которое сопровождается тремором конечностей, неспособностью расслабиться, повышенным мышечным тонусом, головной болью, ноющими мышечными болями.
При генерализованном тревожном расстройстве очень распространены симптомы, связанные с повышенной активностью вегетативной нервной системы: сухость во рту, трудности при проглатывании пищи и воды, дискомфорт в животе, метеоризм, диарея, тошнота. Пациенты жалуются, что им тяжело делать вдох, ощущают дискомфорт в области сердца, перебои в его работе, пульсацию шейных сосудов. Кроме того, описаны случай нарушения эрекции, снижения либидо, задержки менструации, учащенного мочеиспускания.
Депрессивное расстройство
Депрессия – одно из самых распространенных расстройств психики. Эпизоды депрессии характеризуются ежедневным плохим настроением и длятся не менее 2 недель. У пациента наблюдается снижение интереса к работе, семье, повышенная утомляемость. Человеку в депрессивном эпизоде трудно сосредоточиться, у него занижена самооценка, он пессимистичен, у него нарушаются аппетит и сон.
Депрессия может проходить в так называемой скрытой форме, когда на первый план выходит не сниженное настроение, а ощущение физического нездоровья.
Пациенты жалуются на отсутствие сил, разбитость, недомогание, отмечают появление неприятных ощущений или боли в теле, учащенное сердцебиение, тошноту, повышенную потливость. Врачи в таких случаях назначают ряд обследований и консультаций, и в случае обнаружения даже незначительных отклонений от нормы, никак не связанных с текущим состоянием пациента, начинают его лечить. Неправильно назначенное лечение не приводит к облегчению состояния пациента, но может стать причиной побочных эффектов и повысить тревожность. Именно таким пациентам часто ставят диагнозы «вегетососудистая дистония», «остеохондроз позвоночника», «кардионевроз» и др. Но если эти пациенты приходят на прием к психиатру, то обычно врач сразу понимает, что перед ним человек с депрессивным расстройством и назначает психофармакологическое лечение.
Диагностика при вегетососудистой дистонии
При подозрении на нарушения обмена железа в организме необходимо провести следующие обследования:
- общий анализ крови с определением гематокрита, уровня эритроцитов в крови, исследование уровня ретикулоцитов в крови с определением среднего содержания и средней концентрации гемоглобина в эритроцитах, определение размеров эритроцитов;
В сложных случаях проводят пункционную биопсию щитовидной железы, сцинтиграфию или компьютерную томографию.
К какому врачу обратиться при вегетососудистой дистонии
Лечение железодефицитной анемии обычно проводит
врач-терапевт
или врач общей
практики
. В сложных случаях требуется консультация гематолога и
эндоскописта
.
Лечением и дополнительной диагностикой заболеваний щитовидной железы занимаются
эндокринологи
.
Панические и депрессивные расстройства – сфера интересов врача-психиатра.
Что делать при вегетососудистой дистонии
Если вам поставили диагноз «вегетососудистая дистония», а назначенное лечение не дает результата, то следует сообщить об этом врачу и продолжить обследование.
Лечение вегетососудистой дистонии
Для коррекции анемии применяют препараты железа. Препарат и дозы назначаются индивидуально после сдачи анализов.
Лечение заболеваний щитовидной железы, связанных с недостатком или с избытком гормонов, требует назначения гормональных препаратов, хотя на начальных этапах можно ограничиться ведением здорового образа жизни. В тяжелых случаях нужна хирургическая операция.
В основе терапии психических расстройств лежит применение антидепрессантов (трициклических и селективных ингибиторов обратного захвата серотонина) и бензодиазепинов. Пациентам с ГТР рекомендовано комбинированное лечение, включающее медикаментозную терапию (психофармакотерапию) и психотерапию.
Источники:
- И.Е. Повереннова, А.В. Захаров Вегетативная дисфункция – актуальная проблема современности. Современная терапия и профилактика вегето-сосудистой дистонии // Ремедиум Приволжье. – 2014. – № 8. – С. 128.
- Клинические рекомендации «Железодефицитная анемия», Национальное гематологическое общество, Национальное общество детских гематологов и онкологов, Федерация лабораторной медицины, Российское эндоскопическое общество. – 2020.
- Клинические рекомендации «Гипотиреоз», Российская ассоциация эндокринологов. – 2021.
- Клинические рекомендации «Депрессивный эпизод, Рекуррентное депрессивное расстройство», Российское общество психиатров – 2021.
- Клинические рекомендации «Генерализованное тревожное расстройство», Российское общество психиатров – 2021.
- Клинические рекомендации «Паническое расстройство», Российское общество психиатров. – 2021.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Из-за чего начинается цистит? Почему это заболевание опасно не только для женщин, но и для мужчин? Как предотвратить обострение болезни и не дать ей повторяться снова и снова? Чтобы прояснить все детали, мы расспросили сразу двух врачей: гинеколога и уролога.
Алексей Петров
врач-уролог 1 квалификационной категории медицинского центра «Нордин»
Что это
Неосложненный цистит — это острое, иногда повторяющееся (рецидивирующее) воспаление слизистой оболочки мочевого пузыря бактериальной природы.
Самые частые причины возникновения
Наиболее распространенные возбудители заболевания — это:
- Кишечная палочка. Причина болезни более чем в 80% случаев. Кишечная палочка прикрепляется к слизистой оболочке мочевого пузыря и очень быстро размножается.
- Стафилококк сапрофитный — один из представительной нормальной микрофлоры промежности и самых нижних отделов мочеполового тракта, который, проникая в мочевой пузырь, может приводить к развитию цистита.
У женщин и у мужчин
Строение мочеполовой системы у представителей разного пола отличается. Уретра (мочеиспускательный канал) у женщин достаточно короткая — до 4 см, широкая и прямая. Ввиду анатомических особенностей строения мочеиспускательный канал у женщин расположен рядом с прямой кишкой, которая является резервуаром кишечной палочки. Поэтому цистит — в первую очередь женское заболевание. Около половины всех женщин испытывают хотя бы один эпизод цистита на протяжении жизни.
У представителей сильного пола уретра может достигать 20-25 см, что защищает мочевой пузырь от проникновения инфекции. Но если симптомы, схожие с циститом, находят у мужчины, зачастую это говорит о наличии у него более серьезных проблем со здоровьем. Вариантов много: хронический бактериальный простатит, мочекаменная болезнь, опухоль мочевого пузыря и так далее. Поэтому диагноз «цистит» у мужчин — это повод для более тщательного обследования.
Кто в зоне риска?
Факторами риска являются:
- половой акт;
- использование спермицидов (веществ, разрушающих сперматозоиды) в целях контрацепции;
- новый половой партнер;
- наличие инфекций мочевых путей (ИМП) в анамнезе (сведениях о симптомах и болезнях) матери;
- ИМП в детском возрасте.
Как понять, что что-то не так?
Общепринятая норма мочеиспусканий — 8 раз в сутки. Если вы заметили, что позывы появляются намного чаще, а мочеиспускание болезненное, стоит проконсультироваться с врачом.
Как правило, настойчивые позывы помочиться человек испытывает, когда в мочевом пузыре накапливается примерно 250-300 мл жидкости, при этом терпеть мы можем намного дольше, вплоть до 500 мл. Что же касается суточной нормы мочи, — это около 1500 мл, но, конечно, все зависит от количества выпитой жидкости и рациона.
Какими могут быть последствия цистита, если его не лечить?
Невнимание к симптомам может привести к затягиванию выздоровления и повторению проблемы. Кроме того, инфекция способна подняться выше по мочевым путям и спровоцировать развитие пиелонефрита — воспаления почечной лоханки (пиелит), чашечек и паренхимы почек.
Особенно внимательными к своему здоровью необходимо быть людям, у которых имеются осложняющие факторы, например, сахарный диабет или нарушено опорожнение мочевого пузыря. В их случае цистит может протекать с более выраженными симптомами. Еще выше вероятность, что разовьется восходящая инфекция мочевых путей.
Цистит существенно ухудшает качество жизни. Кроме того, не забывайте, что проблема ведь деликатная, поэтому может возникать стеснение, нежелание обращаться к врачу.
Как не допустить обострения?
1. Не переохлаждаться и носить теплую одежду по сезону. Переохлаждение увеличивает шансы заболеть. Снижается иммунитет, и создаются условия для размножения условно-патогенной флоры.
2. Не сдерживать позывы к мочеиспусканию. Человеку необходимо освобождать мочевой пузырь каждые 2-3 часа (по 200-300 мл за раз). Регулярное опорожнение мочевого пузыря — это защита от инфекций.
При цистите желание помочиться может возникать каждые 15-20 минут.
3. Пить побольше воды (2-2,5 л жидкости за сутки). Большое количество жидкости уменьшает концентрацию мочи и из-за этого слизистая мочевого пузыря не раздражается, а ток мочи защищает мочевой пузырь, мешая прикреплению и размножению уропатогенных бактерий.
Помимо обычной воды, можно употреблять клюквенный морс (клюква обладает антибактериальными свойствами), а также разбавленные соки или травяные сборы.
4. Не заниматься самолечением. Повторяющиеся циститы — это сложная проблема. Если покупать в аптеке таблетки наобум или по совету друзей, возможно, симптомы проблемы на время исчезнут, но заболевание никуда не денется. Все это приведет лишь к очередному обострению.
Если появилось подозрение на цистит, необходимо обратиться к доктору. Специалист может назначить ряд анализов, особенно в атипичных случаях или при рецидивирующей инфекции мочевых путей, и лечение будет в дальнейшем откорректировано по результатам этих исследований.
Рецидивирующие ИМП — достаточно частое явление. Это эпизоды инфекции мочевых путей, возникающие 2 раза за последние 6 месяцев или 3 раза за год и чаще. Они должны быть подтверждены бактериологическим посевом мочи (вид исследования, при котором выявляются бактерии, находящиеся в моче, определяется их концентрация и чувствительность к антибактериальным препаратам). Повторяющиеся ИМП (особенно пиелонефрит) часто говорят о наличии осложняющих факторов и необходимости их поиска и коррекции.
Ольга Цитрикова
врач-гинеколог 1 квалификационной категории медицинского центра «Нордин»
Что важно знать женщинам?
— Помимо всего вышеперечисленного, стоит упомянуть о еще одной особенности. Изменения в организме женщины во многом зависят от ее возраста и гормонального фона. Например, во время беременности увеличивается количество прогестерона, расслабляется сфинктер уретры и мышцы мочевого пузыря. Во время климактерического периода уменьшается количество эстрогенов, которые способствуют улучшению кровотока стенок влагалища и уретры, повышают тонус мышц мочевого пузыря и уретры. Недостаток эстрогенов снижает иммунитет.
Каковы более редкие осложнения, к которым может привести цистит?
— Если цистит не лечить, у женщин это может спровоцировать:
- переход инфекции на органы малого таза, на придатки — хронический аднексит, на матку — метроэндометрит. Обращаю внимание, что последние два заболевания грозят проблемами с зачатием и даже бесплодием;
- синдром недержания мочи.
Какие правила нужно соблюдать женщинам?
1. Совершать туалет наружных половых органов по направлению спереди назад во избежание попадания кишечной палочки во влагалище и далее — в мочевой пузырь.
Для интимной зоны нужно отвести отдельное полотенце или приобрести одноразовые. Белье рекомендовано менять ежедневно.
2. Стараться избегать использования тампонов и ежедневных прокладок. Ежедневные прокладки часто провоцируют возникновение парникового эффекта, который создает благоприятные условия для размножения патогенной микрофлоры во влагалище.
С тампонами все серьезнее, так как они располагаются в самом влагалище. Кровь — это идеальная среда для развития инфекции. Если все-таки предпочитаете тампоны, помните, что менять их нужно не реже, чем раз в 3-4 часа. Но все же лучше обойтись прокладками.
3. Больше двигаться. Во избежание застоя крови в малом тазу рекомендуются занятия физкультурой и частые прогулки. Так тренируются мышцы тазового дна. Для их разработки существуют и специальные упражнения Кегеля. Я бы рекомендовала поближе познакомиться с этой гимнастикой, ведь тренированные мышцы помогают сознательно контролировать процесс мочеиспускания.
4. Следить за рационом. Некоторая пища раздражает слизистую мочевого пузыря. Это острые, соленые, жареные продукты, копчености, маринады и алкоголь. Также, если вы склонны к повторяющемуся циститу, не рекомендую употреблять фрукты, содержащие большое количество фруктовой кислоты, например, это все цитрусовые, кислые яблоки, ананас.
5. Во время обострения цистита избегать интимной близости. Существует такое понятие как посткоитальный цистит — воспалительная реакция, возникающая в полости мочевого пузыря женщины после интимной близости. Большое количество чужеродной для женщины флоры попадает в уретру и вызывает воспалительный процесс.
Как этого избежать? После полового акта опорожнить мочевой пузырь. Затем подмыться, используя при этом антибактериальное интимное мыло.
Существует так называемый «цистит медового месяца», когда после дефлорации ввиду того, что имеются очаги повреждения девственной плевы, создаются условия для размножения инфекции.
6. Стараться не носить узкую, сдавливающую одежду. Тесные джинсы, утягивающее белье, облегающие вещи из «недышащих» тканей ухудшают кровообращение в малом тазу. Крайне не рекомендую носить стринги, потому что они помогают кишечной инфекции попадать в уретру.
7. Не прекращать назначенное лечение самовольно. Женщинам важно, чтобы обследование провел не только гинеколог, но и уролог, особенно, если проблема повторяется. Курс лечения длится, как правило, 5-7 дней и должен быть пройден до конца. Заметное улучшение состояния ощущается обычно уже на 2-3-й день, тем не менее, необходимо придерживаться прописанных рекомендаций, чтобы закрепить результат.
Фото: Дмитрий Рыщук